artikel
John Plante*, Chelsea Eason, Alan Snyder, Dirk Elston
Department of Dermatology and Dermatologic Surgery, Medical University of South Carolina, Charleston, South Carolina
Lichen planopilaris (LPP) er en primær cicatricial alopecia karakteriseret ved pruritus, ømhed, follikulære rygsøjler og erytem i den aktive Fase1-3. Selvom den nøjagtige etiologi er ukendt, patogenesen involverer kronisk, lymfocytmedieret betændelse, der i sidste ende kan føre til irreversibel,ardannelse hårtab gennem dets selektive ødelæggelse af hårsækken1, 2. Der findes tre varianter af LPP og inkluderer den klassiske form, frontal fibroserende alopeci (FFA)og Graham-Little-Piccardi-Lassueur syndrom (progressiv alopeci i hovedbunden, armhulerne, brynene og pubis) 2. LPP viser sig ofte ildfast over for standardterapier og følger et uforudsigeligt, tilbagefaldende forløb, hvilket ofte fører til en alvorligt nedsat livskvalitet 1,2,4,5. Her diskuterer vi yderligere vores nylige undersøgelse vedrørende brugen af tofacitinib til behandling af recalcitrant LPP6.
talrige terapier er blevet brugt til behandling af LPP med variabel succes1-3,5,7-9. Da de aktuelt tilgængelige behandlinger typisk ikke fører til hårvækst, er ledelsen rettet mod at reducere antallet af hårtab, kontrollere symptomer og reducere betændelse2, 9. Førstelinjeterapier inkluderer intralesionale og topiske kortikosteroider med høj styrke, men disse kan resultere i atrofi i hovedbunden og kompromittere succesen med fremtidig hårtransplantation. Andre topiske midler har mindre risiko for atrofi og omfatter calcineurinhæmmere tacrolimus og pimecrolimus2. Selvom det ikke kontrollerer den underliggende inflammatoriske proces,kan både topisk og oral minoksidil også bruges til at maksimere hårvækst hos patienter,der også lider af arvelig mønster alopeci – næsten 50% af befolkningen9, 10. Yderligere systemiske behandlinger inkluderer hydroksychlorokin, mycophenolatmofetil, cyclosporin, metotreksat, thalidomid, doksycyclin, retinoider, 5-alfa-reduktasehæmmere og kortvarig prednisolon1, 2,9. Nylige undersøgelser har antydet potentialet for lavdosis oral naltrekson, blodpladerige plasmainjektioner, og ikke-farmakologiske interventioner såsom ekscimer laser,men ingen har været ensartet effektive5,7, 8. Mens hårstykker og forlængelser kan øge volumen og dække alopeciske områder, skal der udvises forsigtighed for at undgå trækkraft9.
i en nyligt offentliggjort undersøgelse undersøgte vi potentialet i topiske og orale (systemiske) formuleringer af tofacitinib6. Tofacitinib er en Janus kinase (JAK) 1/3-hæmmer med effekt mod flere immunmedierede dermatologiske tilstande, herunder atopisk dermatitis, alopecia areata og vitiligo11-14. Dens immunmodulerende aktivitet medieres gennem inhibering af jak / STAT-signalvejen12, 13. I LPP er interferoner blevet impliceret i at lette lymfocytisk rekruttering og tab af bule epitelcelleimmunprivilegium1. Gennem tofacitinibs virkninger på jak / STAT-vejen kan denne interferonmedierede inflammation reduceres, hvilket forbedrer symptomerne og forhindrer yderligere follikulær destruktion1, 11-13.
vi undersøgte det terapeutiske potentiale af tofacitinib i behandlingen af ildfast LPP gennem en retrospektiv kortanmeldelse6. Så vidt forfatterne ved, er dette den anden undersøgelse, der undersøger tofacitinibs anvendelse i Lpp-ledelse1. Vores undersøgelse omfattede ni patienter, der havde undladt anden behandling – tre brugte topisk, Fem brugte oral, og en brugte begge formuleringer.
en gunstig initial respons blev opnået hos alle undtagen en patient. Det resterende individ reagerede dårligt på topisk terapi, men forbedrede sig med systemisk tofacitinib-behandling. Selvom det absolutte antal patienter er lille, var der en tendens til bedre klinisk respons hos dem, der fik systemisk sammenlignet med dem, der fik topisk terapi. Tiden til et gunstigt respons varierede fra 1 til 7 måneder, hvor 5 og 8 patienter viste forbedring inden for henholdsvis de første 3 og 5 måneders behandling.
vores nuværende praksismønster er at behandle hurtigt progressiv sygdom med et kort forløb af prednison eller cyclosporin og derefter forsøge at overgå til topisk calcineurinhæmmerbehandling, når det er muligt (Figur 1). En delmængde af patienter opnår remission af deres sygdom med pioglitason i doser på 15-45 mg dagligt. Patienter bør informeres om den mærkede indikation, blandede data vedrørende effekt og advarsel i boks om blærekræft ved langvarig brug. Vores praksis er ikke at fortsætte pioglitason efter maksimalt 9 måneder med stigende doser i trin. Supplerende midler omfatter naltrekson i en dosis på 5 mg dagligt og N-acetylcystein i doser på 600-1200 mg tre gange dagligt. Laser, håndholdt smalbånd UVB eller lavintensiv laser cap terapi bruges ofte som supplerende terapi hos dem med delvis respons. Nogle gange kan det være en fordel, men de fleste af de patienter, der henvises til vores klinik, har allerede undladt behandling med hydroksychlorokin. De, der ikke reagerer, kan kræve behandling med mycophenolatmofetil eller tofacitinib. Resultaterne af vores nylige undersøgelse giver yderligere støtte til ideen om, at både topisk og systemisk tofacitinib kan være levedygtige supplerende behandlingsmetoder i ildfaste tilfælde. Hårlidelser reagerer ofte langsomt, og vi evaluerer igen med 3 måneders intervaller for at bestemme respons på Terapi og behov for eskalering.
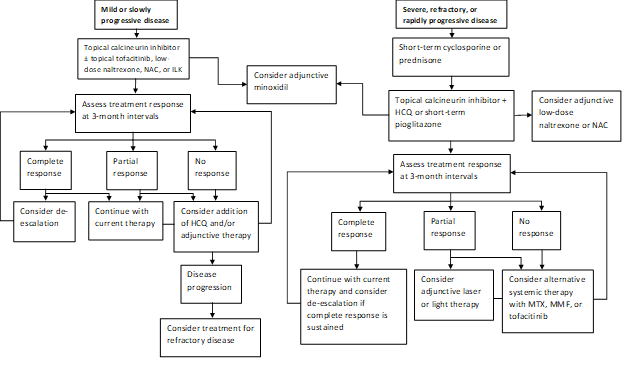
Figur 1: trinvis behandlingsalgoritme for LPP
NAC, N-acetylcystein; ILK, intralesionale kortikosteroider; HCK; Mycophenolatmofetil
når man overvejer tofacitinibs anvendelse i praksis, skal praktiserende læger afbalancere fordelene ved denne medicin med dens risici. Vores kohorte oplevede kun mindre laboratorie abnormiteter (en på topisk og to på systemisk terapi), der ikke krævede intervention. Udbydere bør dog være opmærksomme på de potentielle bivirkninger, når de ordinerer denne medicin, herunder en øget risiko for infektion, cytopenier, hyperlipidæmi, lever-og nyreabnormiteter samt potentialet for tromboemboliske hændelser14-16. Mens den topiske formulering har vist lavere plasmakoncentrationer end dens systemiske modstykke, er der stadig rapporteret mindre bivirkninger og laboratorieabnormaliteter ved topisk terapi13.
mens vores resultater er lovende, skal de fortolkes efter at have overvejet flere begrænsninger. Vi brugte et retrospektivt undersøgelsesdesign og var ikke i stand til at anvende et valideret mål for sygdommens sværhedsgrad, såsom Lichen Planopilaris Activity indeks (LPPAI)1,3. LPPAI er velegnet til prospektive undersøgelser og giver et standardiseret værktøj, hvormed udbydere direkte kan sammenligne resultater på tværs af forskellige behandlingsmetoder. Tegn og symptomer såsom erytem, ømhed, tilstedeværelse af follikulære rygsøjler og det berørte område blev brugt til at vurdere det terapeutiske respons, men fremtidige undersøgelser bør også omfatte et mål for livskvalitet. Muligheden for observatørforstyrrelse kan ikke udelukkes, da vores undersøgelse var ublindet og ikke-randomiseret.
derudover brugte hele vores kohorte tofacitinib supplerende, hvilket gør det vanskeligt at vurdere lægemidlets uafhængige bidrag. I en tidligere undersøgelse brugte en del (N=5) af kohorten tofacitinib som monoterapi, og de fleste forsøgspersoner opnåede gunstige resultater, men denne undersøgelse var også begrænset af dens lille stikprøvestørrelse og retrospektivt design1.
aktuelle undersøgelser er begrænset af deres små stikprøvestørrelser og retrospektive undersøgelsesdesign, og veldesignede prospektive undersøgelser er hårdt nødvendige. Vi anbefaler en trinvis tilgang til terapi for at minimere risikoen for bivirkninger. Risikoen for permanent ardannelse skal afvejes mod risikoen for alvorlige bivirkninger i lyset af individuelle patientfaktorer og comorbiditeter, og patienter skal være aktive partnere i beslutningsprocessen. Hårtransplantation kan overvejes, når sygdomsbekæmpelse er opnået, og betændelsen aftager. Det er vigtigt at bemærke, at aggressiv terapi såsom prednison eller cyclosporin typisk er nødvendig i ugerne efter transplantation for at undgå sygdomsudbrud. Gradvis nedslidning af transplanterede hår kan forventes, selv efter vellykket transplantation, men data antyder, at patienter generelt er tilfredse med resultaterne og finder ud af, at transplantation forbedrer livskvaliteten.
forkortelser
Lpp, lichen planopilaris; FFA, frontal fibroserende alopeci; jak, Janus kinase; STAT, signaltransducer og aktivator af transkriptionsproteiner; LPPAI, Lichen Planopilaris aktivitetsindeks.
interessekonflikter
forfatterne erklærer ingen interessekonflikter.
- Yang CC, Khanna T, Sallee B, et al. Tofacitinib til behandling af lichen planopilaris: en sagsserie. Dermatol Ther. 2018; 31 (6): e12656. doi: 10.1111 / dth.12656
- Babahosseini H, Tavakolpour S, Mahmoudi H, et al. Lichen planopilaris: retrospektiv undersøgelse af karakteristika og behandling af 291 patienter. J Dermatolog Behandle. 2019; 30(6): 598–604. doi:10.1080/09546634.2018.1542480
- Chiang C, Sah D, Cho BK, et al. Planopilaris: effekt og introduktion af Lichen Planopilaris aktivitetsindeks scoringssystem. J Am Acad Dermatol. 2010; 62(3): 387-392. doi: 10.1016 / j. jaad.2009.08.054
- Aliresaei P, Ahmadpanah M, Resanejad A, et al. Sammenlignet med kontroller har personer med Lichen Planopilaris mere Depression, et lavere selvværd og en lavere livskvalitet. Neuropsykiatri. 2019; 78(2): 95-103. doi:10.1159/000499135
- Jha AK. Blodpladerigt plasma som en supplerende behandling i lichen planopilaris. J Am Acad Dermatol. 2019; 80 (5): e109-e110. doi: 10.1016 / j. jaad.2018.09.013
- Plante J, Eason C, Snyder a, et al. Tofacitinib i behandlingen af lichen planopilaris: en retrospektiv gennemgang . J Am Acad Dermatol. 2020; S0190-9622 (20) 30979-8. doi:10.1016 / j. jaad.2020.05.104
- Lajevardi V, Salarvand F, Ghiasi M, et al. Effekten og sikkerheden af oral lavdosis i forhold til placebo hos patienter med lichen planopilaris: et randomiseret kontrolleret klinisk forsøg . J Dermatolog Behandle. 2020; 1-5. doi:10.1080/09546634.2020.1774488
- Lee B, Elston DM. Anvendelsen af naltrekson i dermatologiske forhold. J Am Acad Dermatol. 2019; 80(6): 1746-1752. doi: 10.1016 / j. jaad.2018.12.031
- Bolduc C, Sperling LC, Shapiro J. primær cicatricial alopeci: Lymfocytisk primær cicatricial alopecia, herunder kronisk kutan lupus erythematosus, lichen planopilaris, frontal fibrosing alopecia og Graham-Little syndrom. J Am Acad Dermatol. 2016; 75(6): 1081-1099.
- Vano-Galvan S, Trindade de Carvalho L, Saceda-Corralo D, et al. Oral minoksidil forbedrer baggrund hår tykkelse i lichen planopilaris . J Am Acad Dermatol. 2020; S0190-9622 (20) 30566-1. doi: 10.1016 / j. jaad.2020.04.026
- Tegtmeyer K, J, Maloney NJ, et al. Off-label undersøgelser af tofacitinib i dermatologi: en gennemgang . J Dermatolog Behandle. 2019; 1–11. doi: 10.1080/09546634.2019.1673877
- Montilla AM, Gomes-Garcia F, Gomes-Arias PJ, et al. Scoping gennemgang af brugen af lægemidler rettet mod JAK/STAT vej i atopisk Dermatitis, vitiligo og Alopecia Areata. Dermatol Ther (Heidelb). 2019; 9(4): 655–683. doi: 10.1007 / s13555-019-00329-y
- Hosking AM, Juhass M, Mesinkovska NA. Aktuelle Janus kinasehæmmere: en gennemgang af applikationer inden for dermatologi. J Am Acad Dermatol. 2018; 79(3): 535–544. doi: 10.1016 / j. jaad.2018.04.018
- Shreberk-Hassidim R, Ramot Y, Lotogorski A. Janus kinasehæmmere i dermatologi: en systematisk gennemgang. J Am Acad Dermatol. 2017; 76(4): 745-753.e19. doi: 10.1016 / j. jaad.2016.12.004
- tofacitinib (tofacitinib) . Danmark, København, Denmark: Nordjylland, Denmark. https://labeling.pfizer.com/showlabeling.aspx?id=959; 2019. Adgang Til 7. Juli 2020.
- FDA. Sikkerhed forsøg finder risiko for blodpropper i lungerne og død med højere dosis af tofacitinib hos patienter med reumatoid artrit; FDA at undersøge. https://www.fda.gov/drugs/drug-safety-and-availability/safety-trial-finds-risk-blood-clots-lungs-and-death-higher-dose-tofacitinib-xeljanz-xeljanz-xr; 2019. Adgang Til 6. Juli 2020.