Síndrome compartimental del Pie
Editores originales-Jessie Tourwe
Principales colaboradores – Jessie Tourwe, Scott Cornish, Tomer Yona, Shaimaa Eldib y Rachael Lowe
Definición/Descripción
El síndrome compartimental es una afección en la que se desarrolla sangrado o edema en un área del cuerpo que está rodeada de estructuras óseas y fascias no expandibles, lo que aumenta la presión local y causa trastornos circulatorios en ese espacio. Esto puede provocar isquemia y necrosis si no se diagnostica correctamente.La causa suele ser después de un trauma agudo o puede deberse a un ejercicio intenso o demasiado frecuente (síndrome compartimental crónico por esfuerzo) o a un yesos demasiado apretados. Por lo general, se realiza una fasciotomía, aunque el tratamiento no quirúrgico también es una opción.
Anatomía clínicamente relevante
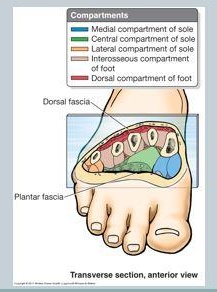
El pie se divide en 4 compartimentos grandes (interóseos, mediales, laterales, centrales), cada uno de los cuales incluye músculos, nervios y arterias, aunque se debate si en realidad hay 9 compartimentos, sin embargo, es más práctico pensar en el pie en 4 compartimentos.
Hay tres compartimentos, medial, lateral y superficial que recorren toda la longitud del pie. aunque es un cuarto, el compartimento calcáneo se ha descrito en pacientes que desarrollan deformidades progresivas en las uñas de los pies debido a fracturas calcáneas,

El límite entre el flexor digitorum brevis y el compartimento calcáneo (quadratus plantae) se vuelve incompetente a un gradiente de presión de menos de 10 mm Hg, por lo que la perfusión tisular se vuelve insignificante, creando efectivamente un síndrome compartimental independiente.
Compartimento interóseo
|
Compartimento medial
|
Compartimento lateral:
|
compartimento central (3 niveles)
|
Epidemiología / Etiología
La incidencia del síndrome compartimental del pie es baja. El compartimento calcáneo parece tener un mayor riesgo de desarrollar síndrome compartimental, mientras que los compartimentos interóseos suelen tener un menor riesgo.
El síndrome compartimental crónico (de esfuerzo) puede desarrollarse a través del esfuerzo excesivo durante la actividad deportiva. Los músculos se fatigan e irritan, lo que resulta en una respuesta inflamatoria e hinchazón. Deportes como el fútbol, el motociclismo, el running, el tenis y la gimnasia pueden ser factores de riesgo. Los programas de capacitación pueden ser inapropiados o el calzado incorrecto puede ser una de las causas. Otras causas pueden ser anomalías biomecánicas, diferencias en la longitud de las extremidades, debilidad muscular u opresión muscular.
Las lesiones por aplastamiento son la causa más común de síndromes compartimentales del pie , así como mordeduras de serpientes, quemaduras, vendas o escayolas demasiado ajustadas, fracturas metatarsianas, fracturas de talud o calcáneo, dislocaciones de Chopart y/o articulaciones de Lisfranc, uso de esteroides o creatina que pueden hacer que los músculos aumenten de volumen.
Características/Presentación clínica
El dolor es uno de los síntomas clave del síndrome compartimental, ya que es intenso y espontáneo o ocurre durante los ejercicios activos, a menudo aumenta en intensidad a medida que la actividad continúa, y solo se resuelve en reposo. Por lo general, el dolor se describe como una sensación de dolor y/o ardor.
El movimiento suele provocar dolor:
- Dolor con estiramiento pasivo
- Dolor durante la flexión dorsal activa del tobillo
- Aumento del dolor causado por mover los dedos de los pies
- Dolor a la palpación o compresión de los compartimentos afectados
Otros signos relevantes:
- Hinchazón y tirantez
- Piel pálida en el área de daño tisular
- Déficits sensoriales causados por lesión neurológica
- Firmeza de los compartimentos involucrados
- Debilidad muscular de los músculos intrínsecos del pie
Las 5 P se pueden considerar al diagnosticar el síndrome compartimental: Dolor, Palidez, Parestesia, Parálisis, Ausencia de pulso
Diagnóstico diferencial
El síndrome compartimental se caracteriza por un aumento de la presión intersticial con dolor intenso y dolor asociado con el estiramiento pasivo de los músculos como resultado. Otras consecuencias consisten en un suministro reducido de sangre y líquido a los tejidos.
Procedimientos de diagnóstico
El conocimiento de los signos y síntomas específicos de este síndrome es clave para un diagnóstico preciso, junto con un examen clínico adecuado. Cuando se sospecha de síndrome compartimental, se requiere un examen frecuente en la fase aguda, a veces cada hora, ya que la necrosis muscular puede ocurrir dentro de las 3 horas.
Un procedimiento rápido y seguro para diagnosticar el síndrome compartimental es la medición invasiva. donde se coloca una aguja en el área, la única prueba valiosa para diagnosticar este síndrome, también conocida como monitoreo de presión intracompartmental.
Medidas de resultados
La escala analógica visual del pie y el tobillo de la American Orthopaedic Foot and Ankle Society mide la calidad de vida después de la fasciotomía.
Examen físico
El conocimiento de la complicación, un examen clínico apropiado, la comparación del pie afectado con el pie no afectado con atención a los síntomas específicos del síndrome son los más importantes. Los niveles de dolor se evalúan mediante palpación y pruebas de rango de movimiento activo y pasivo en el paciente.
Hallazgos físicamente relevantes que pueden ocurrir para el síndrome compartimental:
- Flexión dorsal débil (compartimento anterior)
- Eversión débil (compartimento lateral)
- Flexión plantar débil (compartimento posterior)
Manejo médico
Es necesario realizar inmediatamente una fasciotomía para eliminar el exceso de presión. Se puede usar un yeso o un aparato ortopédico, pero se deben dejar abiertos para pacientes con dolor intenso y/o exceso de presión en el compartimiento afectado. Las extremidades afectadas no deben elevarse para no afectar aún más el flujo sanguíneo ya deteriorado.
La fasciotomía descompresiva de emergencia se realiza con un síndrome compartimental agudo.
- Indicación: cuando la medición de la presión intracompartimental tiene un valor absoluto de 30-45 mm Hg.
- Técnicas:
- La incisión dorsal dual es la técnica estándar de oro. Se realiza una incisión dorsal medial y lateral para liberar los compartimentos.
- Se utiliza una única incisión medial para liberar todos los compartimentos, pero técnicamente es más difícil.
- Complicaciones: el dolor crónico y la hipersensibilidad son posibles complicaciones y pueden ser difíciles de manejar. A veces se desarrollan dedos en garra.
El manejo de fisioterapia
El tratamiento no quirúrgico generalmente no es exitoso. Después de la operación, se aconseja a los pacientes que usen hielo y medicamentos antiinflamatorios para reducir la hinchazón y descansar. Se administra un programa de ejercicios para mejorar la debilidad muscular y estimular los sensores propioceptivos.
Se puede utilizar un masaje de tejidos blandos para proporcionar drenaje linfático. La movilización pasiva de la articulación del tobillo, los metatarsos y las falanges es útil para aumentar el rango de movimiento y la movilidad de las articulaciones junto con los estiramientos de las extremidades inferiores.
Se pueden prescribir aparatos ortopédicos cuando existan valores biomecánicos predeterminados.
Ejercicios de fuerza recomendados para los músculos intrínsecos del pie:
- Rizo de los dedos de los pies: Coloque una toalla debajo de los pies del paciente y pídale que tire de la toalla hacia ellos enrollando los dedos de los pies en la toalla.
- Recoger canicas u otros objetos pequeños: El paciente tiene que agarrarse los dedos de los pies para poder recoger el objeto del suelo.
- Caminar: Los ejercicios postoperatorios tempranos incluyen movilizarse con muletas, progresando gradualmente hasta soportar todo el peso
- Apretar los dedos de los pies: Los objetos blandos se aprietan entre los dedos de los pies y se sostienen durante 5 segundos
- Levantar los dedos de los pies, rizar los dedos de los pies
- Flexión dorsal y plantar, inversión y eversión utilizando una banda de resistencia
Si se presenta dolor o hinchazón durante o después del ejercicio, eleve el pie y use hielo para reducir la hinchazón.
Resultados clínicos
El síndrome compartimental necesita tratamiento quirúrgico inmediato para evitar isquemia, posible deterioro funcional y/o daño potencial a los nervios del pie.
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1.8 1.9 Frink M, Hildebrand F, Krettek C, Brand J, Hankemeier S. Síndrome compartimental de la parte inferior de la pierna y el pie. Clinical Orthopaedics and Related Research 2010; 468 (4): 940-50.
- 2.0 2.1 2.2 Medscape. Síndrome compartimental agudo. Disponible en: https://emedicine.medscape.com/article/307668-overview (consultado el 06/04/2020).
- 3.0 3.1 3.2 3.3 3.4 Ortografía. Síndrome compartimental. Disponible en: https://orthoinfo.aaos.org/en/diseases–conditions/compartment-syndrome/ (consultado el 04/06/2020).
- 4,0 4,1 Guyton GP, Shearman CM, Saltzman CL. The compartiments of the foot revisited: repensando la validez de los experimentos de infusión de cadáveres. The Journal of bone and joint surgery, volumen británico 2001; 83 (2): 245-9.
- 5.0 5.1 Manoli A, Weber TG. Fasciotomía del pie: estudio anatómico con especial referencia a la liberación del compartimento calcáneo. Foot Ankle 1990; 10: 267-275.
- Myerson MS. Manejo de síndromes compartimentales del pie. Clinical orthopaedics and related research 1991 (271): 239-48.
- Shereff MJ. Síndromes compartimentales del pie. Instructional course lectures 1990; 39: 127-32.
- 8.0 8.1 8.2 8.3 8.4 Asesor Fisiológico. Síndrome Compartimental (Posterior Profundo). Disponible en: http://www.physioadvisor.com.au/10513350/compartment-syndrome-chronic-compartment-syndrom.htm (consultado el 06/04/2020).
- Tucker Alicia K. Síndrome compartimental crónico de esfuerzo de la pierna. Revisiones Actuales en Medicina Musculoesquelética. 2 de septiembre de 2010 http://ukpmc.ac.uk/articles/PMC2941579/ (consultado en noviembre/diciembre de 2010) Nivel de evidencia: A1
- 10.0 10.1 10.2 10.3 10.4 Tucker AK. Síndrome compartimental crónico de esfuerzo de la pierna. Revisiones actuales en medicina musculoesquelética 2010; 3 (1-4): 32-7.
- 11,0 11,1 Ulmer T. El diagnóstico clínico del síndrome compartimental de la parte inferior de la pierna: ¿los hallazgos clínicos predicen el trastorno? Journal of orthopaedic trauma 2002; 16 (8): 572-7.
- 12.0 12.1 Vaillancourt C, Shrier I, Vandal A, Falk M, Rossignol M, Vernec A, Somogyi D. Síndrome compartimental agudo: ¿cuánto falta para que ocurra la necrosis muscular? Canadian Journal of Emergency Medicine 2004; 6 (3): 147-54.
- Schünke M, Schulte E, Schumacher U, Voll M, Wesker K. Prometheus. Bohn Stafleu Van Loghum, Houten 2005. Pg 463
- Whitesides TE, Haney TC, Harada H, Holmes HE, Morimoto K. Un método simple para la determinación de la presión tisular. Archives of Surgery 1975; 110 (11): 1311-3.
- Han F, Daruwalla ZJ, Shen L, Kumar VP. Un estudio prospectivo de resultados quirúrgicos y calidad de vida en traumatismos graves en el pie y síndrome compartimental asociado después de la fasciotomía. The Journal of Foot and Ankle Surgery 2015; 54 (3): 417-23.
- Balas ortopédicas. Síndrome del Compartimento del Pie. Disponible en: https://www.orthobullets.com/trauma/1065/foot-compartment-syndrome (consultado el 27/12/2016).
- Bong MR, Polatsch DB, Jazrawi LM, Rokito AS. Síndrome Compartimental Crónico por Esfuerzo. Boletín del Hospital de Enfermedades Articulares de la Universidad de Nueva York, 2005; 62.
- Asesor Fisiológico. Estiramientos de tobillo. Disponible en:http://www.physioadvisor.com.au/8047989/ankle-flexibility-exercises-ankle-sprains-ankle.htm (consultado el 06/04/2020).