Ultrasonido Ocular B-Scan
Vítreo
En un ojo joven y sano, el vítreo es relativamente ecolucente. Sin embargo, a medida que el ojo envejece, el vítreo experimenta sinéresis, y se pueden detectar opacidades vítreas de baja reflexión. Se puede producir una separación vítrea posterior (una condición benigna del ojo envejecido) y se representa como una línea móvil, fina, delgada y baja reflectante en la B-scan.
Vea la imagen de abajo.
 Opacidades vítreas de baja reflexión y desprendimiento vítreo posterior, como se observa con el envejecimiento normal del ojo.
Opacidades vítreas de baja reflexión y desprendimiento vítreo posterior, como se observa con el envejecimiento normal del ojo. Otras afecciones o enfermedades del vítreo que se pueden detectar con ultrasonido incluyen hialosis de asteroides, otra afección benigna del vítreo donde se acumulan sales de calcio en la cavidad vítrea. El calcio es relativamente denso y, por lo tanto, produce múltiples opacidades vítreas puntiagudas y altamente reflectantes.
Vea la imagen de abajo.
 Hialosis de asteroides. Los jabones de calcio en esta afección hacen que los puntos dentro de la cavidad vítrea sean mucho más brillantes que los que se ven con hemorragias vítreas.
Hialosis de asteroides. Los jabones de calcio en esta afección hacen que los puntos dentro de la cavidad vítrea sean mucho más brillantes que los que se ven con hemorragias vítreas. La hemorragia vítrea puede ocurrir en varias situaciones diferentes, como después de un trauma o un desgarro retiniano o como complicación de la diabetes mellitus o una oclusión de la vena retiniana. El patrón ecográfico de una hemorragia vítrea depende de su edad y gravedad. Las hemorragias leves frescas aparecen como pequeños puntos o áreas lineales de opacidades vítreas móviles de bajo reflejo, mientras que en las hemorragias mayores más graves, la sangre se organiza y forma membranas. Las membranas forman grandes interfaces que se visualizan ecográficamente como un vítreo lleno de múltiples opacidades grandes que son más altas en su reflectividad. Las hemorragias vítreas también pueden estar en capas inferiores debido a fuerzas gravitacionales.
Vea la imagen de abajo.
 Exploración de mácula horizontal en un ojo con una hemorragia vítrea. La superficie posterior de la lente se ve centrada a la izquierda, con la mácula centrada a la derecha. El nervio óptico se ve justo por encima de la mácula, ya que el marcador se dirige nasalmente.
Exploración de mácula horizontal en un ojo con una hemorragia vítrea. La superficie posterior de la lente se ve centrada a la izquierda, con la mácula centrada a la derecha. El nervio óptico se ve justo por encima de la mácula, ya que el marcador se dirige nasalmente. La formación de membranas también puede ocurrir después de un trauma, particularmente después de lesiones oculares penetrantes o perforantes. Una pista membranosa a menudo se desarrolla a lo largo del camino del objeto infractor. En lesiones penetrantes, esta pista puede terminar en la cavidad vítrea o en un sitio de impacto opuesto al sitio de entrada. En las lesiones por perforación, la vía se extiende por el ojo desde el sitio de entrada hasta el sitio de salida. Por lo tanto, seguir la pista puede conducir a un cuerpo extraño intraocular y/o patología retiniana en un lugar de impacto o salida. Los cuerpos extraños intraoculares se pueden detectar fácilmente con ultrasonido. Incluso si ya se detecta con alguna otra modalidad de imagen, como la tomografía computarizada o la resonancia magnética, el ultrasonido puede localizar con mayor precisión el objeto extraño. Esta información puede ser extremadamente vital porque puede determinar cómo el cirujano aborda el caso.
En un estudio de fiabilidad de la ecografía ocular para la evaluación prequirúrgica de diversas afecciones vítreo-retinianas, incluyendo trauma, hemorragia vítrea diabética, endoftalmitis y otras causas de hemorragia vítrea, la sensibilidad y especificidad general fueron de 92,31% y 98,31%, respectivamente, para la identificación de desprendimiento de retina regmatógeno y fueron de 96,2% y 100%, respectivamente, para desprendimiento vítreo posterior. En ojos con trauma, la sensibilidad fue del 90,9% y la especificidad del 97,7% para identificar el estado de la retina.
Retina
Se puede detectar un desgarro retiniano con ultrasonido cuando se utilizan enfoques longitudinales. En ocasiones, los desgarros de retina se acompañan de hemorragias vítreas, que impiden la visualización del desgarro etiológico. En tales casos, a menudo se puede ver el hialoide vítreo posterior o una hebra vítrea unida al colgajo retiniano. Estos tienden a ocurrir en la periferia lejana, donde el vítreo está más firmemente unido a la superficie de la retina, particularmente superotemporalmente. Un manguito poco profundo de líquido subretiniano puede acompañar el desgarro y hacer que el diagnóstico sea más evidente.
Vea la imagen de abajo.
 Hemorragia vítrea con un desgarro retiniano en la posición 1: 30. Observe el hialoide vítreo que se une a la punta del desgarro. Este es un escaneo longitudinal, que es necesario para mostrar el desgarro debido a la dirección radial de la solapa.
Hemorragia vítrea con un desgarro retiniano en la posición 1: 30. Observe el hialoide vítreo que se une a la punta del desgarro. Este es un escaneo longitudinal, que es necesario para mostrar el desgarro debido a la dirección radial de la solapa. Cuando se presenta un desprendimiento de retina, el examinador ve una membrana ondulada altamente reflectante. En pacientes con desprendimientos totales de retina, la superficie normalmente plegada se une a la ora serrata anteriormente y al nervio óptico posteriormente. Inicialmente, un desprendimiento de retina es relativamente móvil (con movimiento ocular). Sin embargo, con el tiempo, puede ocurrir una vitreorretinopatía proliferativa (formación de membrana epirretiniana), y la retina se vuelve más rígida y adquiere una configuración de embudo.
Vea la imagen de abajo.
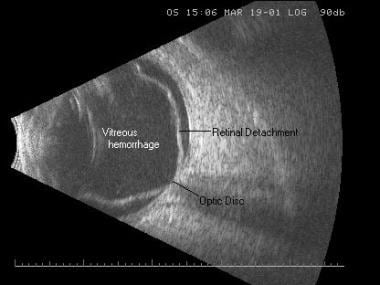 Desprendimiento total de retina y hemorragia vítrea. El desprendimiento de retina aparece como una membrana algo ondulada de alta reflectividad en una configuración de embudo abierto, que se une al disco óptico y se sale periféricamente a la ora serrata.
Desprendimiento total de retina y hemorragia vítrea. El desprendimiento de retina aparece como una membrana algo ondulada de alta reflectividad en una configuración de embudo abierto, que se une al disco óptico y se sale periféricamente a la ora serrata. La retinosquisis es una afección en la que hay una división entre capas específicas de la retina. Clínicamente, diferenciar una retinosquisis de un desprendimiento de retina es difícil. El ultrasonido puede ayudar aún más en la diferenciación porque la retinosquisis es más focal, lisa, en forma de cúpula y delgada.
En un estudio con ecografía B-scan de alta resolución para diferenciar la retinosquisis del desprendimiento de retina, en los ojos con retinosquisis, la retina externa demostró la presencia de 2 líneas hiperreflectantes correspondientes a las interfaces de la capa plexiforme externa y el epitelio pigmentario de la retina, mientras que los ojos con desprendimiento de retina demostraron 2 líneas hiperreflectantes en la porción desprendida, correspondientes a la capa de fibra nerviosa y las interfaces de la capa plexiforme externa, y la porción adjunta demostró la presencia de la tercera hiperreflectante interfaz. Estos hallazgos se correlacionaron bien con la tomografía de coherencia óptica de dominio espectral (SD-OCT).
La ecografía con B-scan se usa comúnmente para la evaluación inicial y de seguimiento del retinoblastoma. El retinoblastoma, un cáncer de retina altamente maligno que se encuentra en bebés y niños pequeños, por lo general tiene áreas focales de calcificación dentro del tumor. El ultrasonido puede detectar fácilmente el calcio, representado como focos altamente reflectantes dentro del tumor o el vítreo.
Vea la imagen de abajo.
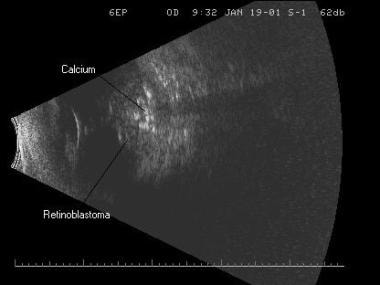 . Observe las ecodensiones pequeñas y altamente reflectantes dentro del tumor, que son focos de calcio.
. Observe las ecodensiones pequeñas y altamente reflectantes dentro del tumor, que son focos de calcio. Cuando son pequeños, los tumores son lisos, en forma de cúpula y tienen reflectividad interna de baja a media. A medida que los tumores crecen, se vuelven más irregulares en configuración y más reflectantes a medida que se acumula la cantidad de calcio. Este cáncer pediátrico puede ser unilateral y unifocal, unilateral y multifocal, o bilateral. El ultrasonido se ha convertido en una forma muy útil y rentable de seguir estos tumores a medida que se administra el tratamiento. Se obtienen mediciones basales del tamaño del tumor y de la ubicación del tumor, y estos parámetros se vigilan de cerca durante y después del tratamiento.
Normalmente, la presencia de leucocoria (una pupila blanca) alerta al padre o al pediatra de esta enfermedad. Sin embargo, muchas otras enfermedades de la retina pediátricas se relacionan con leucocoria, como el vítreo primario hiperplásico persistente (VPHP), la retinopatía del prematuro (ROP), la enfermedad de Coats y el meduloepitelioma. El VPP, también llamado vasculatura fetal persistente (VFP), es casi siempre una afección unilateral en la que el vítreo primario (particularmente el vaso hialoide) no retrocede y continúa extendiéndose desde el nervio óptico hasta la cápsula posterior del cristalino. Ecográficamente, se puede detectar el vaso hialoidal persistente muy delgado que corre desde el disco hasta la lente cuando se utilizan enfoques longitudinales. Otras características ecográficas pueden incluir una membrana retrolental, un globo pequeño (longitud axial pequeña) y, en casos graves, una tracción asociada o desprendimiento total de retina.
Vea la imagen de abajo.
 . Tenga en cuenta la membrana delgada de baja reflectividad que emana del disco óptico a la superficie posterior de la lente. Se necesita un escaneo longitudinal para obtener imágenes de la membrana en su totalidad, a diferencia de un escaneo transversal de sección transversal, que demostraría solo un punto pequeño y débil en la cavidad vítrea central. La ganancia más alta también es necesaria porque la membrana es una señal muy débil.
. Tenga en cuenta la membrana delgada de baja reflectividad que emana del disco óptico a la superficie posterior de la lente. Se necesita un escaneo longitudinal para obtener imágenes de la membrana en su totalidad, a diferencia de un escaneo transversal de sección transversal, que demostraría solo un punto pequeño y débil en la cavidad vítrea central. La ganancia más alta también es necesaria porque la membrana es una señal muy débil. La retinopatía del prematuro es una enfermedad bilateral que puede ser asimétrica en su gravedad, pero que suele ser bastante simétrica. Hay varias etapas de esta enfermedad; sin embargo, la etapa más avanzada (etapa V) a menudo tiene un reflejo pupilar blanco. La enfermedad en estadio V se define como un desprendimiento total de retina debido a la contracción periférica del tejido proliferativo fibrovascular y, por lo general, tiene una configuración de embudo. La configuración de este desprendimiento se detecta fácilmente con ultrasonido.
La enfermedad de Coats es una afección unilateral caracterizada por telangiectasia vascular retiniana y, cuando es grave, un desprendimiento exudativo de retina. Esta enfermedad puede ser la más difícil de diferenciar del retinoblastoma. Sin embargo, el ultrasonido es muy útil debido a la falta de calcio y la presencia de colesterol en el espacio subretiniano. En las áreas de telangiectasia, la retina se engrosa comúnmente.
Un meduloepitelioma es un tumor poco frecuente que surge principalmente en el cuerpo ciliar de los niños. Las características típicas de ultrasonido incluyen una configuración en forma de cúpula, alta reflectividad interna, vascularización moderada y múltiples espacios quísticos.
Coroides
Ecográficamente, la coroides es mucho más gruesa que la retina. Cuando la retina y la coroides todavía están unidas, se puede ver un doble pico en el escáner A de diagnóstico, un pico altamente reflectante que representa la interfaz vitreorretiniana y un pico ligeramente menos reflectante que representa la interfaz retinocoroidal. Un desprendimiento de coroides puede ocurrir espontáneamente, después de un trauma o después de una variedad de cirugías intraoculares. En el ultrasonido, el desprendimiento es liso, en forma de cúpula y grueso. Prácticamente no se ve ningún movimiento con el movimiento de los ojos. Cuando es extenso, se pueden ver múltiples desprendimientos en forma de cúpula, que pueden «besarse» en la cavidad vítrea central. Cuando los desprendimientos de coroides son hemorrágicos en lugar de serosos (como se ve comúnmente en situaciones traumáticas), el espacio subcoroidal se llena con una multitud de puntos en contraste con el espacio subcoroidal ecolucente de un desprendimiento de coroides seroso.
Vea la imagen de abajo.
 . Las membranas gruesas y ampollosas se encuentran en la cavidad vítrea central. La opacidad subyacente es indicativa de hemorragia subyacente.
. Las membranas gruesas y ampollosas se encuentran en la cavidad vítrea central. La opacidad subyacente es indicativa de hemorragia subyacente. El tumor más común de la coroides es el melanoma maligno. Aunque pueden surgir en el cuerpo ciliar o en el iris, se ven con mayor frecuencia en la coroides. Al igual que el retinoblastoma, el ultrasonido se ha vuelto invaluable en el diagnóstico y la evaluación de seguimiento de los melanomas malignos uveales. Este tumor homogéneo altamente celular produce reflectividad interna de baja a media y estructura interna regular. La gammagrafía A y la gammagrafía B de diagnóstico pueden detectar vascularización interna en la mayoría de los melanomas.
Un hallazgo casi patognomónico es una configuración de botón de collar (es decir, forma de hongo), pero esta forma se ve en menos del 25% de los casos. Histológicamente, el botón de collar representa la porción del tumor que se ha roto a través de la membrana de Bruch, una membrana basal que se encuentra entre la coroides y la retina.
Vea la imagen de abajo.
 con forma de cuello y botón. La lesión comenzó como una forma de cúpula, luego se rompió a través de la membrana de Bruch para formar el botón en la superficie anterior de la cúpula. Tenga en cuenta el patrón de diagnóstico A-scan típico del melanoma, con el pico retiniano alto en la superficie de la lesión pero reflectividad interna de baja a media dentro de la lesión. La esclerótica y los tejidos orbitales se ven como espigas a la derecha de la lesión.
con forma de cuello y botón. La lesión comenzó como una forma de cúpula, luego se rompió a través de la membrana de Bruch para formar el botón en la superficie anterior de la cúpula. Tenga en cuenta el patrón de diagnóstico A-scan típico del melanoma, con el pico retiniano alto en la superficie de la lesión pero reflectividad interna de baja a media dentro de la lesión. La esclerótica y los tejidos orbitales se ven como espigas a la derecha de la lesión. Por lo general, un melanoma coroideo tiene una forma de cúpula lisa. Los melanomas difusos tienen una forma relativamente plana y un contorno irregular, pero mantienen una reflectividad interna de baja a media.
Vea la imagen de abajo.
 de un melanoma coroideo. Se trata de un corte lateral a través de la lesión centrado en la posición del ojo izquierdo de 5:00, con 3 horas de reloj representadas tanto por encima (posiciones de 2:00, 3:00 y 4:00, respectivamente, desde la parte superior) como por debajo (posiciones de 6:00, 7:00 y 8:00) de la lesión.
de un melanoma coroideo. Se trata de un corte lateral a través de la lesión centrado en la posición del ojo izquierdo de 5:00, con 3 horas de reloj representadas tanto por encima (posiciones de 2:00, 3:00 y 4:00, respectivamente, desde la parte superior) como por debajo (posiciones de 6:00, 7:00 y 8:00) de la lesión. Cuando una porción de un melanoma supera su riego sanguíneo, esa porción del tumor puede tener necrosis y sangrar internamente, o en el espacio subretiniano, vítreo o supracoroidal. Si la hemorragia es extensa, la sangre puede impedir la detección ecográfica del tumor. En tales casos, el examen de seguimiento es vital. Cuando el tumor sangra internamente, el examinador puede ver bolsas altamente reflectantes dentro del tumor y, en consecuencia, una estructura interna irregular. Dado que los melanomas más grandes producen una atenuación acústica interna significativa, hay una reflectividad más baja en la base del tumor, lo que se conoce como ahuecamiento acústico.
Ocasionalmente, se observa evacuación coroidea en la base del tumor. Se cree que esto representa el tumor que invade las estructuras coroideas más profundas. Un melanoma puede progresar más y extenderse a través de la pared escleral, lo que se conoce como extensión extrascleral. Esto suele ocurrir a lo largo de los canales de emisarios. El ultrasonido es probablemente el único método confiable para detectar pequeñas extensiones extrasclerales posteriores.
Esta información es fundamental para la toma de decisiones de manejo y el pronóstico. Si un melanoma se trata con braquiterapia, la localización ecográfica intraoperatoria de la placa en relación con el tumor ha mejorado significativamente el éxito del tratamiento. Finalmente, si se pueden realizar tratamientos que preserven los ojos, como braquiterapia, irradiación con haz de protones o terapia térmica transpupilar, el ultrasonido es invaluable para monitorear la respuesta tumoral tanto en tamaño como en reflectividad interna. Una respuesta favorable es un tumor de regresión progresiva con reflectividad interna cada vez más alta. Obviamente, una respuesta desfavorable es un tumor que continúa creciendo.
Los tumores melanocíticos benignos incluyen nevos y melanocitomas. Al igual que un melanoma, la pigmentación de un nevo puede variar desde la ausencia de pigmentación (amelanótica) hasta una pigmentación marrón profunda (melanótica). Por lo general, un melanocitoma está muy pigmentado. También tienen una configuración en forma de cúpula, pero, a diferencia del melanoma, son altamente reflectantes y no tienen vascularización interna. Desafortunadamente, los melanomas pequeños pueden mostrar una ausencia de reflectividad interna baja y, en consecuencia, puede ser difícil diferenciar una lesión benigna pequeña de una maligna de tamaño similar.
Los tumores metastásicos se pueden diseminar a la coroides debido a su naturaleza altamente vascular. Estos tumores tienen una apariencia ecográfica muy diferente. Clínicamente, estos tumores son de color cremoso o amarillo y multilobulados. Desde el punto de vista ecográfico, estos tumores suelen tener un contorno abultado irregular, una estructura interna irregular, una reflectividad interna de media a alta y poca evidencia de vascularización interna. Aunque los desprendimientos exudativos se presentan con melanomas uveales, los tumores metastásicos de tamaño similar generalmente tienen desprendimientos más extensos. La extensión extrascleral también se puede ver con estos tumores y, por lo tanto, no es útil en la diferenciación del tumor.
Vea la imagen de abajo.
 de la mama. La lesión tiene bordes bastante irregulares, con reflectividad interna media-alta e irregular tanto en la gammagrafía B como en la gammagrafía A de diagnóstico.
de la mama. La lesión tiene bordes bastante irregulares, con reflectividad interna media-alta e irregular tanto en la gammagrafía B como en la gammagrafía A de diagnóstico. El hemangioma coroideo es un tumor vascular benigno de la coroides. Estos tumores pueden producir desprendimientos de retina exudativos localizados y pérdida de visión posterior. Clínicamente, estos tumores son tumores en forma de cúpula anaranjada. Ecográficamente, un hemangioma coroideo tiene forma de cúpula y tiene una alta reflectividad interna. Se puede ver un desprendimiento de retina seroso suprayacente con B-scan. En el síndrome de Sturge-Weber se observa una forma más difusa de hemangioma coroideo. En estos pacientes, el tumor es más extenso y menos elevado.
Vea la imagen de abajo.
 hemangioma coroideo con un desprendimiento de retina exudativo asociado. Esta lesión está compuesta de vasos sanguíneos muy compactados y, por lo tanto, muestra una reflectividad interna alta y regular tanto en la B-scan como en la A-scan de diagnóstico.
hemangioma coroideo con un desprendimiento de retina exudativo asociado. Esta lesión está compuesta de vasos sanguíneos muy compactados y, por lo tanto, muestra una reflectividad interna alta y regular tanto en la B-scan como en la A-scan de diagnóstico. Los tumores coroidales calcificados se diferencian fácilmente y se detectan con B-scan. Un osteoma coroideo aparece clínicamente como una lesión amarilla, comúnmente localizada cerca del nervio óptico. Estos tumores no están significativamente elevados. En el ultrasonido, tienen una reflectividad interna muy alta debido al calcio. Su contorno suele ser plano y liso, pero, en ocasiones, estos tumores tienen una apariencia abultada. El sombreado marcado ocurre en la parte posterior del tumor debido a que el calcio absorbe la energía del sonido.
Vea la imagen de abajo.
 Sombreado causado por la absorción del sonido por el calcio dentro de un osteoma coroideo. El calcio es tan denso que ningún sonido puede penetrarlo para viajar a la siguiente estructura.
Sombreado causado por la absorción del sonido por el calcio dentro de un osteoma coroideo. El calcio es tan denso que ningún sonido puede penetrarlo para viajar a la siguiente estructura. Cuerpo ciliar
El cuerpo ciliar se visualiza mejor con una exploración de alta resolución; sin embargo, se puede utilizar el método de inmersión, o incluso el método de contacto para evaluar los aspectos más posteriores del cuerpo ciliar. Un desprendimiento de cuerpo ciliar puede extenderse a la coroides periférica y se puede ver en la exploración B de contacto, aunque se muestra mejor en la exploración de alta resolución. Se observa una hendidura reflectante de baja a media en el espacio subciliar.
Vea la imagen de abajo.
 Desprendimiento de cuerpo ciliar como se ve en la exploración de alta resolución. Observe la gran hendidura en el espacio subciliar.
Desprendimiento de cuerpo ciliar como se ve en la exploración de alta resolución. Observe la gran hendidura en el espacio subciliar. Los tumores del cuerpo ciliar son similares a los que se observan en la coroides. Los tumores del cuerpo ciliar más comunes son los melanomas; sin embargo, surgen una variedad de otros tumores en el cuerpo ciliar, incluidos los tumores metastásicos, los meduloepiteliomas y los leiomiomas.
Esclerótica
La ecografía diagnóstica es probablemente la mejor manera de evaluar el engrosamiento escleral. El engrosamiento escleral ocurre en casos de nanoftalmos (ojos muy pequeños), hipotonía ocular, bulbi de ftisis y escleritis. En la escleritis, el grado de engrosamiento escleral puede variar de leve a grave, y puede ser focal o difusa. Comúnmente, se presenta edema asociado adyacente a la esclerótica. Esto se manifiesta como un área ecolúcida en el espacio de la espiga. Cuando es posterior y adyacente al nervio óptico, forma un signo T. Otros hallazgos asociados incluyen una esclerótica muy reflectante engrosada, desprendimientos de retina y desprendimientos ciliocoroideos.
Vea la imagen de abajo.
 Escleritis nodular posterior con líquido en la cápsula de la Tena. El escáner de la derecha muestra un signo T positivo en la inserción del nervio óptico.
Escleritis nodular posterior con líquido en la cápsula de la Tena. El escáner de la derecha muestra un signo T positivo en la inserción del nervio óptico. Los pacientes miopes pueden tener áreas focales de adelgazamiento de la esclerótica. Estas áreas pueden formar estafilomas o bolsas externas. La ecografía es la mejor modalidad de diagnóstico por imágenes para los cambios estafilomatosos. En el trauma, las rupturas esclerales ocultas pueden ser difíciles de apreciar en el examen clínico. Por lo general, el ultrasonido no puede detectar la ruptura real; sin embargo, varias pistas ecográficas pueden ayudar al médico. Estas pistas incluyen hemorragia en el espacio episcleral inmediato, una coroides engrosada o desprendida, una retina desprendida en el área de preocupación, hemorragia vítrea o vítreo encarcelado en la ruptura.
Vea la imagen de abajo.Estafilomas posteriores
 estafilomas posteriores. La úvea en este paciente se ha vuelto tan delgada que sobresale posteriormente en el área macular y solo nasal al disco.
estafilomas posteriores. La úvea en este paciente se ha vuelto tan delgada que sobresale posteriormente en el área macular y solo nasal al disco. Nervio óptico
La ventosa del disco óptico generalmente se puede ver en el examen clínico. Sin embargo, si las opacidades de los medios impiden el examen, el contorno (incluido el grado de ventosa) se puede detectar con ultrasonido. Del mismo modo, los colobomas del nervio óptico se obtienen fácilmente con una ecografía.
Vea la imagen de abajo.
 . Nótese la hendidura en el disco óptico, resultado del aumento de la presión intraocular en enfermedades glaucomatosas.
. Nótese la hendidura en el disco óptico, resultado del aumento de la presión intraocular en enfermedades glaucomatosas. Cuando se observa clínicamente, diferenciar el edema de papilar (edema del disco óptico) del seudopapiledema es crítico, ya que el primero se asocia con presión intracraneal elevada, mientras que el segundo puede no tener relevancia sistémica. Las drusas de disco óptico son nódulos calcificados enterrados dentro de la cabeza del nervio óptico y pueden simular papiledema. En el ultrasonido, estos nódulos son altamente reflectantes y existen en o dentro de la cabeza del nervio óptico.
Vea la imagen de abajo.
 altamente reflectante. Nótese la ecodensidad altamente reflectante del calcio.
altamente reflectante. Nótese la ecodensidad altamente reflectante del calcio. En el edema papilar verdadero, el aumento de la presión intracraneal (PIC) se transmite a lo largo del espacio subdural dentro del nervio óptico. Las entidades clínicas que pueden causar presión intracraneal elevada incluyen los tumores cerebrales seudotumorales y los tumores intracraneales. Cuando la PIC está ligeramente elevada, el nervio óptico se ensancha ligeramente. En los casos más graves, se puede ver un círculo ecolúcido dentro de la vaina del nervio óptico (separando la vaina del nervio óptico). Este es el llamado signo de media luna.
Vea la imagen de abajo.
 Aumento del líquido subaracnoideo alrededor del nervio óptico. Note el signo positivo de media luna.
Aumento del líquido subaracnoideo alrededor del nervio óptico. Note el signo positivo de media luna. La presencia de un aumento de líquido dentro de la vaina se confirma mejor con la prueba de 30 grados, que es una prueba dinámica de escaneo A que mide el ancho del nervio óptico en la mirada primaria y nuevamente después de que el paciente cambia la mirada 30 grados desde la primaria. En los casos de aumento de la PIC, el nervio y la vaina se estiran a medida que el globo gira 30 grados, y el líquido subaracnoideo se distribuye por toda la extensión del nervio, lo que resulta en mediciones menos que cuando se observa en la mirada primaria. Si el agrandamiento del nervio se debe a la infiltración del parénquima o al engrosamiento de la vaina del nervio óptico, entonces la medición no cambiará a medida que el globo gira desde el primario.
Un glioma del nervio óptico es un proceso neoplásico que se infiltra en el parénquima del nervio óptico. En el ultrasonido, se trata de una masa lisa y fusiforme con reflectividad interna de baja a media y regular. Un meningioma de la vaina del nervio óptico es un ejemplo de tumor de la vaina del nervio óptico. En contraste con un glioma, este proceso neoplásico típicamente tiene una reflectividad interna irregular de media a alta con posibles áreas de calcificación.
Resumen
Con una comprensión de los principios de ultrasonido, técnicas de examen exhaustivas y conocimiento de las características de ultrasonido de una variedad de patologías intraoculares, la ecografía B-scan del ojo es una parte vital del arsenal diagnóstico de un oftalmólogo. Sin esta herramienta, el médico puede no ser capaz de detectar o manejar una variedad de enfermedades oculares. Sin embargo, como con cualquier habilidad técnica, el ultrasonido B-scan requiere entrenamiento, tiempo y experiencia para lograr un alto nivel de confianza y calidad de imágenes.