Approches de l’Évaluation Échocardiographique de la Masse Ventriculaire Gauche: Qu’ajoute l’Échocardiographie?
Introduction
La masse ventriculaire gauche (MV) est une mesure bien établie qui peut prédire indépendamment les événements cardiovasculaires indésirables et les décès prématurés.1-3 Des études basées sur la population ont révélé que l’augmentation de la LVM et de l’hypertrophie ventriculaire gauche (HVG), évaluée par des mesures d’échocardiographie en mode M bidimensionnel (2D), fournit des informations pronostiques au-delà des facteurs de risque traditionnels de maladies cardiovasculaires (MCV).4-6 Dans l’étude pionnière Framingham Heart, après ajustement en fonction de l’âge et des facteurs de risque traditionnels, le risque relatif de maladie coronarienne par augmentation de 50 g / m de LVM était de 1,67 chez les hommes et de 1,60 chez les femmes.4 De même, dans la cohorte des personnes âgées de l’Étude sur la santé cardiovasculaire, le rapport de risque ajusté en fonction des risques multiples pour le quartile le plus élevé de la MV spécifique au sexe était de 3,36 par rapport au quartile le plus bas.5 De plus, un profil de risque de MCV traditionnel faible chez les jeunes adultes a été associé à une MV plus faible et, par conséquent, à une morbidité et à une mortalité CV plus faibles.7 Par conséquent, la MV a été présentée comme une mesure appropriée pour la stratification du risque de MCV et un marqueur de maladie subclinique.4,8 De plus, la régression de l’HVG chez les patients hypertendus traités par un médicament antihypertenseur, ou après remplacement de la valve aortique chez les patients présentant une sténose valvulaire aortique sévère, a été associée à une amélioration des résultats des MCV.9,10
Facteurs clés affectant le LVM
Le LVM est fortement influencé par la taille du corps. Cependant, même après ajustement pour les variables anthropométriques, les mâles ont une MV plus grande que les femelles.11 De même, les athlètes ont augmenté la MV par rapport aux non-athlètes, 12 et les hommes et les femmes noirs ont une MV plus importante que leurs homologues blancs ou asiatiques.11,13 De même, l’obésité est associée à une augmentation de la MV. Les facteurs susmentionnés liés à la taille du corps, à l’origine ethnique et à l’exercice sont associés à une augmentation de la MV, ainsi qu’à une augmentation proportionnelle du volume ventriculaire gauche (VG), qui maintient initialement un stress normal de la paroi du VG.12 Par conséquent, l’épaisseur relative de paroi VG (RWT), définie comme le rapport du double de l’épaisseur de paroi inférolatérale VG au diamètre interne VG mesuré à la diastole terminale, reste initialement inchangée. D’autres facteurs à prendre en compte sont l’âge et la pression artérielle.
Méthodes d’indexation de la taille corporelle pour le LVM
Les valeurs normales pour le LVM sont dérivées d’études sur la population générale sans hypertension ni obésité.12,14 Des valeurs de seuil distinctes pour le LVM ajusté à la taille du corps ont été utilisées pour les hommes et les femmes.12,15 Afin de permettre la comparaison du LVM entre des sujets de différentes tailles de corps, différentes approches allométriques ont été suggérées pour normaliser le LVM.14 Cependant, il existe une controverse sur la meilleure méthode d’indexation du LVM.
La surface corporelle (BSA) a été la première variable anthropométrique utilisée pour indexer la MV et a montré une corrélation statistique plus forte que la hauteur avec la MV 16 et une meilleure identification de la HV liée à l’hypertension.17 Cependant, l’indexation par BSA a été notée pour minimiser l’effet de l’obésité sur la MV et, par conséquent, elle sous-estime la prévalence de la HVG liée à l’obésité.18 Par conséquent, la hauteur a également été utilisée pour l’indexation (hauteur seule ou hauteur portée à une puissance allométrique de 1,7 ou 2,7).15,18-20 L’indexation de la MV à la hauteur portée à un exposant allométrique de 2,7 (MV /hauteur 2,7), par rapport à la BSA ou à la hauteur seule, a montré une meilleure valeur prédictive pour les résultats des MCV, une meilleure détection de la HVG liée à l’obésité et une moindre variabilité de la MV chez les individus normaux.19,21 Chirinos et coll. a démontré que l’indexation sur LVM/height1.7 était la meilleure méthode, par rapport à BSA et height2.7, pour identifier la LVH liée à l’obésité et était plus systématiquement associée aux résultats des MCV et à la mortalité toutes causes confondues.15 Dans une population à faible prévalence de l’obésité, il n’y avait pas de différence significative dans le risque attribué à l’HVG, quelle que soit la méthode d’indexation.20 BSA a été largement adopté par l’American Society of Echocardiography (ASE) et l’Association Européenne d’Imagerie cardiovasculaire comme méthode préférée pour l’indexation de la LVM.14
Echocardiographie Méthode de mesure de la LVM et Comparaison à la Résonance Magnétique Cardiovasculaire (CMR)
Compte tenu de l’importance clinique de la LVM, il est essentiel de disposer d’une méthode fiable pour son estimation. L’échocardiographie offre une méthode fiable, non invasive, rapidement disponible et relativement peu coûteuse pour l’estimation du LVM. Quelle que soit la méthode utilisée, l’estimation LVM est dérivée en convertissant le volume myocardique en masse en multipliant le volume par la densité myocardique de 1,05 g / mL.14
La première et la plus couramment utilisée méthode d’échocardiographie d’estimation LVM est la méthode linéaire, qui utilise des mesures linéaires en fin de diastole du septum interventriculaire (IVSd), de l’épaisseur de la paroi inférolatérale du VG et du diamètre interne du VG dérivées d’une échocardiographie en mode M guidée en 2D ou directe en 2D. Cette méthode utilise la formule du « cube » de Devereux et Reichek, qui suppose une forme ellipsoïde allongée du VG avec un rapport de 1:2 axe mineur/grand axe (Figure 1).22 La formule du cube comprend une correction de 20 % basée sur une surestimation de la MV dans des études de validation antérieures.14
Il est essentiel d’acquérir des images du VG en fin de diastole avec le faisceau ultrasonore dirigé perpendiculairement au grand axe du VG approximativement au niveau des extrémités du feuillet de la valve mitrale à partir d’une vue parasternale à grand axe ou à axe court.12 De plus, les valeurs d’épaisseur BT obtenues par 2D directe peuvent être plus petites que celles obtenues par le mode M ; par conséquent, les valeurs normales pour LVM peuvent ne pas être interchangeables.14 Les lignes directrices actuelles de l’ASE et de l’Association Européenne de Quantification des chambres d’Imagerie cardiovasculaire recommandent l’utilisation de l’interface tissu-sang LV pour la mesure de la MV et proposent des valeurs normales dérivées de cette approche (Figure 1).12,14,23 En raison de sa simplicité, de sa facilité d’acquisition et de sa variabilité mesurée plus faible, l’ASE et l’Association Européenne d’Imagerie cardiovasculaire ont recommandé que la méthode linéaire (mode M guidé en 2D ou mode 2D direct) soit mise en œuvre comme la meilleure technique de dépistage de l’HVG. De plus, la plupart des données sur la valeur pronostique du LVM sont basées sur cette méthode. Cependant, toute erreur dans les mesures linéaires peut entraîner des inexactitudes importantes car toutes les mesures sont découpées en cubes dans la formule LVM. Cette formule n’est pas non plus précise dans le LVH asymétrique, la cardiomyopathie dilatée et d’autres conditions présentant des différences régionales dans l’épaisseur de la paroi du VG.14
Figure 1: Méthodes échocardiographiques linéaires et 2D de Mesure du LVM
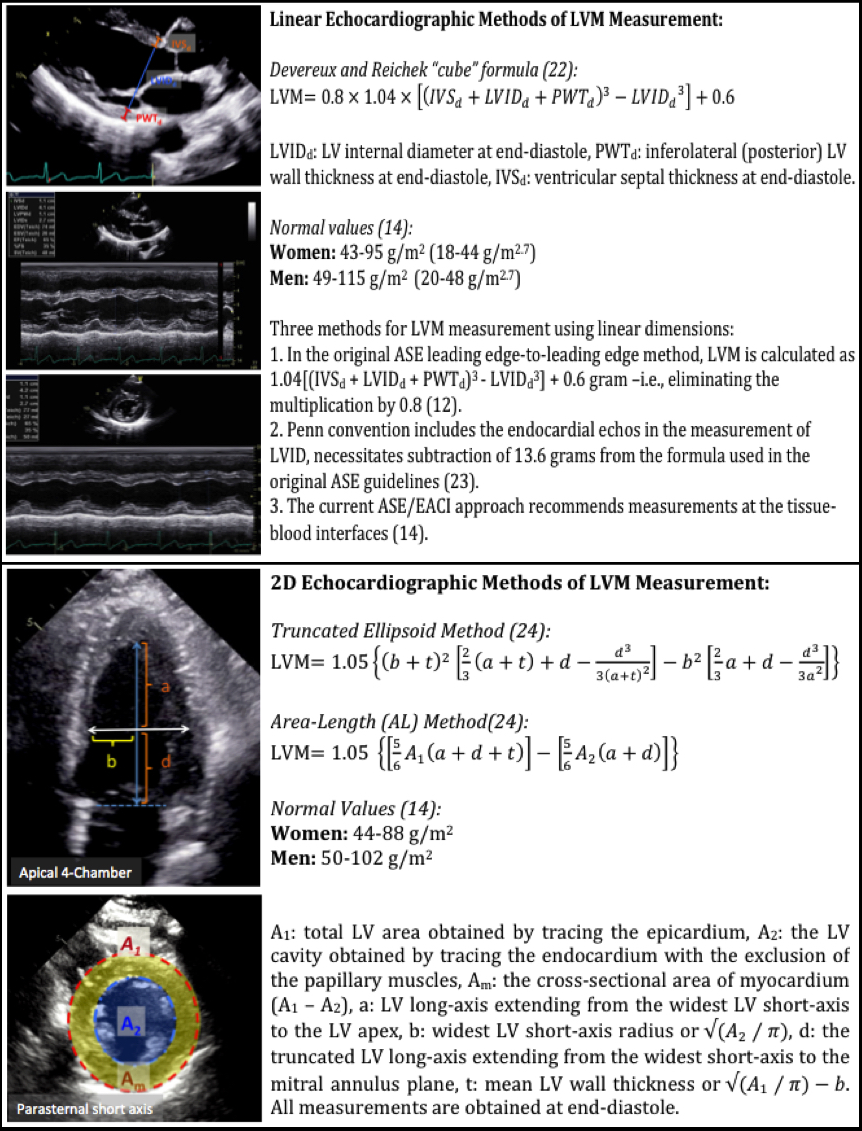
Les méthodes d’échocardiographie 2D les plus couramment utilisées pour l’estimation du LVM sont les méthodes ellipsoïdes tronquées et de longueur de surface.14 Dans les deux cas, l’aire est mesurée au niveau médiapapillaire dans la vue parasternale à axe court et à la diastole terminale (Figure 1).24 Les données post-mortem ont démontré que les méthodes d’échocardiographie 2D (longueur de la surface et ellipsoïde tronqué) et les mesures en mode M guidées 2D du LVM étaient comparables, avec des corrélations modestes avec le LVM dérivé de l’autopsie (r = 0,66-0.72 pour l’échocardiographie 2D et r = 0,78 pour le mode M guidé 2D).25 Ils ont également démontré que la LVM dérivée de l’aire et de l’ellipsoïde tronqué était comparable dans sa corrélation avec la LVM d’autopsie, et que l’inclusion des muscles papillaires dans les mesures de l’aire avait tendance à surestimer la LVM.25
Une limitation des méthodes 2D est qu’elles reposent sur des hypothèses géométriques qui ne sont pas applicables lorsqu’il y a des distorsions LV importantes ou lorsque la LV est raccourcie.12 De plus, par rapport au mode M, les méthodes 2D nécessitent de meilleures fenêtres d’échocardiographie pour identifier les bordures endocardiaques et épicardiques.24 Les valeurs de référence normales pour les indices LVM utilisant l’échocardiographie 2D sont énumérées à la figure 1.14
La dernière méthode d’échocardiographie pour mesurer le LVM est l’utilisation de l’imagerie 3D en temps réel. L’échocardiographie 3D en temps réel repose sur la mesure directe du VG sans hypothèses géométriques; par conséquent, elle peut théoriquement fournir une estimation plus précise du LVM que les méthodes en mode M linéaire ou en 2D. De plus, l’estimation 3D en temps réel du LVM a montré une meilleure concordance avec les mesures CMR que les mesures d’échocardiographie directe et en mode M en 2D.26-27 L’évaluation 3D en temps réel du LVM a démontré une excellente corrélation avec les données CMR avec un coefficient de corrélation de Pearson (r) de 0,99, par rapport à la méthode 2D par rapport au CMR, qui avait un r de 0,84.26 De même, la variabilité interobservateur et intraobservateur des mesures 3D en temps réel était de 7% et 8%, respectivement, ce qui était nettement meilleur que la variabilité interobservateur et intraobservateur de la méthode 2D (37% et 19%, respectivement).27 En outre, les valeurs de LVM par 3D en temps réel seraient similaires aux valeurs de CMR avec seulement un biais minimal de 4 grammes.27 Par conséquent, la technique 3D temps réel améliore la précision et la reproductibilité de l’estimation par échocardiographie du LVM mais est fortement dépendante de l’équipement utilisé et de la qualité des images obtenues.14 Les directives de quantification de l’ASE et de l’Association Européenne des Chambres d’imagerie cardiovasculaire n’ont pas fourni de valeurs de référence normales pour la LVM dérivée de la 3D en temps réel en raison du nombre limité de données publiées.14
Classification des motifs de remodelage du VG
Traditionnellement, le VG a été classé en quatre motifs mutuellement exclusifs selon la géométrie du VG évaluée par RWT et la présence ou l’absence de LVH définie par un indice LVM > 115 g / m2 pour les hommes ou > 95 g / m2 pour les femmes (Figure 2).1 Cette classification traditionnelle, qui a été adoptée par l’ASE et l’Association Européenne d’Imagerie Cardiovasculaire, présente des inconvénients liés à l’utilisation de mesures linéaires pour refléter une structure VG 3D. De plus, l’approche traditionnelle n’identifie pas de changements isolés de la taille ou de l’épaisseur du BT, car le RWT est un rapport.
Figure 2: Motifs géométriques Ventriculaires Gauche: Systèmes de classification
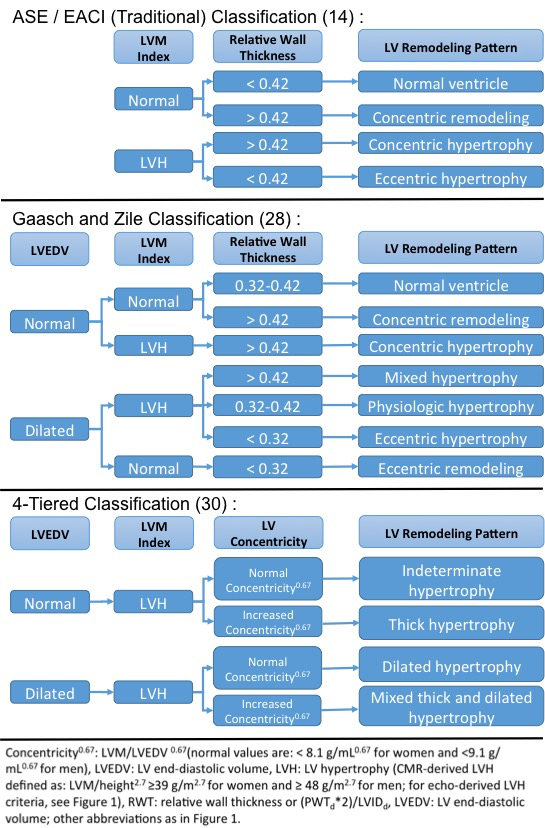
Dans le but de développer une classification plus inclusive des différents phénotypes de remodelage physiologique et pathologique, Gaasch et Zile ont suggéré d’inclure le volume diastolique final du VG comme marqueur supplémentaire pour identifier la dilatation du VG (figure 2).28 Cette classification a fourni une valeur pronostique incrémentale concernant les résultats des MCV dans la cohorte de l’Étude sur la santé cardiovasculaire.29
Dans une autre tentative de remédier aux limites associées à la classification de remodelage traditionnelle, Khouri et al. proposition d’une classification à quatre niveaux de la LVH (figure 2).30 La classification à quatre niveaux a été évaluée dans l’étude cardiaque de Dallas sur un suivi moyen de 9 ans et a stratifié avec succès la LVH en sous-groupes avec pronostic différentiel. L’HVG dilatée et l’HVG mixte épaisse et dilatée présentaient le pire pronostic d’insuffisance cardiaque ou de décès par CV, et l’hypertrophie indéterminée avait des taux comparables à ceux sans HVG.31
- Koren MJ, Devereux RB, Casale PN, et al. Relation entre la masse et la géométrie du ventricule gauche et la morbidité et la mortalité dans l’hypertension essentielle non compliquée. Ann Intern Med 1991; 114:345-52.
- Drazner MH, Rame JE, Marino EK et al. L’augmentation de la masse ventriculaire gauche est un facteur de risque pour le développement d’une fraction d’éjection ventriculaire gauche déprimée dans les cinq ans: l’étude sur la santé cardiovasculaire. J Am Coll Cardiol 2004; 43:2207-15.
- Verma A, Meris A, Skali H, et al. Implications pronostiques de la masse et de la géométrie du ventricule gauche après un infarctus du myocarde: Étude échocardiographique VALIANT (VALsartan Dans l’infarctus aigu du myocarde). JACC Cardiovasc Imaging 2008; 1:582-91.
- Levy D, Garrison RJ, Savage DD, et al. Masse ventriculaire gauche et incidence de la maladie coronarienne chez une cohorte de personnes âgées. L’Étude cardiaque de Framingham. Ann Intern Med 1989; 110:101-7.
- Gardin JM, McClelland R, Kitzman D, et al. Prédicteurs échocardiographiques en mode M de l’incidence de six à sept ans de maladies coronariennes, d’accidents vasculaires cérébraux, d’insuffisance cardiaque congestive et de mortalité dans une cohorte de personnes âgées (Étude sur la santé cardiovasculaire). Am J Cardiol 2001; 87:1051-7.
- Verdecchia P, Carini G, Circo A, et al. Masse ventriculaire gauche et morbidité cardiovasculaire dans l’hypertension essentielle: l’étude MAVI. J Am Coll Cardiol 2001; 38:1829-35.
- Gidding SS, Carnethon MR, Daniels S, et al. Un faible risque cardiovasculaire est associé à une masse ventriculaire gauche favorable, à une épaisseur de paroi relative ventriculaire gauche et à une taille auriculaire gauche: l’étude CARDIA. J Am Soc Echocardiogr 2010; 23:816-22.
- Devereux RB, échevin MH. Role of preclinical cardiovascular disease in the evolution from risk factor exposure to development of morbid events. Circulation 1993; 88: 1444-55.
- Verdecchia P, Schillaci G, Borgioni C, et al. Signification pronostique des changements en série de la masse ventriculaire gauche dans l’hypertension essentielle. Circulation 1998; 97:48-54.
- Hatani T, Kitai T, Murai R, et al. Associations de remodelage ventriculaire gauche et auriculaire gauche résiduel avec les résultats cliniques chez les patients après remplacement de la valve aortique pour une sténose aortique sévère. J Cardiol 2015 30 octobre. .
- Gardin JM, Wagenknecht LE, Anton-Culver H, et al. Relation entre les facteurs de risque cardiovasculaire et la masse ventriculaire gauche échocardiographique chez les jeunes hommes et femmes adultes noirs et blancs en bonne santé. L’étude CARDIA. Développement du risque d’artère coronaire chez les Jeunes adultes. Circulation 1995; 92:380-7.
- Marwick TH, Gillebert TC, Aurigemma G, et al. Recommandations sur l’utilisation de l’échocardiographie dans l’hypertension chez l’adulte: Rapport de l’Association Européenne d’Imagerie Cardiovasculaire (EACVI) et de l’American Society of Echocardiography (ASE). J Am Soc Echocardiogr 2015; 28:727-54.
- Poppe KK, Doughty RN, Gardin JM, et al.; pour le compte de la Méta-Analyse Échocardiographique des Plages Normales de la Collaboration du Cœur Gauche. Valeurs de Référence Normatives Spécifiques à l’ethnie pour la Taille échocardiographique de LA et du VG, la Masse du VG et la Fonction Systolique: L’Étude échonormale. JACC Cardiovasc Imaging 2015; 8:656-65.
- Lang RM, Badano LP, Mor-Avi V, et al. Recommandations pour la quantification de la chambre cardiaque par échocardiographie chez l’adulte: une mise à jour de l’American Society of Echocardiography et de l’Association Européenne d’Imagerie cardiovasculaire. J Am Soc Echocardiogr 2015; 28:1-39.e14.
- Chirinos JA, Segers P, De Buyzere ML, et al. Masse ventriculaire gauche: mise à l’échelle allométrique, valeurs normatives, effet de l’obésité et performances pronostiques. Hypertension 2010; 56:91-8.
- Gardin JM, Arnold A, Gottdiener JS, et al. Masse ventriculaire gauche chez les personnes âgées. L’Étude sur la santé cardiovasculaire. Hypertension 1997; 29:1095-103.
- Ferrara LA, Vaccaro O, Cardoni O, et al. Critères d’indexation de la masse ventriculaire et rôle prédictif de la pression artérielle et de la composition corporelle. Am J Hypertens 2005; 18:1282-7.
- Cuspidi C, Giudici V, Negri F, et al. Améliorer la stratification du risque cardiovasculaire chez les patients hypertendus essentiels en indexant la masse ventriculaire gauche à la hauteur (2.7). J Hypertens 2009; 27:2465-71.
- de Simone G, Daniels SR, Devereux RB, et al. Masse ventriculaire gauche et taille corporelle chez les enfants et les adultes normotensifs: évaluation des relations allométriques et de l’impact du surpoids. J Am Coll Cardiol 1992; 20:1251-60.
- de Simone G, Devereux RB, Maggioni AP, et al. Différentes normalisations pour la taille du corps et le risque attribuable à la population d’hypertrophie ventriculaire gauche: l’étude MAVI. Am J Hypertens 2005; 18:1288-93.
- de Simone G, Kizer JR, Chinali M, et al. Normalisation de la taille corporelle et du risque d’hypertrophie ventriculaire gauche attribuable à la population: Étude sur le cœur fort. Am J Hypertens 2005; 18:191-6.
- Devereux RB, Reichek N. Détermination échocardiographique de la masse ventriculaire gauche chez l’homme. Validation anatomique de la méthode. Circulation 1977; 55:613-8.
- Deague JA, Wilson CM, Grigg LE, et al. Divergences entre les mesures échocardiographiques de la masse ventriculaire gauche dans une population adulte en bonne santé. Clin Sci (Lond) 1999; 97:377-83.
- Lang RM, Bierig M, Devereux RB, et al. Recommandations pour la quantification en chambre: un rapport du Comité des directives et des normes de l’American Society of Echocardiography et du Groupe de rédaction de la quantification en Chambre, élaboré en collaboration avec l’Association Européenne d’échocardiographie, une branche de la Société Européenne de Cardiologie. J Am Soc Echocardiogr 2005; 18:1440-63.
- Park SH, Shub C, Nobrega TP, et al. Calcul échocardiographique bidimensionnel de la masse ventriculaire gauche recommandé par l’American Society of Echocardiography: corrélation avec l’autopsie et l’échocardiographie en mode M. J Am Soc Echocardiogr 1996; 9:119-28.
- Chuang ML, Beaudin RA, Riley MF, et al. Mesure échocardiographique tridimensionnelle de la masse ventriculaire gauche: comparaison avec l’imagerie par résonance magnétique et les déterminations échocardiographiques bidimensionnelles chez l’homme. Int J Card Imaging 2000; 16:347-57.
- Mor-Avi V, Sugeng L, Weinert L, et al. Mesure rapide de la masse ventriculaire gauche avec échocardiographie tridimensionnelle en temps réel: comparaison avec l’imagerie par résonance magnétique. Circulation 2004; 110: 1814-8.
- Gaasch WH, Zile MR. Remodelage structural ventriculaire gauche en santé et maladie: avec un accent particulier sur le volume, la masse et la géométrie. J Am Coll Cardiol 2011; 58:1733-40.
- Zile MR, Gaasch WH, Patel K, et al. Un remodelage ventriculaire gauche défavorable chez les personnes âgées vivant dans la communauté prédit une insuffisance cardiaque et une mortalité incidentes. Échec cardiaque JACC 2014; 2:512-22.
- Khouri MG, Peshock RM, Ayers CR, et al. Une classification à 4 niveaux de l’hypertrophie ventriculaire gauche basée sur la géométrie ventriculaire gauche: l’étude cardiaque de Dallas. Circ Cardiovasc Imaging 2010; 3:164-71.
- Garg S, de Lemos JA, Ayers C, et al. Association d’une Classification à 4 Niveaux de l’Hypertrophie du VG avec des Résultats CV défavorables dans la Population générale. JACC Cardiovasc Imaging 2015; 8:1034-41.
Sujets cliniques: Insuffisance Cardiaque et Cardiomyopathies, Imagerie Non Invasive, Prévention, Cardiologie du Sport et de l’Exercice, Cardiologie Valvulaire, Échocardiographie / Échographie, Hypertension, Sport et Exercice et Imagerie
Mots clés: Afro-Américains, Antihypertenseurs, Valve Aortique, Sténose de la Valve Aortique, Athlètes, Autopsie, Pression Artérielle, Taille Corporelle, Surface Corporelle, Cardiomyopathie, Dilatée, Études de Cohorte, Maladie Coronarienne, Diastole, Dilatation, Échocardiographie, Échocardiographie, Tridimensionnelle, Hypertension, Hypertrophie, Ventriculaire Gauche, Spectroscopie de Résonance Magnétique, Valve Mitrale, Mortalité, Prématurée, Obésité, Variation de l’Observateur, Muscles Papillaires, Phénotype, Phosmet, Prévalence, Pronostic, Valeurs de Référence, Reproductibilité des Résultats, Facteurs de Risque, Remodelage ventriculaire
< Retour à Annonces