Kyste péricardique
Les kystes péricardiques sont une anomalie congénitale bénigne peu commune du médiastin moyen. Ils représentent 6% des masses médiastinales et 33% des kystes médiastinaux. Les autres kystes du médiastin sont bronchogènes – 34%, entériques – 12%, thymiques et autres – 21%. Dans le médiastin moyen, 61% des masses présentes sont des kystes. Les kystes péricardiques et bronchogènes partagent la deuxième étiologie la plus courante après les lymphomes. Le cas présenté est un kyste péricardique symptomatique.
Présentation du cas
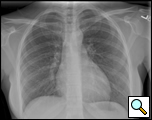
La patiente est une femme de 29 ans, qui a reçu un diagnostic de kyste péricardique à l’âge de 17 ans lors d’un traitement de l’asthme. Récemment, le patient a présenté une toux persistante et une nouvelle tomodensitométrie a révélé une augmentation de la taille du kyste à environ 6×6 cm (figures 1 et 2). Ses antécédents médicaux étaient importants pour le syndrome de Wolff-Parkinson-White. Lors de l’examen, aucune anomalie n’a été trouvée. Comme le kyste s’élargissait, provoquant une anxiété importante et contribuant peut-être à sa toux persistante, une résection a été recommandée. Ses cardiologues ont estimé que son syndrome WPW n’était pas une contre-indication à la chirurgie.
 |
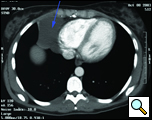 |
| Figure 1. Radiographie thoracique préopératoire. | Figure 2. Scanner thoracique montrant un kyste péricardique cardiophrénique droit. |
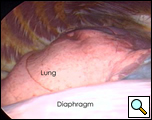
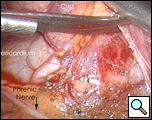
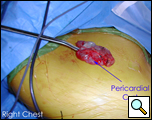
En salle d’opération, sous anesthésie générale et une ventilation pulmonaire, le thoracoscope a été introduit au niveau de la ligne midaxillaire droite et du 7ème espace intercostal (Vidéo 1 ci-dessous). Le kyste a été facilement visualisé à l’aspect antérolatéral du péricarde droit, mesurant environ 9×6 cm (Figure 3). Le nerf phrénique a été vu postérieur au kyste. La deuxième incision a été faite au niveau de la ligne axillaire antérieure dans le 4ème espace intercostal. Une pince annulaire a été utilisée pour saisir le kyste (figure 4). La troisième incision a été faite à la ligne de l’omoplate dans le 5ème espace intercostal. Des ciseaux thoracoscopiques et une cautérisation (à un réglage bas pour minimiser le risque d’arythmie cardiaque) ont été utilisés par ce port pour disséquer le kyste du péricarde (figure 5). La connexion entre le kyste et l’espace péricardique a été identifiée. Il était petit et était divisé avec les ciseaux. La dissection de l’aspect postérieur du kyste a complété l’enlèvement. Le nerf phrénique était clairement visualisé à tout moment. Le rapport de pathologie a confirmé le diagnostic d’un kyste bénigne ligné mésothélial (figure 6).
 |
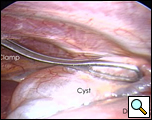 |
| Figure 3.: Vue peropératoire du kyste péricardique. | Figure 4. Rétraction de la pince annulaire du kyste péricardique. |
 |
 |
| Figure 5. Résection du kyste avec vue du nerf phrénique. | Figure 6. Échantillon réséqué |
Le patient a suivi un cours postopératoire sans incident et a été renvoyé à la maison le jour postopératoire numéro deux.
Discussion
Les kystes péricardiques se produisent à raison de 1 personne pour 100 000. On pense qu’ils résultent de l’échec de la fusion de l’une des lacunes mésenchymateuses qui forment le sac péricardique. Soixante-quinze pour cent d’entre eux n’ont aucun symptôme associé et se retrouvent généralement incidemment lors d’une radiographie pulmonaire ou d’une échocardiographie de routine. Il y a eu une vingtaine de cas signalés de kystes péricardiques se présentant avant l’âge de dix-huit ans. Soixante-dix pour cent d’entre eux sont situés à l’angle cardiophrénique droit, 22% à gauche, et le reste se trouve dans le médiastin supérieur postérieur ou antérieur. La taille varie de 2 à 28cm2. On ne sait pas si une taille ou une position particulière du kyste correspond à un taux de complications plus élevé. S’ils sont présents, les symptômes sont généralement dus à la compression des organes adjacents et comprennent des douleurs thoraciques atypiques, une dyspnée et une toux persistante. La tamponnade cardiaque, l’obstruction de la bronche principale droite et la mort subite sont les urgences potentiellement mortelles qui ont été signalées. La tamponnade cardiaque est généralement due à une rupture intra-péricardique du kyste, bien qu’une tamponnade due à une hémorragie spontanée dans le kyste ait également été rapportée. Les autres complications signalées comprennent l’obstruction de l’écoulement ventriculaire droit, l’inflammation et l’infection, la sténose pulmonaire, l’érosion partielle des structures adjacentes, la fibrillation auriculaire et l’insuffisance cardiaque congestive. Quelques kystes péricardiques se résolvent spontanément, probablement par rupture dans l’espace pleural. Les taux de résolution spontanée ou de complications n’ont pas été rapportés.
La tomodensitométrie de contraste a été la modalité de choix pour diagnostiquer et suivre les kystes péricardiques. Cependant, aucune étude n’a été réalisée pour déterminer la supériorité de la tomodensitométrie de contraste sur l’IRM et l’échocardiographie pour le diagnostic ou le suivi. Au scanner, les kystes péricardiques sont des masses homogènes ovales à paroi mince, nettement définies. Leur atténuation est légèrement supérieure à la densité de l’eau – 30 à 40 HU. Ils ne parviennent pas à s’améliorer avec un contraste intraveineux. La fréquence de l’imagerie de suivi n’a pas été établie.
La prise en charge des kystes péricardiques comprend l’observation, le drainage percutané et la résection. L’observation est possible avec des tomodensitogrammes répétés. Cependant, il existe peu d’informations concernant la sécurité et la durée appropriée de l’observation. Pour les patients à haut risque, une stratégie non opératoire peut être suivie. Le suivi le plus long rapporté a duré vingt-cinq ans et a donné un kyste de 2,5 L au moment de la résection. L’aspiration est une autre option thérapeutique. Une revue de la littérature a rapporté qu’un tiers des patients avaient une récidive après un drainage percutané à trois ans. L’injection d’un agent sclérosant tel que l’alcool diminue la probabilité de récidive des kystes.
Les indications de résection des kystes péricardiques comprennent une grande taille, des symptômes, des préoccupations du patient, une incertitude quant au potentiel malin et la prévention des urgences potentiellement mortelles. Avant le développement de la thoracoscopie, la thoracotomie était l’approche de choix. Actuellement, les CUVES sont l’approche la plus couramment utilisée. L’approche VATS présente de nombreux avantages reconnus par rapport aux procédures ouvertes, notamment la cosmèse, une meilleure visualisation peropératoire, une récupération postopératoire plus courte, une douleur réduite et la préférence du patient.
La technique médiastinoscopique infrasternale est une approche mini-invasive alternative et peut être utilisée pour les kystes antérieurs. Les avantages de cette approche sont une meilleure cosmèse, une douleur minimale et l’évitement de la ventilation pulmonaire unique. La technique robotique utilisant le système chirurgical DaVinci ™ peut offrir une meilleure précision chirurgicale et un temps opératoire plus court, un séjour postopératoire et une période de récupération par chirurgie thoracoscopique.
Bien que la morbidité et la mortalité des kystes péricardiques soient inconnues, la chirurgie a été démontrée comme le seul remède définitif. Étant donné que les risques opératoires des techniques mini-invasives sont extrêmement faibles, il semblerait raisonnable d’offrir une résection pour tous les kystes péricardiques chez des patients par ailleurs en bonne santé pour lesquels le risque de chirurgie est faible.