Recherche Oto-Rhino-laryngologie -ORL
Le processus styloïde est une projection de l’os temporal, située entre les artères carotides interne et externe, antérieure au processus mastoïde et latérale à la fosse amygdalienne où se trouvent les nerfs glossopharyngés (IX), vagaux (X) et hypoglossaux (XII), l’artère carotide interne et la veine jugulaire interne1. Le nerf facial (VII) est également antérieur et médial au processus styloïde.
La longueur physiologique du processus styloïde varie entre 20 et 25 millimètres et un processus de plus de 30 millimètres est défini comme un processus styloïde allongé (ESP). L’ESP a une incidence de 4 à 28% dans la population générale, mais seulement 4 à 10% de ces personnes sont symptomatiques et sont donc diagnostiquées avec le syndrome d’Eagle6. Bien que la périostite, l’ostéite et l’hyperplasie ossifiante réactive après chirurgie, un traumatisme ou une irritation chronique locale soient pris en compte dans l’étiologie de cette affection, la véritable cause de l’ES reste à élucider.
Les nerfs crâniens V, VII, IX ou X, les artères carotides internes (ICA) ou externes (ECA) ou la veine jugulaire peuvent être effectués en fonction de la longueur, de la largeur, de l’angulation, de la direction et du degré de calcification du processus styloïde ou du ligament styloïde. Sur la base de l’atteinte des nerfs crâniens ou des structures vasculaires, l’ES est sous-classée dans le syndrome styloïde classique ou le syndrome de l’artère styloïde-carotide, ce dernier étant associé à des attaques ischémiques transitoires résultant d’une pression sur l’ICA ou l’ECA.
Les symptômes de l’ES peuvent inclure des douleurs rétroauriculaires et occipitales, qui s’aggravent avec la rotation latérale de la tête, une dysphagie (difficulté à avaler), une odynophagie (douleur à avaler), des acouphènes, une sensibilité à la palpation au niveau de la région rétroauriculaire, une faiblesse de la langue, une altération de la parole, une perte intermittente du goût, un gonflement du cou, une bouche sèche, une ouverture limitée de la bouche ou, en cas de compression carotidienne, des épisodes d’évanouissement ou d’accident vasculaire cérébral. Un ESP peut rester asymptomatique tant qu’il n’empiète pas sur les structures adjacentes. La durée du processus et la gravité des symptômes ne montrent pas de corrélation et les patients présentant des processus styloïdes extrêmement longs peuvent rester asymptomatiques et ignorer leur état jusqu’à l’examen radiographique de routine.
Les radiographies orthopantomographiques (OPTG), mandibulaires latérales obliques ou latérales de la tête et du cou peuvent être utiles dans le diagnostic de l’ES. Si l’évaluation radiographique initiale est effectuée avec des radiographies latérales, il est important d’obtenir une radiographie antéropostérieure supplémentaire, afin de surveiller l’atteinte bilatérale du patient. Des images tomographiques informatisées à faisceau conique peuvent également être utiles.
Un ESP peut être observé dans trois vues distinctes sur les images OPTG. Le type I (Figure 1) révèle un ESP ininterrompu, le type II (Figure 2) représente le processus styloïde joint au ligament stylohyoïde par une seule pseudo-articulation, et le type III (Figure 3) consiste en des segments interrompus du ligament minéralisé, qui apparaissent comme de multiples pseudo-articulations à l’intérieur du ligament.
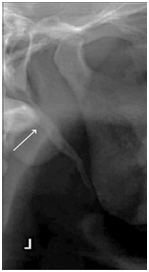
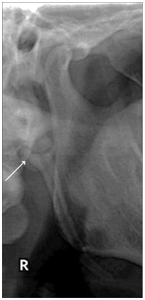
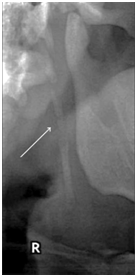
L’examen physique doit inclure la palpation de la région du pilier antérieur (fosse amygdalienne latérale). Les médecins peuvent ressentir l’ESP lors d’une palpation intra-orale prudente en plaçant l’index dans la fosse amygdalienne et en appliquant une légère pression. Chez les patients atteints d’ES, la palpation doit produire une douleur dans cette région ou une douleur référée à l’oreille, au visage ou à la tête. Il convient également de noter qu’il n’est pas possible de palper un processus styloïde de taille normale. La sensation de soulagement après une infiltration anesthésique locale au niveau de la zone palpée peut aider au diagnostic.
Le diagnostic différentiel de l’ES comprend les maladies de l’articulation temporo-mandibulaire, les migraines ou les maux de tête de type grappe, les névralgies du trijumeau, du glossopharynx ou de la sphénopalatine (syndrome de Sluder), le reflux laryngopharyngé chronique, l’amygdalopharyngite chronique, la bursite hyoïde, la céphalée histaminique, les diverticules œsophagiens, l’arthrite vertébrale cervicale et les néoplasmes bénins ou malins.
Les ES peuvent être traitées non chirurgicalement ou chirurgicalement. Le traitement non chirurgical (conservateur) comprend l’utilisation de modulateurs de la douleur tels que des anti-inflammatoires non stéroïdiens, de la prégabaline ou de la gabapentine, des infiltrations locales transpharyngées de solutions anesthésiques ou de médicaments stéroïdiens dans la fosse amygdalienne ou des exercices du cou. La manipulation transpharyngée impliquant la fracturation manuelle du processus styloïde est une autre approche documentée, bien qu’elle comporte un risque élevé de lésion des structures neurovasculaires adjacentes1. Malgré le fait que les options de traitement non chirurgicales aident à réduire la douleur, leurs effets durent peu de temps, en particulier lorsque l’allongement ou la calcification est important. Par conséquent, la chirurgie est considérée comme la principale modalité de traitement en ES car elle fournit le résultat le plus favorable en éliminant le facteur de compression (mécanique) dans son intégralité.
Le traitement chirurgical comprend deux approches principales, intra-orale (transorale) ou extra-orale (transcervicale). L’approche intra-orale nécessite moins de dissection, donc le temps d’opération est moindre et ne produit pas d’insatisfaction esthétique. Cependant, le risque de résection inadéquate est plus élevé avec cette approche et, en raison de la nature non stérile de la technique, elle peut entraîner des infections cervicales profondes. L’approche intra-orale implique généralement une procédure d’amygdalectomie.
L’approche extra-orale offre une vue d’ensemble et un accès aseptique à la zone cible chirurgicale et réduit le risque de complications hémorragiques majeures. Cependant, l’opération dure plus longtemps que l’approche intra-orale et laisse une cicatrice inesthétique le long de la bordure antérieure du muscle sternocléidomastoïdien du processus mastoïde à l’os hyoïde. Plusieurs modifications de cette ligne d’incision conventionnelle ont été proposées par Buono et al. qui a utilisé une incision de lifting généralement pratiquée lors d’une parotidectomie et par Williams et al. qui a utilisé une incision préauriculaire s’étendant le long de l’aspect interne du tragus. Il convient cependant de noter que bien que ces modifications fournissent des résultats postopératoires plus cosmétiquement acceptables, elles comportent un risque plus important de lésions du nerf facial et auriculaire plus important. Une autre approche extra-orale utilise l’aide d’un endoscope qui place l’incision cutanée près du sillon rétroauriculaire.
Les complications postopératoires peuvent inclure une parésie faciale, un engourdissement de l’oreille, une fistule salivaire et un trismus. On rapporte que les échecs atteignent jusqu’à 20% chez les patients traités chirurgicalement en raison du raccourcissement inadéquat du processus styloïde ou du développement d’un syndrome de piégeage fibreux ultérieur, dû à une blessure peropératoire ou à un piégeage dans le tissu fibreux des nerfs adjacents.