Cheratocongiuntivite atopica
Austin Strohbehn, M3; Matthew Ward, MD; Anna Kitzmann, MD
8 marzo 2013
Denuncia principale: scarsa visione e grave prurito oculare.
Storia della malattia attuale: un maschio caucasico di 52 anni si presenta alla clinica della cornea con una denuncia principale di perdita della vista. Oltre alla sua perdita della vista, si lamenta di prurito agli occhi e scarico mucoide. Egli riporta anche una storia di ceretta e calante eczema negli ultimi dieci anni. Due anni prima di questa visita, ha presentato sintomi simili ed è stato trattato con medrossiprogesterone e fluorometalone (FML) tre volte al giorno in entrambi gli occhi. Questo regime medico ha migliorato i suoi sintomi. Sfortunatamente, il paziente ha interrotto la sua prescrizione oculare ed è stato perso per il follow-up dopo la visita iniziale.
Storia oculare passata: insignificante per chirurgia o trauma.
Storia medica: storia di eczema incontrollato negli ultimi dieci anni.
Farmaci: usa le lacrime artificiali se necessario. Altrimenti, non prende farmaci o altri colliri.
Storia familiare: Padre con cataratta. Nessun’altra storia familiare pertinente.
Storia sociale: Il paziente è un fumatore abituale (1 confezione al giorno).
Esame oculare:
- Acuità visiva, con correzione:
- Occhio destro (OD): 20/60-1
- Occhio sinistro (OS): 20/70-1
- Motilità extraoculare: Pieno, entrambi gli occhi (OU)
- Pupille: Vivacemente costrizione da 5mm nel buio a 3mm in luce. Nessun difetto pupillare afferente relativo.
- Campi visivi di confronto: Full OU.
- Pressione intraoculare: OD-13 mmHg; OS – 12 mmHg
- Lampada a fessura esame:
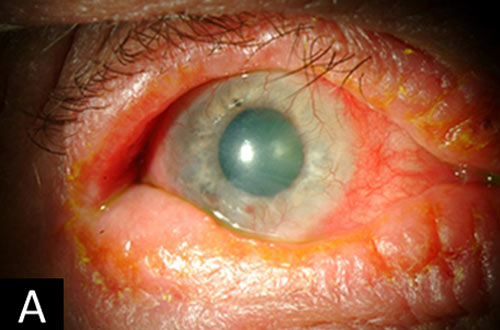
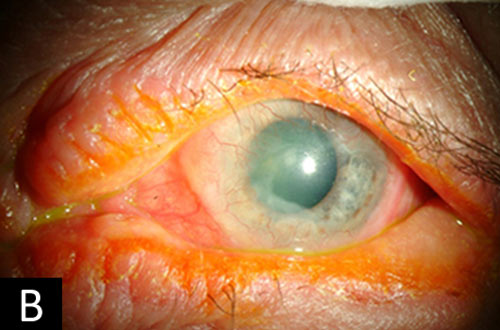
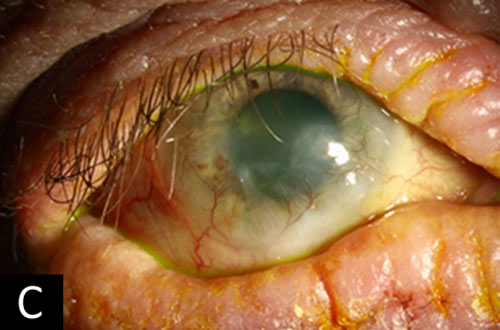
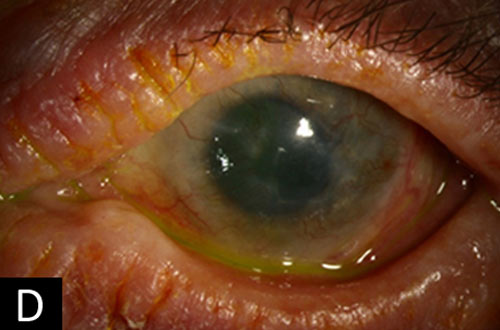
- Coperchi: Ipertrofia, iperpigmentazione ed eritema della pelle del coperchio. Ectropion cicatriziale del coperchio inferiore. Vicino all’intera madarosi del coperchio inferiore con margine del coperchio arrotolato (figure 1C e D).
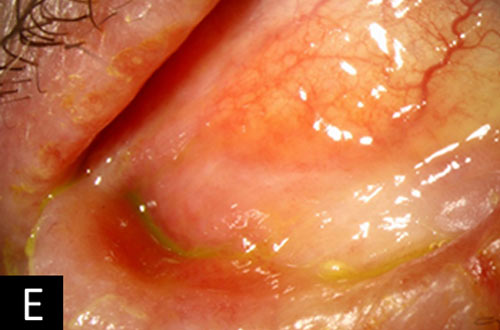
- Congiuntiva / sclera: scorcio del fornice e symblepharon della congiuntiva con 2 + iniezione diffusa, più prominente OD (figura 1E).
- Cornea: Quasi completa congiuntivalizzazione della cornea con foschia che entra nell’asse visivo inferonasalmente (figure 1C e D).
- Camera anteriore: Profondo e silenzioso.
- Iris: Normale
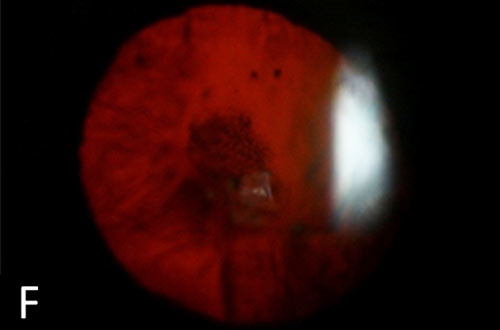
- Lente: 2 + sclerosi nucleare e 2 + cataratta subcapsulare posteriore OU (figura 1F).
- Esame del fondo dilatato:
- Vista nebulosa al polo posteriore a causa della congiuntivalizzazione e della cataratta subcapsulare posteriore, ma appare normale OU.
 |
 |
 |
 |
 |
 |
Corso
I sintomi di prurito e risultati di congiuntivite cronica, eczema, lentigginosi, pannus, e cataratta subcapsulare posteriore sono coerenti con una diagnosi di cheratocongiuntivite atopica. Alla visita iniziale del paziente due anni prima, le sue condizioni erano moderatamente gravi (figure 1A e B). È stato trattato con corticosteroidi topici a bassa potenza (FML e medrossiprogesterone) che hanno portato a un miglioramento dei suoi sintomi. Tuttavia, ha interrotto questi farmaci qualche tempo dopo essere stato perso per il follow-up. Sfortunatamente, la sua malattia progredì rapidamente nei due anni successivi. I suoi sintomi sono diventati abbastanza gravi che ha deciso di tornare per un esame. All’esame in questo momento, la congiuntiva era entrata nell’asse visivo e la sua acuità visiva era significativamente diminuita (figure 1C e D).
Discussione
La cheratocongiuntivite atopica (AKC) è una malattia infiammatoria cronica dell’occhio che si verifica prevalentemente tra la fine dell’adolescenza e la quinta decade di vita. È una malattia cronica, bilaterale che recidiva e rimette con poca o nessuna correlazione stagionale (al contrario di cheratocongiuntivite primaverile). La dermatite atopica è presente nel 95% dei casi e l’asma nell ‘ 87% dei casi. L’incidenza di AKC aumenta con una storia familiare di malattia atopica. Il sintomo principale è il prurito oculare. Scarico mucoide e lacrimazione sono altri sintomi comuni. L’eczema perioculare è quasi sempre presente. Le manifestazioni del coperchio includono ipertrofia, croste, cicatrizzazione, ectropion e madarosis. La congiuntivite della congiuntiva palpebrale, bulbare e limbare è presente in vari gradi. La congiuntivite palpebrale è caratterizzata da micropapille della congiuntiva tarsale-principalmente della palpebra inferiore. La congiuntivite bulbare include ipertrofia della congiuntiva con eccesso di muco. Symblepharon, adesione della congiuntiva palpebrale alla congiuntiva bulbare, si verifica in circa il 20% dei casi. La neovascolarizzazione corneale correlata alla carenza di cellule staminali si verifica in circa il 60% dei casi. Le ulcere corneali e le erosioni sono più comuni a causa della scarsa adesione epiteliale e predispongono alla cheratite infettiva, che può cicatrizzare permanentemente lo stroma corneale e/o portare alla perforazione corneale. La cataratta subcapsulare posteriore è anche comune in questi pazienti.
La patogenesi della cheratocongiuntivite atopica non è stata completamente chiarita. In termini semplici, la malattia ha origine da un disturbo del sistema immunitario adattativo in individui predisposti. Una miscela di mastociti, cellule T Th1, cellule T Th2 ed eosinofili è presente sulla biopsia dell’epitelio congiuntivale. Questo aiuta l’aiuto nella diagnosi. Tuttavia, la diagnosi di AKC è fatta clinicamente, basata sia su una storia di atopia che sull’esame oculare.
Trattamento
La gestione della cheratocongiuntivite atopica ha lo scopo di ridurre la risposta infiammatoria e controllare i sintomi. La maggior parte dei casi è co-gestita con un allergologo o un dermatologo per fornire una guida e un follow-up della terapia sistemica. Nella malattia precoce, la gestione conservativa con stabilizzatori topici dei mastociti combinati e gocce anti-istamina, lubrificanti, impacchi freddi e antistamine orali può tenere sotto controllo la malattia oculare. Tuttavia, nei casi più avanzati, è necessaria una terapia farmacologica aggiuntiva. La terapia farmacologica per questi casi include le gocce attuali del corticosteroide, le gocce della ciclosporina, o l’unguento di tacrolimus alla pelle della palpebra. Quando i trattamenti topici non riescono a indurre la remissione, prednisone orale, tacrolimus o ciclosporina sono le prossime opzioni di trattamento. Questi sono anche utili per le manifestazioni dermatologiche della malattia. È importante notare che poiché le cellule T svolgono un ruolo centrale nella patogenesi di questa malattia, gli inibitori della calcineurina come tacrolimus e ciclosporina sono una via efficace per la terapia con risparmio di steroidi sia nelle applicazioni topiche che sistemiche. Nelle fasi finali della cheratocongiuntivite atopica in cui si è verificata una perdita visiva dovuta all’opacizzazione corneale da carenza di cellule staminali, la cheratoprotesi di Boston può essere utilizzata per la riabilitazione visiva in pazienti motivati.
Diagnosi: Cheratocongiuntivite atopica
Epidemiologia
|
Segni
Periocular
Lids
Conjunctiva
Cornea
Obiettivo
|
Sintomi
|
Trattamentola Terapia è mirata a trattare entrambi gli oculari e sistemiche della malattia. la malattia Precoce trattamento
Avanzate per il trattamento della malattia di
|
Diagnosi Differenziale:
- Vernal keratoconjunctivitis
- Seasonal allergic conjunctivitis
- Perennial allergic conjunctivitis
- Giant papillary conjunctivitis
- Phlyctenular keratoconjunctivitis
- Toxic conjunctivitis
- Bielory B and Bielory L. Atopic dermatitis and keratoconjunctivitis. Immunology and Allergy Clinics of North America 2010; 30(3): 323-336.
- Guglielmetti S, Dart JKG and Calder V. Atopic keratoconjunctivitis and atopic dermatitis. Current Opinion in Allergy and Clinical Immunology 2010; 10: 478-485.
- Potenza WJ, Tugal-Tutkun I, e Foster CS. Follow-up a lungo termine di pazienti con cheratocongiuntivite atopica. Oftalmologia 1998; 105 (4): 637-642.
- Tzu JH, Utine CA, Stern ME e Akpek EK. Inibitori topici della calcineurina nel trattamento della cheratocongiuntivite atopica steroide-dipendente. Cornea 2012; 31 (6): 649-654.
- Cornish KS, Gregory ME e Ramaesh K. Ciclosporina sistemica A in grave cheratocongiuntivite atopica. European Journal of Ophthalmology 2010; 20(5): 844-851.
Formato di citazione suggerito: Strobehn A, Ward M, Kitzmann A. Cheratocongiuntivite atopica. EyeRounds.org. 8 Marzo 2013; disponibile presso: http://www.EyeRounds.org/cases/167-atopic-keratoconjunctivitis.htm