Ecografia oculare B-Scan
Vitreo
In un occhio giovane e sano, il vitreo è relativamente ecolucente. Tuttavia, man mano che l’occhio invecchia, il vitreo subisce sineresi e possono essere rilevate opacità vitree riflettenti. Una separazione vitreo posteriore (una condizione benigna dell’occhio di invecchiamento) può verificarsi ed è rappresentato come un mobile, sottile sottile, bassa linea riflettente su B-scan.
Vedi l’immagine qui sotto.
 Opacità vitree riflettenti basse e un distacco vitreo posteriore come visto con il normale invecchiamento dell’occhio.
Opacità vitree riflettenti basse e un distacco vitreo posteriore come visto con il normale invecchiamento dell’occhio. Altre condizioni o malattie del vitreo che possono essere rilevate con ultrasuoni includono ialosi di asteroidi, un’altra condizione benigna del vitreo in cui i sali di calcio si accumulano nella cavità vitrea. Il calcio è relativamente denso e, quindi, produce più opacità vitree puntiformi e altamente riflettenti.
Vedi l’immagine qui sotto.
 Ialosi asteroide. I saponi di calcio in questa condizione fanno sì che i punti all’interno della cavità vitrea siano molto più luminosi di quelli osservati con emorragie vitree.
Ialosi asteroide. I saponi di calcio in questa condizione fanno sì che i punti all’interno della cavità vitrea siano molto più luminosi di quelli osservati con emorragie vitree. L’emorragia vitrea può verificarsi in diverse situazioni, come dopo un trauma o una lacrima retinica o come complicazione del diabete mellito o di un’occlusione venosa retinica. Il modello ecografico di un’emorragia vitrea dipende dalla sua età e gravità. Le emorragie lievi fresche appaiono come piccoli punti o aree lineari di opacità vitree mobili a bassa riflessione, mentre nelle emorragie più gravi più vecchie, il sangue organizza e forma le membrane. Le membrane formano grandi interfacce che vengono visualizzate ecograficamente come un vitreo pieno di più grandi opacità che sono più alte nel loro riflesso. Le emorragie vitree possono anche sovrapporsi inferiormente a causa delle forze gravitazionali.
Vedi l’immagine qui sotto.
 Scansione macula orizzontale in un occhio con emorragia vitreo. La superficie posteriore della lente è vista centrata a sinistra, con la macula centrata a destra. Il nervo ottico è visto appena sopra la macula, poiché il marcatore è diretto nasalmente.
Scansione macula orizzontale in un occhio con emorragia vitreo. La superficie posteriore della lente è vista centrata a sinistra, con la macula centrata a destra. Il nervo ottico è visto appena sopra la macula, poiché il marcatore è diretto nasalmente. La formazione della membrana può anche verificarsi dopo un trauma, in particolare dopo aver penetrato o perforato le lesioni agli occhi. Una traccia membranosa si sviluppa spesso lungo il percorso dell’oggetto incriminato. Nelle lesioni penetranti, questa traccia può finire nella cavità vitrea o in un sito di impatto di fronte al sito di ingresso. Nelle lesioni perforanti, la traccia attraversa l’occhio dal sito di ingresso al sito di uscita. Pertanto, seguendo la traccia può portare a un corpo estraneo intraoculare e/o patologia retinica in un punto di impatto o di uscita. I corpi estranei intraoculari possono essere rilevati facilmente con gli ultrasuoni. Anche se già rilevato con qualche altra modalità di imaging, come la tomografia computerizzata o la risonanza magnetica, l’ecografia può localizzare più precisamente l’oggetto estraneo. Questa può essere un’informazione estremamente vitale perché può determinare come il chirurgo si avvicina al caso.
In uno studio dell’affidabilità delle oculare ecografia per la valutazione prechirurgico di varie vitreo-retinica condizioni, tra cui traumi, diabetica emorragia del vitreo, endoftalmite, e altre cause di emorragia del vitreo, nel complesso, la sensibilità e la specificità erano 92.31% e 98.31%, rispettivamente, per l’identificazione del distacco di retina regmatogeno e sono stati 96.2% e 100%, rispettivamente, per distacco posteriore di vitreo. Negli occhi con trauma, la sensibilità era del 90,9% e la specificità del 97,7% per identificare lo stato della retina.
Retina
Uno strappo retinico può essere rilevato con ultrasuoni quando si utilizzano approcci longitudinali. A volte, le lacrime retiniche sono accompagnate da emorragie vitree, che precludono la visualizzazione della lacrima eziologica. In tali casi, si può spesso vedere il vitreo posteriore ialoide o un filamento vitreo attaccato al lembo retinico. Questi tendono a verificarsi nella periferia lontana, dove il vitreo è più saldamente attaccato alla superficie retinica, in particolare superotemporale. Una cuffia poco profonda di liquido subretinico può accompagnare la lacrima e rendere la diagnosi più evidente.
Vedi l’immagine qui sotto.
 Emorragia vitrea con strappo retinico alla posizione 1:30. Si noti il vitreo ialoide che si attacca alla punta della lacrima. Questa è una scansione longitudinale, necessaria per visualizzare lo strappo a causa della direzione radiale del lembo.
Emorragia vitrea con strappo retinico alla posizione 1:30. Si noti il vitreo ialoide che si attacca alla punta della lacrima. Questa è una scansione longitudinale, necessaria per visualizzare lo strappo a causa della direzione radiale del lembo. Quando è presente un distacco retinico, l’esaminatore vede una membrana ondulata altamente riflettente. Nei pazienti con distacchi retinici totali, la superficie tipicamente piegata si attacca all’ora serrata anteriormente e al nervo ottico posteriormente. Inizialmente, un distacco di retina è relativamente mobile (con movimento oculare). Tuttavia, con il tempo, può verificarsi una vitreoretinopatia proliferativa (formazione della membrana epiretinica) e la retina diventa più rigida e assume più una configurazione a imbuto.
Vedi l’immagine qui sotto.
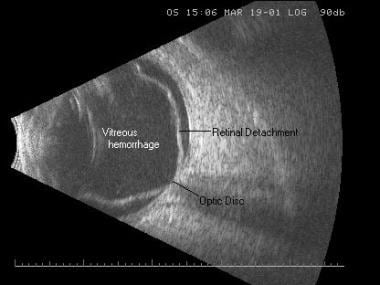 Distacco totale della retina ed emorragia vitrea. Il distacco della retina appare come una membrana un po ‘ ondulata di alta riflettività in una configurazione a imbuto aperto, che si attacca al disco ottico e fuori perifericamente all’ora serrata.
Distacco totale della retina ed emorragia vitrea. Il distacco della retina appare come una membrana un po ‘ ondulata di alta riflettività in una configurazione a imbuto aperto, che si attacca al disco ottico e fuori perifericamente all’ora serrata. La retinoschisi è una condizione in cui vi è una divisione tra specifici strati della retina. Clinicamente, differenziare un retinoschisis da un distacco di retina è difficile. Ultrasuoni può ulteriormente aiutare nella differenziazione perché retinoschisi è più focale, liscia, a forma di cupola, e sottile.
In uno studio con ecografia ad alta risoluzione B-scan per differenziare retinoschisi da distacco di retina, negli occhi con retinoschisi, la retina esterna ha dimostrato la presenza di 2 hyperreflective righe corrispondenti alle interfacce di strato plessiforme esterno e l’epitelio pigmentato della retina, mentre gli occhi con un distacco di retina dimostrato 2 hyperreflective linee in bifamiliare porzione, corrispondente a strato di fibre nervose e lo strato plessiforme esterno interfacce, e l’annessa porzione dimostrato la presenza del terzo hyperreflective interfaccia. Questi risultati sono correlati bene con la tomografia a coerenza ottica a dominio spettrale (SD-OCT).
L’ecografia B-scan viene comunemente utilizzata per la valutazione iniziale e di follow-up del retinoblastoma. Il retinoblastoma, un tumore della retina altamente maligno trovato nei neonati e nei bambini piccoli, ha comunemente aree focali di calcificazione all’interno del tumore. Gli ultrasuoni possono facilmente rilevare il calcio, rappresentato come focolai altamente riflettenti all’interno del tumore o del vitreo.
Vedi l’immagine qui sotto.
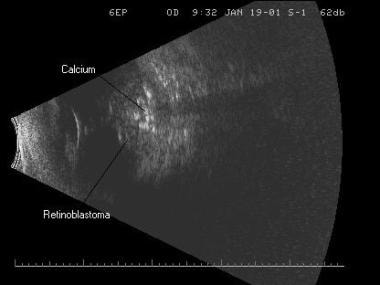 Retinoblastoma. Nota le piccole ecodensità altamente riflettenti all’interno del tumore, che sono focolai di calcio.
Retinoblastoma. Nota le piccole ecodensità altamente riflettenti all’interno del tumore, che sono focolai di calcio. Quando sono piccoli, i tumori sono lisci, a forma di cupola e sono da bassi a medi nella riflettività interna. Man mano che i tumori crescono, diventano più irregolari nella configurazione e più altamente riflettenti man mano che la quantità di calcio si accumula. Questo cancro pediatrico può essere unilaterale e unifocale, unilaterale e multifocale o bilaterale. L’ultrasuono è diventato un modo molto utile e molto redditizio seguire questi tumori mentre il trattamento è consegnato. Le misure di dimensione del tumore basali e le posizioni del tumore sono ottenute e questi parametri sono monitorati molto attentamente durante e dopo il trattamento.
Tipicamente, la presenza di leucocoria (una pupilla bianca) avvisa il genitore o il pediatra di questa malattia. Tuttavia, molte altre malattie retiniche pediatriche sono associate a leucocoria, come il vitreo primario iperplastico persistente (PHPV), la retinopatia della prematurità (ROP), la malattia di Coats e il medulloepitelioma. Il PHPV, chiamato anche vascolarizzazione fetale persistente (PFV), è quasi sempre una condizione unilaterale in cui il vitreo primario (in particolare il vaso ialoide) non riesce a regredire e continua ad estendersi dal nervo ottico alla capsula posteriore della lente. Ecograficamente, si può rilevare il vaso ialoidale persistente molto sottile che scorre dal disco alla lente quando si utilizzano approcci longitudinali. Altre caratteristiche ecografiche possono includere una membrana retrolentale, un piccolo globo (piccola lunghezza assiale) e, nei casi più gravi, una trazione associata o un distacco totale della retina.
Vedi l’immagine qui sotto.
 . Notare la sottile membrana di bassa riflettività che emana dal disco ottico alla superficie posteriore della lente. Una scansione longitudinale è necessaria per l’immagine della membrana nella sua interezza, al contrario di una scansione trasversale a sezione trasversale, che dimostrerebbe solo un piccolo punto debole nella cavità vitrea centrale. Il guadagno più alto è necessario anche perché la membrana è un segnale molto debole.
. Notare la sottile membrana di bassa riflettività che emana dal disco ottico alla superficie posteriore della lente. Una scansione longitudinale è necessaria per l’immagine della membrana nella sua interezza, al contrario di una scansione trasversale a sezione trasversale, che dimostrerebbe solo un piccolo punto debole nella cavità vitrea centrale. Il guadagno più alto è necessario anche perché la membrana è un segnale molto debole. La ROP è una malattia bilaterale che può essere asimmetrica nella sua gravità ma è comunemente abbastanza simmetrica. Ci sono vari stadi di questa malattia; tuttavia, lo stadio più avanzato (stadio V) ha spesso un riflesso pupillare bianco. La malattia di stadio V è definita come un distacco totale della retina dovuto alla contrazione periferica del tessuto proliferativo fibrovascolare e comunemente ha una configurazione ad imbuto. La configurazione di questo distacco viene rilevata facilmente con gli ultrasuoni.
La malattia di Coats è una condizione unilaterale caratterizzata da telangiectasia vascolare retinica e, quando grave, da un distacco essudativo della retina. Questa malattia può essere la più difficile da differenziare dal retinoblastoma. Tuttavia, l’ecografia è molto utile a causa della mancanza di calcio e della presenza di colesterolo nello spazio sottoretinico. Nelle aree di telangiectasia, la retina è comunemente ispessita.
Un medulloepithelioma è un tumore raro che si presenta principalmente nel corpo ciliare dei bambini. Le caratteristiche tipiche di ultrasuono includono una configurazione a forma di cupola, l’alta riflettività interna, la vascolarizzazione moderata e gli spazi cistici multipli.
Coroide
Ecograficamente, la coroide è molto più spessa della retina. Quando la retina e la coroide sono ancora apposte, si può vedere un doppio picco sulla diagnostica A-scan, un picco altamente riflettente che rappresenta l’interfaccia vitreoretinica e un picco leggermente meno riflettente che rappresenta l’interfaccia retinocoroidale. Un distacco coroidale può verificarsi spontaneamente, dopo un trauma o dopo una varietà di interventi chirurgici intraoculari. Su ultrasuoni, il distacco è liscio, a forma di cupola e spesso. Praticamente nessun movimento è visto con il movimento degli occhi. Quando esteso, si possono vedere più distacchi a forma di cupola, che possono “baciarsi” nella cavità vitrea centrale. Quando i distacchi coroidali sono emorragici piuttosto che sierosi (come comunemente visto in situazioni traumatiche), lo spazio subcoroidale è riempito con una moltitudine di punti in contrasto con lo spazio subcoroidale ecolucente di un distacco coroideo sieroso.
Vedi l’immagine qui sotto.
 “Baciare” distaccamenti coroidali emorragici. Le membrane spesse e bollose si incontrano nella cavità vitrea centrale. L’opacità sottostante è indicativa di emorragia sottostante.
“Baciare” distaccamenti coroidali emorragici. Le membrane spesse e bollose si incontrano nella cavità vitrea centrale. L’opacità sottostante è indicativa di emorragia sottostante. Il tumore più comune della coroide è il melanoma maligno. Sebbene questi possano sorgere nel corpo ciliare o nell’iride, sono più comunemente visti nella coroide. Come il retinoblastoma, l’ecografia è diventata preziosa nella diagnosi e nella valutazione di follow-up dei melanomi maligni uveali. Questo tumore altamente cellulare omogeneo provoca bassa-media riflettività interna e regolare struttura interna. Diagnostica A-scan e B-scan in grado di rilevare vascolarizzazione interna nella maggior parte dei melanomi.
Una scoperta quasi patognomonica è una configurazione del pulsante del colletto (cioè forma a fungo), ma questa forma è vista in meno del 25% dei casi. Istologicamente, il pulsante del colletto rappresenta la porzione del tumore che ha attraversato la membrana di Bruch, una membrana basale che si trova tra la coroide e la retina.
Vedi l’immagine qui sotto.
 Collare-pulsante a forma di melanoma coroidale. La lesione è iniziata come una forma a cupola, poi ha attraversato la membrana di Bruch per formare il pulsante sulla superficie anteriore della cupola. Si noti il modello diagnostico A-scan tipico del melanoma, con l’alto picco retinico sulla superficie della lesione ma la riflettività interna da bassa a media all’interno della lesione. La sclera e i tessuti orbitali sono visti come punte a destra della lesione.
Collare-pulsante a forma di melanoma coroidale. La lesione è iniziata come una forma a cupola, poi ha attraversato la membrana di Bruch per formare il pulsante sulla superficie anteriore della cupola. Si noti il modello diagnostico A-scan tipico del melanoma, con l’alto picco retinico sulla superficie della lesione ma la riflettività interna da bassa a media all’interno della lesione. La sclera e i tessuti orbitali sono visti come punte a destra della lesione. Tipicamente, un melanoma coroidale ha una forma a cupola liscia. I melanomi diffusi hanno una forma relativamente piatta e un contorno irregolare ma mantengono una riflettività interna da bassa a media.
Vedi l’immagine qui sotto.
 di un melanoma coroidale. Questa è una fetta laterale attraverso la lesione centrata nella posizione 5: 00 dell’occhio sinistro, con 3 ore di orologio rappresentate sia sopra (2:00, 3:00, e 4:00 posizioni, rispettivamente, dall’alto) e sotto (6: 00, 7: 00, e 8: 00 posizioni) la lesione.
di un melanoma coroidale. Questa è una fetta laterale attraverso la lesione centrata nella posizione 5: 00 dell’occhio sinistro, con 3 ore di orologio rappresentate sia sopra (2:00, 3:00, e 4:00 posizioni, rispettivamente, dall’alto) e sotto (6: 00, 7: 00, e 8: 00 posizioni) la lesione. Quando una porzione di un melanoma supera il suo apporto di sangue, quella porzione del tumore può necrosare e sanguinare internamente, o nello spazio subretinico, vitreo o suprachoroidal. Se l’emorragia è estesa, il sangue può impedire il rilevamento ecografico del tumore. In questi casi, l’esame di follow-up è vitale. Quando il tumore sanguina internamente, l’esaminatore può vedere tasche altamente riflettenti all’interno del tumore e una struttura interna di conseguenza irregolare. Poiché i più grandi melanomi producono l’attenuazione sonora interna significativa, c’è una riflettività più bassa alla base del tumore, che si riferisce a come svuotamento acustico.
Occasionalmente, l’evacuazione coroidale è vista alla base del tumore. Si ritiene che questo rappresenti il tumore che invade le strutture coroidali più profonde. Un melanoma può progredire ulteriormente ed estendersi attraverso la parete sclerale, indicata come estensione extrasclerale. Questo di solito si verifica lungo i canali emissari. L’ecografia è probabilmente l’unico metodo affidabile per rilevare piccole estensioni extrasclerali posteriori.
Tali informazioni sono fondamentali per il processo decisionale e la prognosi della gestione. Se un melanoma viene trattato con brachiterapia, la localizzazione ecografica intraoperatoria della placca in relazione al tumore ha migliorato significativamente il successo del trattamento. Infine, se si possono eseguire trattamenti che risparmiano gli occhi, come la brachiterapia, l’irradiazione del fascio di protoni o la terapia termica transpupillare, l’ecografia ha un valore inestimabile nel monitoraggio della risposta tumorale sia in termini di dimensioni che di riflettività interna. Una risposta favorevole è un tumore progressivamente regredente con riflettività interna sempre più elevata. Ovviamente, una risposta sfavorevole è un tumore che continua a crescere.
I tumori melanocitici benigni includono nevi e melanocitomi. Come un melanoma, la pigmentazione di un nevo può variare da nessuna pigmentazione (amelanotica) a una pigmentazione marrone scuro (melanotica). Un melanocitoma è tipicamente fortemente pigmentato. Anche loro hanno una configurazione a forma di cupola ma, a differenza del melanoma, sono altamente riflettenti e non hanno vascolarizzazione interna. Sfortunatamente, i piccoli melanomi possono mostrare un’assenza di bassa riflettività interna e, di conseguenza, può essere difficile differenziare una piccola lesione benigna da una maligna di dimensioni simili.
I tumori metastatici possono diffondersi alla coroide a causa della sua natura altamente vascolare. Questi tumori hanno un aspetto ecografico molto diverso. Clinicamente, questi tumori sono cremosi o di colore giallo e multilobulati. Ecograficamente, questi tumori di solito hanno un contorno irregolare grumoso, una struttura interna irregolare, una riflettività interna medio-alta e poche prove di vascolarizzazione interna. Sebbene i distacchi essudativi si verifichino con melanomi uveali, i tumori metastatici di dimensioni simili hanno generalmente distacchi più estesi. L’estensione extrasclerale può anche essere vista con questi tumori e, quindi, non è utile nella differenziazione del tumore.
Vedi l’immagine qui sotto.
 dal seno. La lesione presenta bordi piuttosto irregolari, con riflettività interna medio-alta e irregolare sia su B-scan che su diagnostica A-scan.
dal seno. La lesione presenta bordi piuttosto irregolari, con riflettività interna medio-alta e irregolare sia su B-scan che su diagnostica A-scan. L’emangioma coroidale è un tumore vascolare benigno della coroide. Questi tumori possono produrre distacchi retinici essudativi localizzati e successiva perdita della vista. Clinicamente, questi tumori sono tumori a forma di cupola arancione. Ecograficamente, un emangioma coroidale è a forma di cupola e ha un’alta riflettività interna. Un distacco sieroso della retina sovrastante può essere visto con B-scan. Una forma più diffusa di emangioma coroidale è vista nella sindrome di Sturge-Weber. In questi pazienti, il tumore è più esteso e meno elevato.
Vedi l’immagine qui sotto.
 Emangioma coroidale con distacco essudativo della retina associato. Questa lesione è composta da vasi sanguigni strettamente compattati e, pertanto, dimostra un’elevata riflettività interna regolare sia su B-scan che su diagnostica A-scan.
Emangioma coroidale con distacco essudativo della retina associato. Questa lesione è composta da vasi sanguigni strettamente compattati e, pertanto, dimostra un’elevata riflettività interna regolare sia su B-scan che su diagnostica A-scan. I tumori coroidali calcifici sono facilmente differenziabili e rilevati con B-scan. Un osteoma coroidale appare clinicamente come una lesione gialla, comunemente situata vicino al nervo ottico. Questi tumori non sono significativamente elevati. Sugli ultrasuoni, hanno una riflettività interna molto elevata a causa del calcio. Il loro contorno è solitamente piatto e liscio, ma, a volte, questi tumori hanno un aspetto grumoso. Lo shadowing marcato si verifica posteriormente al tumore a causa del calcio che assorbe l’energia sonora.
Vedi l’immagine qui sotto.
 Shadowing causato dall’assorbimento acustico da parte del calcio all’interno di un osteoma coroidale. Il calcio è così denso che nessun suono può penetrarlo per viaggiare sulla struttura successiva.
Shadowing causato dall’assorbimento acustico da parte del calcio all’interno di un osteoma coroidale. Il calcio è così denso che nessun suono può penetrarlo per viaggiare sulla struttura successiva. Corpo ciliare
Il corpo ciliare viene visualizzato al meglio con la scansione ad alta risoluzione; tuttavia, il metodo di immersione può essere utilizzato, o anche il metodo di contatto può essere utilizzato per valutare gli aspetti più posteriori del corpo ciliare. Un distacco del corpo ciliare può estendersi nella coroide periferica e può essere visto su contatto B-scan, anche se viene visualizzato meglio su scansione ad alta risoluzione. Una fessura riflettente da bassa a media è visibile nello spazio subciliare.
Vedi l’immagine qui sotto.
 Distacco del corpo ciliare visto su scansione ad alta risoluzione. Nota la grande fessura nello spazio subciliare.
Distacco del corpo ciliare visto su scansione ad alta risoluzione. Nota la grande fessura nello spazio subciliare. I tumori del corpo ciliare sono simili a quelli osservati nella coroide. I tumori del corpo ciliare più comuni sono melanomi; tuttavia, una varietà di altri tumori si presentano nel corpo ciliare, compresi i tumori metastatici, medulloepitheliomi e leiomiomi.
Sclera
L’ecografia diagnostica è probabilmente il modo migliore per valutare l’ispessimento sclerale. L’ispessimento sclerale si verifica nei casi di nanoftalmo (occhi molto piccoli), ipotonia oculare, phthisis bulbi e sclerite. Nella sclerite, il grado di ispessimento sclerale può variare da lieve a grave e può essere focale o diffuso. Comunemente, è presente edema associato adiacente alla sclera. Questo si manifesta come un’area ecolucente nello spazio del Tenone. Quando posteriore e adiacente al nervo ottico, forma un segno a T. Altri risultati associati includono una sclera altamente riflettente ispessita, distacchi retinici e distacchi ciliocoroidali.
Vedi l’immagine qui sotto.
 Sclerite posteriore nodulare con liquido nella capsula Tenone. La scansione a destra mostra un segno T positivo all’inserimento del nervo ottico.
Sclerite posteriore nodulare con liquido nella capsula Tenone. La scansione a destra mostra un segno T positivo all’inserimento del nervo ottico. I pazienti che sono miopi possono avere aree focali di assottigliamento della sclera. Queste aree possono formare stafilomi o out-pouching. L’ecografia è la migliore modalità di imaging per i cambiamenti stafilomatosi. Nel trauma, le rotture sclerali occulte possono essere difficili da apprezzare all’esame clinico. Gli ultrasuoni in genere non possono rilevare la rottura effettiva; tuttavia, diversi indizi ecografici possono aiutare il clinico. Questi indizi includono emorragia nello spazio episclerale immediato, una coroide ispessita o distaccata, una retina distaccata nell’area di preoccupazione, emorragia vitrea, o vitreo incarcerato nella rottura.
Vedi l’immagine qui sotto.
 Stafilomi posteriori. L’uvea in questo paziente è diventato così sottile che è sporgente posteriormente nella zona maculare e solo nasale al disco.
Stafilomi posteriori. L’uvea in questo paziente è diventato così sottile che è sporgente posteriormente nella zona maculare e solo nasale al disco. Nervo ottico
Coppettazione del disco ottico di solito può essere visto su esame clinico. Tuttavia, se le opacità dei supporti impediscono l’esame, il contorno (incluso il grado di coppettazione) può essere rilevato con ultrasuoni. Allo stesso modo, i colobomi del nervo ottico sono facilmente imaged con gli ultrasuoni.
Vedi l’immagine qui sotto.
 del nervo ottico. Si noti la rientranza al disco ottico, a seguito di un aumento della pressione intraoculare nelle malattie glaucomatose.
del nervo ottico. Si noti la rientranza al disco ottico, a seguito di un aumento della pressione intraoculare nelle malattie glaucomatose. Se osservato clinicamente, la differenziazione del papilledema (edema del disco ottico) da pseudopapilledema è fondamentale poiché il primo è associato ad un’elevata pressione intracranica, mentre il secondo può non avere rilevanza sistemica. I drusen del disco ottico sono noduli calcifici sepolti all’interno della testa del nervo ottico e possono simulare il papilledema. Su ultrasuoni, questi noduli sono altamente riflettenti ed esistono a o all’interno della testa del nervo ottico.
Vedi l’immagine qui sotto.
 Nervo ottico testa drusen. Si noti l’ecodensità altamente riflettente del calcio.
Nervo ottico testa drusen. Si noti l’ecodensità altamente riflettente del calcio. Nel vero papilledema, l’aumento della pressione intracranica (ICP) viene trasmesso lungo lo spazio subdurale all’interno del nervo ottico. Le entità cliniche che possono causare una pressione intracranica elevata includono pseudotumor cerebri e tumori intracranici. Quando l’ICP è leggermente elevato, il nervo ottico è leggermente allargato. Nei casi più gravi, si può vedere un cerchio ecolucente all’interno della guaina del nervo ottico (separando la guaina dal nervo ottico). Questo è il cosiddetto segno della mezzaluna.
Vedi l’immagine qui sotto.
 Aumento del fluido subaracnoideo attorno al nervo ottico. Nota il segno di mezzaluna positivo.
Aumento del fluido subaracnoideo attorno al nervo ottico. Nota il segno di mezzaluna positivo. La presenza di un aumento del fluido all’interno della guaina è confermata al meglio con il test a 30 gradi, che è un test dinamico A-scan che misura la larghezza del nervo ottico nello sguardo primario e di nuovo dopo che il paziente sposta lo sguardo di 30 gradi dal primario. Nei casi di ICP aumentato, il nervo e la guaina sono allungati come il globo gira 30 gradi ed il liquido subaracnoideo è distribuito sopra l’estensione del nervo, con conseguente misure di meno che quando nello sguardo primario. Se l’allargamento del nervo è dovuto all’infiltrazione parenchimale o all’ispessimento della guaina del nervo ottico, la misurazione non cambierà man mano che il globo si trasforma da primario.
Un glioma del nervo ottico è un processo neoplastico che si infiltra nel parenchima del nervo ottico. Sugli ultrasuoni, questa è una massa liscia e fusiforme con riflettività interna da bassa a media e regolare. Un meningioma della guaina del nervo ottico è un esempio di un tumore della guaina del nervo ottico. A differenza di un glioma, questo processo neoplastico ha tipicamente una riflettività interna irregolare medio-alta con possibili aree di calcificazione.
Sommario
Con una comprensione dei principi ecografici, tecniche di esame approfondito e conoscenza delle caratteristiche ecografiche di una varietà di patologie intraoculari, l’ecografia B-scan dell’occhio è una parte vitale dell’armamentario diagnostico di un oftalmologo. Senza questo strumento, il clinico potrebbe non essere in grado di rilevare o gestire una varietà di malattie oculari. Tuttavia, come con qualsiasi abilità tecnica, l’ecografia B-scan richiede formazione, tempo ed esperienza per ottenere un elevato livello di sicurezza e qualità dell’imaging.