Klüver-Bucy Sindrome a Seguito di Lesioni Cerebrali Traumatiche: Una Sintesi Sistematica e la Revisione del Trattamento Farmacologico Da Casi negli Adolescenti e negli Adulti
Klüver-Bucy, sindrome di (KBS) è un raro disturbo neuropsichiatrico che possono verificarsi a seguito di lesioni cerebrali traumatiche (TBI). La sindrome è stata descritta per la prima volta nel 1937 come una sindrome neurocomportamentale sperimentale in scimmie con lesioni cerebrali bitemporali1; sia transitorie2 che KBS permanenti tra gli umani3 sono stati successivamente osservati. La sindrome è caratterizzata da comportamenti complessi, tra cui placidità, agnosia visiva, attività sessuale alterata, iperoralità, disturbi della memoria, ipermetamorfosi e cambiamenti del comportamento emotivo e nutrizionale.4-6 Lo stato psicologico tra quelli con KBS dipende non solo dall’estensione e dalla posizione della lesione, ma anche dal livello di sviluppo emotivo e intellettuale prima della lesione e dall’entità della stimolazione sociale dopo il danno cerebrale. La diagnosi di KBS non richiede che tutti i sintomi si manifestino simultaneamente e la KBS completamente sintomatica è rara.3,6,7
KBS è solitamente associato a lesioni delle vie dell’amigdala o dell’amigdaloide. È stato riportato tra i pazienti che mostrano una varietà di patologie, tra cui l’encefalite da herpes simplex,8 La malattia di Huntington,9 la malattia di Alzheimer,10 adrenoleucodistrofia,11 colpo di calore,12 meningite,13 sclerosi multipla,14 la malattia di Pick,15 epilessia temporale,16 e la sindrome di Reye.17 Questi disturbi neurologici sono associati alla distruzione o alla disfunzione delle strutture del lobo temporale mesiale bilaterale.7 Attualmente non esistono raccomandazioni definitive per il trattamento di KBS. I sintomi di KBS sono gestiti su base sintomo per sintomo, al contrario della farmacoterapia prescritta per KBS nel suo complesso.
Data la rara presentazione di KBS sia nella pratica clinica che nella letteratura accademica, la nostra comprensione di KBS a seguito di TBI si è basata principalmente su casi segnalati, a causa della mancanza di dati disponibili di qualità superiore. Le linee guida francesi di Physical Medicine and Rehabilitation Society (SOFMER) per la gestione della cura dei disturbi comportamentali a seguito di TBI hanno riportato prove di grado C di livello 4 per il trattamento con carbamazepina sulla base dell’esperienza di quattro pazienti con lesioni post-traumatiche localizzate bitemporalmente che hanno sviluppato KBS.18 Per i quattro pazienti della serie di casi, l’articolo riportava che diversi sintomi rispondevano drammaticamente alla carbamazepina.19,20 I sintomi non sono stati specificati. Tuttavia, dei quattro pazienti, due avevano ferite alla testa di origine indeterminata.19,20 Le linee guida hanno concluso che la carbamazepina è un agente utile nel trattamento di questa sindrome insolita.
Lo scopo di questo studio era di basarsi sui risultati riportati nelle linee guida SOFMER con una revisione più completa delle relazioni sui casi. Pertanto, l’obiettivo iniziale di questa revisione sistematica era quello di utilizzare i casi per descrivere KBS tra adolescenti e adulti che avevano sostenuto un TBI. Il secondo obiettivo era quello di confrontare e contrastare i singoli casi segnalati per i pazienti con KBS post-TBI per i quali è stata riportata la prescrizione di farmacoterapie. Dato il potenziale impatto dei problemi di sviluppo tra i bambini, questa recensione si concentra su adolescenti e adulti. Anche se un piccolo numero di recensioni hanno considerato KBS dopo TBI,7,21 per quanto ne sappiamo, KBS dopo TBI non è stato al centro di una revisione sistematica.
Questa recensione fa parte di un progetto più ampio per sintetizzare le prove per la gestione farmacologica dei sintomi neurocomportamentali post-TBI come preludio allo sviluppo di una linea guida clinica. Questa revisione sistematica, oltre al consenso di esperti accademici e clinici, contribuisce allo sviluppo di raccomandazioni basate sull’evidenza per la gestione farmacologica di neurocomplessi complessi, tra cui KBS tra i pazienti post-TBI.
Metodi
Prima di iniziare la revisione, abbiamo cercato nel database PROSPERO e nel database Joanna Briggs per garantire che il lavoro proposto non duplicasse alcun lavoro attualmente in corso. Questa revisione sistematica è riportata in base alle voci di segnalazione preferite per le linee guida di revisione sistematica e meta-analisi.
Criteri di inclusione ed esclusione
La presente revisione è stata limitata alle relazioni di casi e alle serie di casi di partecipanti umani disponibili come articoli full-text. Sono stati presi in considerazione casi clinici e serie di adolescenti e adulti (età: ≥13 anni), sia maschi che femmine, che avevano sostenuto un TBI mostrando sintomi parziali o completi di KBS. La TBI è stata definita come un’alterazione della funzione cerebrale o altra evidenza di patologia cerebrale causata da una forza esterna. Gli studi sono stati inclusi indipendentemente dalla gravità della lesione o dal meccanismo della lesione. I partecipanti con penetrante e nonpenetrating trauma cranico erano ammissibili per l ” inclusione.
I seguenti sintomi KBS sono considerati caratteristici:6 placidità (perdita di rabbia o paura normale); iperoralità (tendenza ad esplorare oggetti in bocca); agnosia visiva (incapacità di riconoscere oggetti senza perdita di discriminazione visiva grossolana); ipermetamorfosi (tendenza a frequentare e manipolare oggetti nel campo visivo); comportamento alimentare indiscriminato, inclusa iperfagia (un appetito eccessivo e insaziabile); e ipersessualità. La diagnosi della forma completa della sindrome si basa sul verificarsi di tutti i sintomi di cui sopra.6 La diagnosi della forma parziale della sindrome richiede la presenza di tre o più sintomi.Gli studi 4,6 in cui la diagnosi di KBS era basata su meno di tre sintomi sono stati esclusi dalla revisione.
Per essere inclusi, i report dei casi dovevano mostrare prove mediche di TBI—cioè, TBI inequivocabile documentato nelle cartelle cliniche o in altri rapporti sanitari o medici citati dal team di ricerca associato all’articolo pubblicato. Esempi di prove inequivocabili includono i risultati dell’imaging cerebrale (ad esempio , scansione tomografica computerizzata, risonanza magnetica), punteggio Glasgow Coma Scale (GCS), amnesia post-traumatica e perdita di coscienza.
Studi in una lingua diversa dall’inglese sono stati inclusi se un servizio di traduzione era disponibile per i ricercatori. Sono stati esclusi i seguenti studi: case report o serie di bambini fino all’età di 13 anni; case report o serie in cui il meccanismo di lesione non è stato chiaramente indicato e non è stato quindi possibile concludere che la TBI fosse al centro dell’attenzione; e casi di studio basati su auto-relazione di TBI da parte dell’individuo o di un informatore, in assenza di altre prove mediche riguardanti la lesione alla testa, come descritto sopra.
Viene fornita una descrizione della sindrome post-TBI incentrata sulle caratteristiche demografiche e di lesioni, sull’imaging cerebrale, sui sintomi e sulla farmacoterapia. I risultati che sono stati al centro di questa revisione sono stati l’efficacia del trattamento, misurata dalla risoluzione o dal miglioramento dei sintomi di KBS, il recupero complessivo e i danni, inclusi gli eventi avversi derivanti dalla farmacoterapia prescritta.
Strategia di ricerca
La strategia di ricerca è stata sviluppata sulla base degli elementi popolazione-intervento-comparatore-risultato rilevanti per questa revisione (la popolazione in questo caso era KBS secondaria a TBI). Comprendeva una serie di termini e parole chiave di soggetti medici collegati da operatori booleani. Le ricerche sono state effettuate il 20 dicembre 2016 e ripetute il 5 novembre 2017. I termini sono stati modificati a seconda dei casi per ciascuna banca dati. I seguenti database sono stati cercati senza limiti di data, età o lingua: MEDLINE: OVID SP interface; EMBASE: L’interfaccia di OVID SP; e SCOPUS. I termini di ricerca MEDLINE e il numero di risultati per ciascun database sono inclusi nel supplemento online.
Per garantire che la ricerca fosse il più completa possibile, abbiamo integrato la ricerca formale dei database bibliografici con ricerche di Google Scholar e ResearchGate. Abbiamo anche effettuato ricerche elettroniche delle seguenti riviste online: Brain Injury, Neuropsychology, Journal of Neurotrauma, Neurocase e BMJ Case Reports. Abbiamo esaminato gli elenchi di riferimento e le bibliografie degli articoli recuperati per identificare la ricerca non localizzata attraverso altre strategie di ricerca. Infine, abbiamo chiesto ai colleghi se fossero a conoscenza di eventuali segnalazioni di casi in questo settore.
Selezione dello studio
I risultati delle quattro ricerche nel database sono stati scaricati in Endnote×7 e deduplicati. I titoli e gli abstract sono stati esaminati da due revisori indipendenti (FC, AK) contro i criteri di inclusione ed esclusione per la revisione. Gli studi che potenzialmente soddisfacevano i criteri di inclusione nella fase del titolo e dell’abstract sono stati recuperati integralmente e valutati indipendentemente rispetto ai criteri di inclusione da due membri del gruppo di revisione (FC, AK). Un articolo potrebbe essere incluso nel riesame se conteneva almeno un caso pertinente. Gli articoli che includevano sia casi rilevanti che casi che non soddisfacevano i criteri di inclusione (ad esempio, a causa dell’età del paziente o del fatto che la KBS non fosse secondaria alla TBI) erano ancora ammissibili. La discussione tra i revisori è stata utilizzata per raggiungere un accordo sull’ammissibilità di due studi. Sono stati esclusi gli studi full-text che non soddisfacevano i criteri di inclusione e i motivi dell’esclusione sono riportati nella Figura 1.
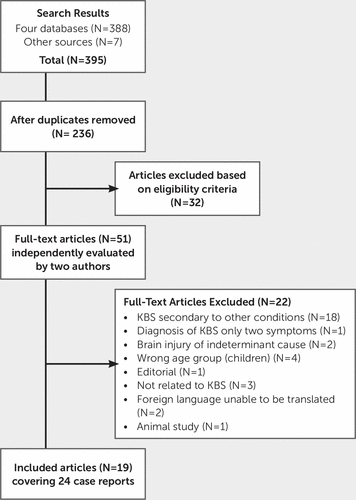
FIGURA 1. Studi inclusi ed esclusi nell’analisi
a KBS=Sindrome di Klüver-Bucy.
Valutazione della qualità metodologica
La qualità è stata valutata da tre revisori (FC, AK, EA) utilizzando la Joanna Briggs Institute critical appraisal eight-question checklist for case reports. (Questa lista di controllo è inclusa nel supplemento online.) In breve, le domande valutano la qualità della segnalazione delle caratteristiche demografiche del paziente, le condizioni cliniche attuali, i test diagnostici o i metodi di valutazione, gli interventi o il trattamento, le condizioni cliniche post-intervento, i danni e le conseguenze inaspettate e le lezioni da portare a casa.
Estrazione dei dati
Se disponibili, i seguenti dati sono stati estratti dai report dei casi inclusi con uno strumento di estrazione dei dati personalizzato testato su due report di casi di KBS secondario al virus herpes simplex (FC, AK). Modifiche minori allo strumento di estrazione dei dati sono state apportate dopo il pilota. Per aiutare l’interpretazione dei dati, abbiamo cercato di garantire che uno dei revisori coinvolti nell’estrazione dei dati avesse una laurea in medicina (AK). Gli elementi di dati specifici estratti, se disponibili, sono i seguenti.
Abbiamo estratto dati sul paese del caso; età, sesso e meccanismo di lesione del caso; e rapporto di perdita di coscienza (sulla base del punteggio GCS e della presenza o assenza di coma). Abbiamo anche raccolto informazioni sulla popolazione dello studio: TBIs (lesioni diverse dalla testa, tempo postinjury), sintomi della sindrome di KBS, se KBS era totale o parziale, tempo all’inizio di KBS e durata di KBS. Abbiamo estratto i dati sull’imaging utilizzato (TC, RM) e sull’intervento di farmacoterapia se è stato utilizzato, incluso il tipo di composto farmacologico, la dose, la frequenza e la durata, e le cointervenze e i loro dettagli. Abbiamo monitorato i risultati e quando sono stati misurati, nonché la risposta al trattamento e gli eventi avversi del trattamento.
Risultati
Selezione dello studio
La strategia di ricerca ha prodotto un rendimento iniziale di 388 riferimenti da quattro banche dati bibliografiche. Sette riferimenti potenzialmente rilevanti sono stati identificati da Google Scholar. Dopo la rimozione dei duplicati, sono rimasti 236 riferimenti. Di questi, 185 riferimenti sono stati esclusi sulla base del titolo o dell’abstract.
Il testo completo di 51 articoli è stato recuperato per una valutazione dettagliata; dopo una revisione indipendente da parte di due autori (FC, AK), 32 articoli non soddisfacevano i criteri di inclusione. I motivi principali per l’esclusione includevano la progettazione errata dello studio (non una relazione di caso) o la popolazione fuori portata (studi su bambini o animali, KBS secondari a condizioni diverse dalla TBI). Uno studio pubblicato in italiano è stato tradotto da uno studente laureato. Un caso potenziale pubblicato in polacco è stato escluso dopo la traduzione da parte di un membro del personale. Era disponibile una versione inglese di un altro documento pubblicato in polacco; pertanto, la versione polacca è stata esclusa. Dopo un esame indipendente, 19 articoli che si riferiscono a 24 relazioni di casi hanno soddisfatto i criteri di inclusione per il riesame. La strategia di ricerca è fornita in Figura 1.
Sintesi dei dati
I risultati dei 24 casi sono presentati come una sintesi descrittiva narrativa strutturata attorno alle caratteristiche dei singoli casi, alla gravità delle lesioni, all’imaging cerebrale, ai sintomi di KBS, all’uso della farmacoterapia e agli esiti del trattamento.
Caratteristiche demografiche
I casi segnalati inclusi sono stati pubblicati tra il 1968 e il 2017. La metà dei casi segnalati (N=12) proveniva dagli Stati Uniti, il resto dall’India (N=2),22,23 dalla Turchia (N=1),24 dal Giappone (N=1),25 dall’Italia (N=1),26 dalla Polonia (N=4), 19,20,27 e dai Paesi Bassi (N=3).28 dei casi segnalati inclusi, il 70,1% relativi a uomini e ragazzi (N=17). L’età media alla lesione per i 21 casi segnalati che specificavano l’età era di 25,1 anni, con un intervallo di 13-67 anni. Altre tre relazioni specificavano sia i primi anni ’20 che la fine degli anni’ 20.7,29 Il meccanismo più comune di lesioni era l’incidente stradale (N=17, 70,1%). Ci sono stati tre casi di KBS dopo lesioni da arma da fuoco,7,35,36 e due ciascuno dopo un incidente fall19,20,32 o sportivo.7,33 Le caratteristiche demografiche, di imaging cerebrale e di lesioni dei casi negli studi inclusi sono presentate nella Tabella 1.
aAt ricovero in ospedale se non diversamente indicato.
BNO perdita di coscienza o punteggio GCS riportato.
Le risposte cverbali non sono state valutate perché è stato inserito un tubo T.
TABELLA 1. Caratteristiche demografiche e lesioni della sindrome di Klüver-Bucy dopo TBI tra i soggetti del caso (N=24)
Gravità della lesione
La metà dei soggetti del caso aveva subito un grave trauma cranico, come definito da un punteggio GCS < 8, coma e perdita di coscienza registrata. La durata della perdita di coscienza è stata riportata in un solo caso clinico. Il punteggio GCS è stato registrato in 13 rapporti, con un punteggio riportato <8 in nove casi. Il coma è stato documentato in tre casi clinici.25,26,34 Ci sono stati quattro casi in cui è stata notata perdita di coscienza, ma il punteggio GCS non è stato fornito. In tre casi, la gravità della lesione non era disponibile perché non sono state riportate informazioni sul punteggio GCS, sul coma o sulla perdita di coscienza.22,35,36
Brain Imaging
Brain imaging (MRI o CT) era disponibile per la maggior parte dei casi (N=23). Le lesioni sono state trovate più comunemente nei lobi temporali, con lesioni del lobo temporale notate in 18 (90%) casi. Dei 15 casi (75%) con lesioni isolate solo ai lobi temporali, 11 hanno mostrato lesioni bilaterali e due hanno avuto lesioni unilaterali (sinistra, N=1; destra, N=1). I lobi frontali sono stati coinvolti in quattro casi. In tre di questi casi sono stati coinvolti anche i lobi temporali.
Sintomi KBS
Iperattività sessuale o comportamento sessuale inappropriato è stato il sintomo KBS più comune, osservato nel 95,8% dei casi segnalati (N=23). Un cambiamento nelle abitudini alimentari a iperfagia o bulimia è stato riportato in 20 casi, con iperfagia essendo la presentazione più comune (13 casi). L’iperoralità si è verificata in 17 casi e l’ipermetamorfosi era presente in 13 casi. La placidità è stata riportata in 15 casi. Per alcuni di questi casi, la placidità si è verificata a intermittenza con agitazione e aggressività. L’agnosia visiva era il sintomo KBS meno comune, con solo otto casi che riportavano agnosia visiva. I KBS completi e parziali erano basati sul numero di caratteristiche KBS presentate; nella maggior parte dei casi inclusi, il KBS era parziale (N=19; 79,1%), con il resto pieno (N=5; 20,9%).6,23-25,31
Per quanto riguarda i risultati clinici associati, sono state riportate convulsioni in quattro casi e sono stati riportati problemi di memoria per 16 casi. In 16 casi sono stati osservati comportamenti impegnativi associati a KBS, tra cui impulsività, recalcitranza, agitazione e aggressività (spesso estrema).
Nella maggior parte dei casi, i sintomi di KBS sono comparsi all’inizio del post-TBI. In 12 casi ciò si è verificato in meno di 7 giorni dopo il TBI e in cinque casi tra 7 e 31 giorni dopo il TBI. Nessun caso di KBS è stato diagnosticato durante il coma o quando è stato descritto un periodo di stupore.25 Sintomi di KBS sono comparsi circa 6 mesi dopo la TBI per un caso, 34 1 anno dopo la TBI per due casi, 22, 28 e 2 anni dopo la TBI per un caso.28 Per due casi non è stato possibile determinare il tempo di insorgenza. Le caratteristiche di KBS, compreso il tempo all’esordio, e i risultati clinici associati per ciascuno dei casi riportati inclusi sono presentati nella Tabella 2.
aPositive ( + ) simbolo indica che il sintomo si è verificato. A = agitazione o aggressione, D = disorientato, FA = effetto piatto, R = irrequietezza, RE = recalcitranza, T1 <7 giorni dopo la lesione cerebrale traumatica (TBI), T2=7-31 giorni dopo la TBI, T3=31-365 giorni dopo la TBI, T4 ≥1 anno dopo la TBI, T5=non può essere determinato. I sintomi di KBS sono presentati come delineato da Lilly et al.6
bAt ricovero in ospedale se non diversamente specificato.
TABELLA 2. Sindrome di Klüver-Bucy (KBS) Sintomi e Caratteristichea
Recupero nel tempo: Tutti i soggetti del caso (N=24)
Risposta al trattamento e miglioramento delle caratteristiche del KBS sono riassunti nella Tabella 3. Delle segnalazioni di casi incluse in questo riesame, è stata notata la menzione del recupero da KBS in 22 casi (una relazione sul recupero non era disponibile per due soggetti del caso). Per gli 11 casi che hanno mostrato un miglioramento positivo in tutti i soggetti che presentavano sintomi di KBS, la durata di KBS è stata compresa tra 7 giorni e 14 mesi. Tra i soggetti per i quali si è verificato un miglioramento parziale dei sintomi (N=6), alcuni sintomi di KBS si sono completamente risolti, mentre altri persistevano a lungo termine. Per cinque casi, non vi è stato alcun miglioramento, con segnalazioni di deterioramento della salute e ridotta capacità di funzionamento.19,26,28 In un singolo caso, è stato riportato un progressivo deterioramento dei sintomi che hanno portato alla morte.26 C’è stata una sottovalutazione di quando i pazienti con KBS sono stati valutati sulla linea temporale della loro degenza ospedaliera, durante la riabilitazione e dopo la dimissione dall’ospedale. Valutazioni di risultati a lungo termine di 12 mesi o più dopo il TBI sono state registrate in pochi casi (N=5).19,20,25,28
| Studio | Caso | Miglioramento dei sintomi di KBS | Durata del KBS | Risposta ed esito del trattamento |
|---|---|---|---|---|
| Aygun et al.24 | Positivo | 5 giorni | Miglioramento completo | |
| Bhat et al.22 | Positivo | 3 settimane | Asintomatica | |
| Caro e Jimenez7 | Parziale | Graduale miglioramento nel comportamento e cognizione | ||
| Deginal et al.23 | Parziale | 30% Miglioramento nel comportamento e KBS sintomi, misurato a 8 settimane post-trauma cranico | ||
| Fiume e Fiume Garelli26 | Nessun miglioramento | Morto | Progressivo deterioramento che conduce alla morte | |
| Góscínski et al.19,20 | 1 | Nessun miglioramento | Corso | Riduzione della capacità intellettuale e di funzionamento (7 anni) |
| Irritabile, verbalmente aggressivo, scarsa memoria, apatia, e libido (25 anni) | ||||
| Góscínski et al.19,20 | 2 | Nessun miglioramento | Corso | Prolungati disturbi psichiatrici, sociali maladaptation, aggressione e automutilazione |
| Hardy e Aldridge2 | Parziale | 15 giorni | aumento dell’appetito, la lingua, e non sessuale commenti 15 giorni post-trauma cranico | |
| disturbo Ossessivo-compulsivo e smussato influenzare persistente | ||||
| Hooshmand et al.34 | Positivo | 1 anno | Le convulsioni si sono concluse in 24 ore; l’iperoralità è scomparsa; concentrazione migliorata; miglioramento sostanziale nella memoria | |
| Isern31 | Non segnalato | 4-5 mesi | ||
| Il suo nome è Kw27 | 1 | Positivo | Riuscito a tornare efficacemente al funzionamento preaccidente, compreso il lavoro | |
| Il suo nome è Kw27 | 2 | Parziale | Sintomi persistenti di iperoralità 4 anni post-TBI | |
| Miglioramento delle abitudini alimentari, ottusità emotiva, emotività, violenza fisica e gestione della rabbia | ||||
| Lilly et al.6 | Positivo | 1 mese | ||
| Morcos e Guirgis32 | Non segnalato | |||
| Moviat et al.28 | 1 | Nessun miglioramento | Nessun cambiamento dopo 6 anni di riabilitazione | |
| Moviat et al.28 | 2 | Nessun miglioramento | Nessun cambiamento dopo 3 anni di riabilitazione | |
| Moviat et al.28 | 5 | Parziale | 2 anni | Segni piramidali bilaterali migliorati |
| Nessun cambiamento dopo 3 anni di riabilitazione | ||||
| Salim et al.48 | Positivo | Circa 7 giorni | Risolto | |
| Slaughter29 | 1 | Positivo | 3,5 mesi | risoluzione Completa |
| Slaughter et al.29 | 2 | Positivo | 18 giorni | Riduzione dei sintomi di agitazione / masticazione delle labbra; i sintomi non si sono ripresentati |
| Smigelski e Boeve36 | Positivo | 8 mesi | Impressionante neurocomportamentali e neurocognitivo di recupero | |
| Stewart35 | Positivo | <3 mesi | miglioramento Positivo (riduzione graduale, cessato gli attacchi violenti) | |
| Yoneoka et al.25 | Positivo | 14 mesi | Sintomi transitori di KBS; restituito al liceo e college | |
| York e McCarter30 | Parziale | Miglioramento residuo di memoria e cognizione |
TABELLA 3. Risposta al trattamento tra i casi di sindrome di Klüver-Bucy (KBS) (N=12) dopo TBI
Trattamento farmacologico
La gestione farmacologica è stata documentata nel 50% dei casi segnalati (N=12). La gestione farmacologica con carbamazepina è stata l’intervento più comunemente riportato (N=10). L’uso di antipsicotici di prima generazione è stato notato in tre casi clinici. Gli inibitori selettivi della ricaptazione della serotonina (SSRI) sono stati prescritti in tre casi. La prescrizione di due o più farmaci è stata notata in quattro casi clinici.7,27,29 Dettagli della gestione farmacologica postacuta sono riassunti nella tabella 4. Solo due casi segnalati hanno riportato la durata del trattamento a 4 anni, mentre i casi rimanenti non hanno riportato la durata del trattamento farmacologico.
| Studio | Caso | Farmacoterapia |
|---|---|---|
| Bhat et al.22 | Carbamazepina; no further details provided | |
| Caro and Jimenez7 | Valproate changed to topiramate, quetiapine, propranolol, benztropine, and haloperidol | |
| Deginal and Changty23 | Carbamazepine (200 mg b.i.d.) | |
| Góscínski et al.19,20 | 1 | Carbamazepine |
| Góscínski et al.19,20 | 2 | Carbamazepine (400 mg b.i.d.) |
| Hooshmand et al.34 | Clorpromazina (300 mg / die) (interrotta) | |
| Carbamazepina (1.000 mg / die) (iniziata dopo clorpromazina) | ||
| Il suo nome è Kw27 | 1 | Aloperidolo |
| Carbamazepina somministrata per via orale tre volte al giorno (200 mg/al giorno); livello sierico 6 µg / ml | ||
| Il suo nome è Kw27 | 2 | Carbamazepina somministrata per via orale tre volte al giorno (200 mg / die); 6 µg / ml livello sierico |
| Morcos e Guirgis32 | Carbamazepina (400 mg b.i. d.) | |
| Slaughter et al.29 | 1 | Carbamazepina (600 mg/giorno); propranololo (nessun cambiamento nel comportamento previsto) |
| Trazodone | ||
| la Sertralina (titolato al 150 mg); sostituito con fluoxetina (40 mg al mattino e 20 mg a mezzogiorno) | ||
| Slaughter et al.29 | 2 | Aloperidolo; sostituito con olanzapina |
| Lorazepam, acido valproico, thiothixene, e bromocriptine | ||
| la Sertralina (150 mg/al giorno) | ||
| Stewart 35 | Carbamazepina; livello di siero 9-11 µg/ml per 3 settimane, quindi 8-9 ug/ml per 1 anno |
TABELLA 4. Farmacoterapia dopo TBI tra i casi di sindrome di Klüver-Bucy (N=12) dopo il trattamento iniziale in ambiente acuto
Trattamento con carbamazepina
La fascia di età dei pazienti che hanno ricevuto carbamazepina o un altro farmaco anticonvulsivo era di 16-39 anni. In 10 dei 12 casi in cui è stato descritto il trattamento farmacologico, la carbamazepina è stata utilizzata per gestire pazienti che presentavano sintomi completi o parziali di KBS. In questi casi, la dose di carbamazepina variava da 400 mg a 1.000 mg al giorno.19,20,27,29,32,34,35 Il monitoraggio terapeutico del farmaco per personalizzare il trattamento con carbamazepina è stato descritto solo in tre casi e mirato a raggiungere livelli sierici compresi tra 6 e 11 µg / ml. Nella maggior parte dei casi, carbamazepina è stata utilizzata come monoterapia, mentre in due casi carbamazepina è stata combinata con propranololo e aloperidolo, rispettivamente, che ha portato alla risoluzione di tutti o la maggior parte dei sintomi.7,27,29 Sfortunatamente, pochi dei casi hanno descritto dati sugli effetti avversi di qualsiasi farmaco utilizzato nella gestione dei sintomi.
Risposta al trattamento farmacologico (12 casi)
La metà dei casi segnalati (N=12) inclusi in questa revisione descriveva la gestione farmacologica. Di questi, sei casi sono stati associati a un miglioramento positivo dei sintomi, con alcuni che riportano la completa risoluzione dei sintomi e il ritorno alle attività preinjury. Il miglioramento parziale è stato riferito in tre casi, con alcuni sintomi di KBS che migliorano col tempo ed altri che persistono. Nei due casi TBI definitivi riportati da Góscínski et al.19,20 che ha avuto un lungo follow-up di 3 e 25 anni, rispettivamente, i sintomi psichiatrici prolungati persistevano con una ridotta capacità di funzionamento. Nel 50% dei casi che hanno riportato la somministrazione di carbamazepina, è stato notato un miglioramento positivo dei sintomi di KBS. In due casi, è stata utilizzata una combinazione di farmaci che non includeva carbamazepina ma includeva sertralina, tiotixene, bromocriptina, topiramato, aloperidolo, propranololo e quetiapina.7,29 Entrambi i casi riportati hanno rilevato un graduale miglioramento dei sintomi specificamente relativi all’agitazione.
Qualità metodologica
La qualità metodologica di ciascun rapporto di caso è stata esaminata secondo il modello di valutazione critica del Joanna Briggs Institute for case reports. Le domande che costituiscono la base della valutazione critica sono incluse nel supplemento online. Nel complesso vi è stata una chiara segnalazione delle caratteristiche demografiche del paziente (domanda 1), delle condizioni cliniche attuali (domanda 3) e dei test diagnostici o dei metodi di valutazione (domanda 4). Solo 13 casi segnalati (54.1%) ha descritto chiaramente l’anamnesi del paziente in una linea temporale fornendo informazioni sulla storia medica passata e sulla storia familiare pertinente (domanda 2) e solo sette rapporti sui casi hanno fornito informazioni sui danni e sulle conseguenze impreviste (domanda 7). I risultati della valutazione critica per i casi KBS inclusi sono presentati nella tabella 5.
un’=non soddisfano i criteri, N/A=non applicabile, Q=domande, Y=soddisfa i criteri.
TABELLA 5. Valutazione critica del Post-trauma cranico Klüver-Bucy, Sindrome di (KBS) Case Report Secondo il Joanna Briggs Institute Valutazione Checklist per Caso Seriesa
Discussione
Al meglio della nostra conoscenza, questa è la prima revisione sistematica per identificare e sintetizzare le prove per KBS secondaria a trauma cranico da relazioni di causa. Utilizzando una strategia di ricerca definita applicata a quattro database di biblioteche bibliografiche, abbiamo identificato 24 case report che soddisfacevano i criteri di inclusione e costituiscono il fulcro di questa recensione. Nonostante le limitazioni metodologiche associate alle segnalazioni di casi, data la rarità delle KBS e la mancanza di studi con metodologie di qualità superiore, l’uso delle segnalazioni di casi offre opportunità per comprendere meglio le KBS post-TBI.
Nell’attuale revisione, ipersessualità, iperoralità e comportamento aggressivo erano i sintomi KBS più comuni che presentavano. L’agnosia visiva era il sintomo meno comune. Gerstenbrand et al.37 ha riassunto le loro esperienze con casi post-traumatici di KBS, riportando dati clinici su 40 casi diagnosticati tra il 1978 e il 1981. Sebbene non siano stati presentati dati su singoli casi, è stata riportata la frequenza dei sintomi di KBS. I sintomi di bulimia, disturbi della memoria, iperoralità e agnosia visiva si sono verificati in 30 casi. L’ipersessualità si è verificata in 18 casi e l’aggressività si è verificata in 11 casi. La persistenza dell’ipersessualità a 1 anno è stata osservata in 12 casi, bulimia in otto casi e aggressività in 10 casi. Sebbene le fonti dei casi non siano descritte, la maggior parte erano maschi (77,5%) e la fascia di età indica che la coorte era più giovane, perché i bambini erano inclusi (di età compresa tra 7-33 anni ). Le differenze possono riflettere la natura eterogenea di TBI. Non è chiaro se i pazienti nello studio di Gerstenbrand et al.37 aveva TBI o altre lesioni cerebrali acquisite. Sei soggetti del caso sono morti entro 10 settimane dal loro incidente, ed è quindi possibile che i casi descritti nella presente revisione fossero meno gravi.
Sebbene la storia naturale di KBS post-TBI non sia nota,23 appare come uno stato cronico e persistente per alcuni pazienti e uno stato transitorio e risolutivo per altri.6 Delle segnalazioni di casi descritte nel presente riesame, la maggior parte dei casi ha mostrato un recupero parziale o completo. Per la maggior parte dei casi, il corso di KBS variava da 5 giorni a 1 anno. Per altri casi (N=8), la sindrome era in corso 1-25 anni dopo l’insorgenza, a seconda di quando il paziente è stato valutato. Sebbene non si possa escludere che ciò rifletta un pregiudizio di pubblicazione positivo, l’entità del recupero è coerente con lo studio di Formisano et al., 38 che ha esaminato l’esito globale di 19 pazienti con KBS secondario a grave lesione cerebrale a seguito di un incidente stradale. Da includere in Formisano et al.nello studio, i casi sono stati contati come KBS se avevano due dei sintomi KBS.38 Questo è in contrasto con la definizione di KBS parziale, che richiede tre sintomi.6 Sebbene non siano stati presentati dati individuali, dei 19 pazienti KBS inclusi, quattro non hanno riacquistato l’indipendenza, sei hanno raggiunto l’integrazione familiare e nove l’integrazione lavorativa. In linea con Formisano et al.’s38 risultati, lesioni nei lobi temporali erano comuni nei casi riportati inclusi nella sintesi corrente.
La natura e la posizione anatomica delle lesioni necessarie per produrre KBS umano post-TBI non sono state definitivamente determinate, in parte a causa dei limiti dell’attuale imaging strutturale di routine. Gli investigatori hanno proposto una serie di ipotesi. Góscínski et al.19,20 ha proposto una lesione bilaterale del lobo temporale mediobasale a causa di gonfiore o edema del cervello e compressione delle arterie. Yoneoka et al.25 ha ipotizzato che la sintomatologia di KBS possa riflettere la disfunzione transitoria indotta da edema dei lobi frontali temporali e basali giusti. Slaughter et al.29 combinazioni proposte di difetti del lobo temporale posteriore frontale e anteriore e interruzioni deginali e Changty23 postulate di percorsi che collegano il talmi dorsomediale con cortecce prefrontali e altre aree limbiche. È interessante notare che l’entità dei deficit neurologici non è correlata al livello dei disturbi della personalità.27 Più recentemente, Caro e Jimenez7 hanno proposto che KBS derivi da lesioni mesiotemporali o altri cambiamenti (possibilmente transitori) che portano all’ipofunzionamento nell’amigdala o nelle sue proiezioni, indipendentemente dall’eziologia. Nel caso di KBS transitorio, hanno proposto che la scomparsa dei sintomi di KBS segue il miglioramento della disfunzione neuronale localizzata.
Un obiettivo secondario dell’attuale revisione era quello di confrontare e contrastare le singole segnalazioni di casi che descrivevano la gestione farmacologica dei sintomi correlati alla KBS. Le linee guida francesi SOFMER sui farmaci per i disturbi comportamentali a seguito di TBI hanno riportato prove di grado C di livello 4 per l’uso di carbamazepina.18 Questo era basato su una singola serie di casi di quattro pazienti trattati con carbamazepina.19,20 Non sono stati forniti dati sulla durata del trattamento o sul momento in cui è stato iniziato il trattamento. La dose di carbamazepina non è stata riportata per il caso 1.
Gli autori hanno riferito che i pazienti hanno mostrato un miglioramento, misurato dalla Glasgow Outcome Scale (GOS), alla dimissione ospedaliera, 3 mesi e 6 mesi dopo il trauma quando somministrato carbamazepina durante l’ospedalizzazione e dopo la dimissione.19,20 Caso 2 non ha mostrato un cambiamento nel punteggio GOS. La natura del miglioramento non è stata descritta. Data la complessità della sindrome, il fatto che solo due casi possono essere definitivamente considerati come TBI, la mancanza di informazioni farmacologiche e la mancanza di segnalazioni su quali sintomi sono migliorati, le raccomandazioni delle linee guida basate su questo articolo dovrebbero nel migliore dei casi essere circospette.
Dieci casi segnalati che descrivevano il trattamento con carbamazepina sono stati inclusi in questa revisione e forniscono alcune prove aggiuntive sull’uso di carbamazepina in relazione a KBS. Il miglioramento dei sintomi è stato osservato entro 3 settimane dall’inizio della carbamazepina,22 e in un caso è stata riportata una risoluzione completa dei sintomi, 34 ma non è stato specificato alcun intervallo di tempo. Altri casi hanno riportato miglioramenti generali nei sintomi per i pazienti che assumevano carbamazepina, ma, ancora una volta, non è stato menzionato alcun periodo di tempo in cui si sono verificati miglioramenti.23,27,34,35
La carbamazepina è un farmaco antiepilettico derivato dalla carbossamide con una struttura chimica simile agli antidepressivi triciclici e viene utilizzata nella gestione di disturbi convulsivi, dolore neuropatico e disturbi psichiatrici.39 L’efficacia della carbamazepina come farmaco anticonvulsivante è stata dimostrata tra i pazienti con epilessia del lobo temporale40 con sintomi aggiuntivi simili in natura a KBS, che potrebbero essere una delle ragioni dietro il suo uso. Inoltre, sia la remissione completa che parziale dei sintomi dopo il trattamento con carbamazepina è stata notata in KBS associata a una serie di eziologie diverse dalla TBI. Sfortunatamente, i casi riportati nello studio attuale non hanno riportato in dettaglio quale dei sintomi diagnostici KBS è migliorato. Sono stati documentati miglioramenti nei sintomi comportamentali, iperoralità e cognitivi.
Dei 24 casi descritti in questa revisione sistematica, 10 sono stati trattati con carbamazepina. Nel complesso, i casi suggeriscono che la carbamazepina può essere un trattamento efficace per alcuni sintomi di KBS. Dei casi trattati con carbamazepina, è stato riportato un livello minimo sierico di carbamazepina >6 µL/mL per tre pazienti (intervallo terapeutico ottimale: 4-12 µL/mL). A causa dei suoi effetti tossici potenzialmente gravi (ad esempio, atassia, convulsioni, reazione distonica e persino coma), è fondamentale evitare il sovradosaggio di carbamazepina.Sebbene un livello minimo sierico di 6 µL / ml sia ancora all’interno dell’intervallo raccomandato, la mancanza di effetto con carbamazepina in Slaughter et al.’s29 caso 1 forse associato ad un livello di depressione subterapeutico.
Il farmaco antipsicotico clorpromazina di solito mostra un alto effetto sedativo e un aumento del potenziale di sintomi extrapiramidali. Nel caso presentato da Hooshmand, la clorpromazina 41 potrebbe essere stata somministrata come trattamento per i sintomi psicotici e il trattamento potrebbe essere passato alla carbamazepina per la gestione delle crisi a lungo termine.34 In termini di efficacia, l’introduzione precoce di carbamazepina sembra essere importante, come affermato da Góscínski et al.19,20
La prescrizione di più farmaci è stata descritta in quattro casi. In Slaughter et al.’s29 caso 2, sia lorazepam e acido valproico sono stati prescritti. Lorazepam è prescritto solitamente per i suoi effetti ansiolitici e la sua interazione farmacocinetica riferita con acido valproico potrebbe condurre ad ulteriori effetti sedativi aggravati.42 In Slaughter et al.’s29 caso 1, il paziente ha ricevuto diversi antidepressivi, tra cui sertralina e trazodone. La sertralina è stata successivamente sostituita con fluoxetina; entrambi i farmaci sono SSRI. Alcuni sintomi KBS hanno disturbo ossessivo-compulsivo (OCD) caratteristiche, e sertralina a dosi più elevate ha dimostrato di essere efficace con OCD.Tuttavia, la sertralina e la fluoxetina sono entrambe metabolizzate sulle vie comuni del citocromo P450, incluso il CYP2D6, e nel caso in esame si possono prevedere interazioni farmacocinetiche data la rapida successione.Il trazodone antidepressivo, un potente antagonista dei recettori serotoninergici e α1-adrenergici e un debole inibitore della ricaptazione della serotonina, è stato somministrato insieme alla carbamazepina.Poiché la carbamazepina è un induttore noto del CYP3A4, le potenziali interazioni potrebbero essere clinicamente rilevanti ed esacerbare la remissione dei sintomi.46,47
È importante riconoscere che questa revisione sistematica è soggetta a limitazioni che sono una caratteristica delle relazioni sui casi. Poiché i report dei casi sono studi osservazionali retrospettivi, l’inferenza causale non può essere fatta. Esiste il rischio di un pregiudizio positivo e si potrebbero interpretare in modo eccessivo le caratteristiche del caso a causa della diversa enfasi data dagli autori ai casi. Per la revisione corrente, mancavano i dati per alcuni degli attributi raccolti. La sottovalutazione di quando i pazienti con KBS sono stati valutati durante la degenza ospedaliera, durante la riabilitazione e dopo la dimissione ospedaliera limita l’interpretazione della durata dei sintomi di KBS.
Poiché si tratta di un esperimento naturale, il caso non può essere ripetuto e la cura dei pazienti con KBS potrebbe essere cambiata nel corso degli anni. Poiché gli articoli peer-reviewed su KBS non sono molto comuni, la strategia di ricerca non includeva una vasta gamma di termini ed è possibile che i casi rilevanti siano stati persi. Pensiamo che la probabilità di questo sia piccola data la gamma di database cercati, il numero di elenchi di riferimento consultati e la ricerca di Google Scholar.
Nonostante queste limitazioni, i punti di forza della revisione includono l’identificazione sistematica dei casi attraverso una strategia di ricerca specifica e una valutazione critica della qualità dei rapporti. Inoltre, non sono state applicate restrizioni di data o lingua, e siamo stati in grado di ottenere tre studi tradotti. La revisione riunisce 24 casi di KBS post-TBI, di cui la metà sono stati trattati con farmacoterapia. Questa recensione aiuterà i medici a comprendere lo spettro clinico di KBS post-TBI e può offrire una guida nella personalizzazione dei trattamenti nella pratica clinica.
Conclusioni
Questa revisione sistematica ha identificato e sintetizzato le prove da 24 segnalazioni di casi di KBS post-TBI. I rapporti di caso dimostrano la presentazione complessa dei sintomi di KBS post-TBI. Il trattamento con carbamazepina è stato associato a un miglioramento dei sintomi di KBS in sette casi su 10. Tuttavia, data la qualità delle prove, non è possibile formulare una raccomandazione pratica nella linea guida clinica in fase di sviluppo con alcun grado di certezza. Se questo intervento viene sperimentato per un paziente dipende dalla presentazione clinica individuale, dalla mancanza di risposta ad altri trattamenti e dall’indicazione clinica.
Il professor Hopwood ha lavorato come consulente per e ha ricevuto il supporto della borsa di ricerca da Bionomics, Eli Lilly, Lundbeck, Novartis e Servier. Tutti gli altri autori non riportano rapporti finanziari con interessi commerciali.
Sostenuto dall’Istituto per la ricerca sulla sicurezza, la compensazione e il recupero e dalla Monash University (attraverso la strategia Neurotrauma, 2010-2015).
Gli autori ringraziano il loro specialista di informazioni Farhad Shokraneh. Gli autori ringraziano anche Elena Pozzi per la traduzione linguistica.
1 Kluver H, Bucy P: Analisi preliminare delle funzioni dei lobi temporali nelle scimmie. Arch Neurol Psychiatry 1939; 42:979–1000Crossref, Google Scholar
2 Hardy TL, Aldridge J: Sindrome traumatica transitoria di Klüver-Bucy. Surg Neurol 1981; 15:338-340Crossref, Medline, Google Scholar
3 Lanska DJ: La sindrome di Klüver-Bucy. Il nostro sito utilizza cookie tecnici e di terze parti per migliorare la tua esperienza di navigazione.: Sintomi neuropsichiatrici dai lobi temporolimbici. J Neuropsichiatria Clin Neurosci 1997; 9: 429-438Link, Google Scholar
5 Shraberg D, Weisberg L: La sindrome di Klüver-Bucy nell’uomo. J Nerv Ment Dis 1978; 166:130–134Crossref, Medline, Google Scholar
6 Lilly R, Cummings JL, Benson DF, et al.: La sindrome umana di Klüver-Bucy. Neurology 1983; 33:1141–1145Crossref, Medline, Google Scholar
7 Caro MA, Jimenez XF: Disconnessione mesiotemporale e ipoattività nella sindrome di Kluver-Bucy: serie di casi e revisione della letteratura. J Clin Psichiatria 2016; 77:e982–e988Crossref, Medline, Google Scholar
8 Begum H, Nayek K, Khuntdar BK: Sindrome di Kluver-Bucy-una rara complicazione dell’encefalite da herpes simplex. J Indian Med Assoc 2006; 104: 637–638Medline, Google Scholar
9 Janati A: Sindrome di Kluver-Bucy nella corea di Huntington. J Nerv Ment Dis 1985; 173: 632–635Crossref, Medline, Google Scholar
10 Kile SJ, Ellis WG, Olichney JM, et al.: Alzheimer anomalie dell’amigdala con sintomi della sindrome di Klüver-Bucy: una variante amigdaloide della malattia di Alzheimer. Arch Neurol 2009; 66:125-129Crossref, Medline, Google Scholar
11 Powers JM, Schaumburg HH, Gaffney CL: Sindrome di Klüver-Bucy causata da adreno-leucodistrofia. Neurology 1980; 30:1231–1232Crossref, Medline, Google Scholar
12 Pitt DC, Kriel RL, Wagner NC, et al.: Sindrome di Kluver-Bucy a seguito di colpo di calore in una ragazza di 12 anni. Pediatr Neurol 1995; 13:73-76Crossref, Medline, Google Scholar
13 Jha KK, Singh SK, Kumar P, et al.: Sindrome parziale di Kluver-Bucy secondaria alla meningite tubercolare. BMJ Caso Rep 2016; 2016:16Google Scholar
14 De Azevedo JPRPT, Vasques GL, Rocha CD, et al. Kluver-Bucy syndrome in a multiple sclerosis patient. J Neurological Sciences. 2013;1:e377–e378Crossref, Google Scholar
15 Devinsky O, Bear D: Klüver-Bucy syndrome in Pick’s disease. Neurology 1983; 33:957–959Crossref, Medline, Google Scholar
16 Varon D, Pritchard PB 3rd, Wagner MT, et al.: Transient Kluver-Bucy syndrome following complex partial status epilepticus. Epilepsy Behav 2003; 4:348–351Crossref, Medline, Google Scholar
17 Ozawa H, Sasaki M, Sugai K, et al.: Risultati di CT e MR a emissione di fotoni singoli nella sindrome di Klüver-Bucy dopo la sindrome di Reye. AJNR Am J Neuroradiol 1997; 18: 540-542Medline, Google Scholar
18 Plantier D, Luauté J; Drugs for behavior disorders after traumatic brain injury: sSystematic review and expert consensus leading to French recommendations for good practice. Nel 2016, Ann Phys Rehabil Med; 59: 42-57Crossref, Medline, Google Scholar
19 Góscínski I, Kwiatkowski S, Polak J, et al.: La sindrome di Kluver-Bucy. J Neurochirurgia Sci 1997; 41:269–272Medline, Google Scholar
20 Gościński I, Kwiatkowski S, Polak J, et al.: La sindrome di Kluver-Bucy. Acta Neurochir (Wien) 1997; 139:303–306Crossref, Medline, Google Scholar
21 Lippe S, Gonin-Flambois C, Jambaqué I: La neuropsicologia della sindrome di Klüver-Bucy nei bambini. Handb Clin Neurol 2013; 112: 1285-1288Crossref, Medline, Google Scholar
22 Bhat PS, Pardal PK, Das RC: Sindrome parziale di Kluver-Bucy come manifestazione ritardata di trauma cranico. Ind Psychiatry J 2009; 18:117–118Crossref, Medline, Google Scholar
23 Deginal A, Changty S: Post traumatic Kluver-Bucy syndrome: a case report. Ind J Neurotrauma. 2011; 8:41–42Crossref, Google Scholar
24 Aygun D, Guven H, Altintop L, et al.: Postcontusional Kluver-Bucy syndrome. Am J Emerg Med 2003; 21:246–247Crossref, Medline, Google Scholar
25 Yoneoka Y, Takeda N, Inoue A, et al.: Human Kluver-Bucy syndrome following acute subdural haematoma. Acta Neurochir (Wien) 2004; 146:1267–1270Crossref, Medline, Google Scholar
26 Fiume S, Fiume Garelli F: A case of Kluver Bucy syndrome probably caused by traumatic bitemporal injury. G Psichiatr Neuropatol 1968; 96:122–130Google Scholar
27 Kwiatkowski S, Starowicz A, Milczarek O, et al.: Neuropsychological characteristic of post-traumatic Kluver-Bucy syndrome. Arch Psychiatry Psychother 2011; 13:59–65Google Scholar
28 Moviat MAM, Janssen CLW, Jaeken D, et al.: Kluver-Bucy syndrome in brain injured children; neurological, neuroradiological, behavioural and neuropsychological findings. J Rehabil Sciences. 1995; 8:106-109Google Scholar
29 Slaughter J, Bobo W, Childers MK: Inibitore selettivo della ricaptazione della serotonina trattamento della sindrome post-traumatica di Klüver-Bucy. Brain Inj 1999; 13:59–62Crossref, Medline, Google Scholar
30 York HS, McCarter R: Sindrome di Kluver-Bucy dopo ferita da arma da fuoco facciale: un caso clinico. PM R 2017; 9 (Supplemento 1): S231Crossref, Medline, Google Scholar
31 Isern RD Jr: violenza familiare e sindrome di Klüver-Bucy. Sud Med J 1987; 80:373–377Crossref, Medline, Google Scholar
32 Morcos N, Guirgis H: Un caso di sindrome di Kluver-Bucy parziale ad esordio acuto in un paziente con una storia di lesione cerebrale traumatica. J Neuropsichiatria Clin Neurosci 2014; 26:E10–E11Link, Google Scholar
33 Ak F, Yalcin Cakmakli G, Karakoc M, et al. Oltre la sindrome di Kluver-Bucy: quadro clinico colorato di infarto bilaterale dell’arteria cerebrale anteriore. J Neurological Sciences 2013; 1: e648Crossref, Google Scholar
34 Hooshmand H, Sepdham T, Vries JK: Sindrome di Klüver-Bucy. Trattamento di successo con carbamazepina. JAMA 1974; 229:1782Crossref, Medline, Google Scholar
35 Stewart JT: Carbamazepine treatment of a patient with Klüver-Bucy syndrome. J Clin Psychiatry 1985; 46:496–497Medline, Google Scholar
36 Smigielski JS, Boeve BF: Kluver-Bucy syndrome in traumatic brain injury: a case study. Arch Clin Neuropsychol 1997; 4:406Crossref, Google Scholar
37 Gerstenbrand F, Poewe W, Aichner F, et al.: Klüver-Bucy syndrome in man: experiences with posttraumatic cases. Neurosci Biobehav Rev 1983; 7:413–417Crossref, Medline, Google Scholar
38 Formisano R, Saltuari L, Gerstenbrand F: Presenza della sindrome di Klùver-Bucy come caratteristica prognostica positiva per la remissione di disturbi traumatici prolungati della coscienza. Acta Neurol Scand 1995; 91: 54-57Crossref, Medline, Google Scholar
39 Patsalos PN, Berry DJ, Bourgeois BF, et al.: Farmaci antiepilettici-best practice guidelines for therapeutic drug monitoring: a position paper by the Subcommission on Therapeutic Drug Monitoring, ILAE Commission on Therapeutic Strategies. Epilepsia 2008; 49:1239–1276Crossref, Medline, Google Scholar
40 Goldenberg MM. Panoramica dei farmaci utilizzati per l’epilessia e le convulsioni: eziologia, diagnosi e trattamento. P T 2010; 35 (7): 392-415Medline, Google Scholar
41 Muench J, Hamer AM: Effetti avversi dei farmaci antipsicotici. Am Fam Physician 2010; 81:617-622Medline, Google Scholar
42 Anderson GD, Gidal BE, Kantor ED, et al.: Interazione Lorazepam-valproato: studi in soggetti normali e fegato di ratto perfuso isolato. Epilepsia 1994; 35:221–225Crossref, Medline, Google Scholar
43 Ninan PT, Corano LM, Kiev A, et al.: Strategia di sertralina ad alte dosi per i non rispondenti al trattamento acuto per il disturbo ossessivo-compulsivo: uno studio multicentrico in doppio cieco. J Clin Psychiatry 2006; 67: 15-22Crossref, Medline, Google Scholar
44 Spina E, Santoro V, D’Arrigo C: Interazioni farmacocinetiche clinicamente rilevanti con antidepressivi di seconda generazione: un aggiornamento. Clin Ther 2008; 30: 1206-1227Crossref, Medline, Google Scholar
45 Stahl SM: Meccanismo d’azione del trazodone: un farmaco multifunzionale. Spettro del SNC 2009; 14:536–546Crossref, Medline, Google Scholar
46 Sánchez-Romero A, Mayordomo-Aranda A, García-Delgado R, et al.: Probabile interazione tra trazodone e carbamazepina. Pharmacopsychiatry 2011; 44: 158-159Crossref, Medline, Google Scholar
47 Hachad H, Ragueneau-Majlessi I, Levy RH: Uno strumento utile per la valutazione dell’interazione farmacologica: il database dell’interazione farmacologica dell’Università di Washington. Hum Genomics 2010; 5:61-72Crossref, Medline, Google Scholar
48 Salim A, Kim KA, Kimbrell BJ, et al.: Sindrome di Klüver-Bucy a seguito di un trauma cranico minore. Sud Med J 2002; 95: 929-931Crossref, Medline, Google Scholar