Sindrome compartimentale del Piede
Originale Editori – Jessie Tourwe
Top Contributors – Jessie Tourwe, Scott Cornish, Tomer Yona, Shaimaa Eldib e Rachel Lowe
Definizione/Descrizione
Vano sindrome è una condizione in cui il sanguinamento o edema si sviluppa in una zona del corpo, che è circondato da non espandibile strutture di ossa e tendini, aumentando la pressione locale e causando disturbo circolatorio in quello spazio. Questo può portare a ischemia e necrosi se non correttamente diagnosticata.La causa è di solito a seguito di trauma acuto o può essere dovuta a esercizio intenso o eccessivamente frequente (sindrome compartimentale da sforzo cronico) o calchi eccessivamente stretti. La fasciotomia viene solitamente eseguita anche se il trattamento non chirurgico è anche un’opzione.
Anatomia clinicamente rilevante
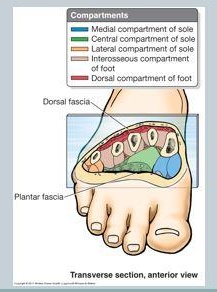
Il piede è diviso in 4 grandi scomparti (interosseo, mediale, laterale, centrale) ognuno dei quali include muscoli, nervi e arterie, anche se si discute se ci siano effettivamente 9 scomparti, tuttavia, è più pratico pensare al piede in 4 scomparti.
Ci sono tre scomparti, mediale, laterale e superficiale che corrono per tutta la lunghezza del piede. anche se un 4°, calcaneare vano è stato descritto in pazienti che sviluppano una progressiva artiglio punta deformità a causa di fratture calcaneare,

Il confine tra il muscolo flessore brevis e calcaneare vano (quadrato plantae) diventa incompetente a un gradiente di pressione inferiore a 10 mm Hg, in modo che la perfusione dei tessuti diventa insignificante, in modo efficace la creazione di un indipendente di sindrome compartimentale.
Interosseo vano
|
Comparto mediale
|
Laterale vano:
|
il vano Centrale (3 livelli)
|
Epidemiologia /Eziologia
l’Incidenza della sindrome compartimentale del piede è bassa. Il compartimento calcaneale sembra essere a più alto rischio di sviluppare la sindrome compartimentale, mentre i compartimenti interossei sono solitamente a un rischio più basso.
La sindrome compartimentale cronica (da sforzo) può svilupparsi attraverso uno sforzo eccessivo durante l’attività sportiva. I muscoli diventano affaticati e irritati con conseguente risposta infiammatoria e gonfiore. Sport come calcio, motocross, corsa, tennis e ginnastica possono essere fattori di rischio. I programmi di allenamento possono essere inappropriati o le calzature errate potrebbero essere una causa. Altre cause possono essere anomalie biomeccaniche, differenze di lunghezza degli arti, debolezza muscolare o oppressione muscolare.
Le lesioni da schiacciamento sono la causa più comune di sindromi compartimentali del piede , così come morsi di serpente, ustioni, bende o calchi troppo aderenti, fratture metatarsali, fratture di astragalo o calcagno, lussazioni articolari di Chopart e/o Lisfranc, uso di steroidi o creatina che possono causare un aumento di volume dei muscoli.
Caratteristiche/Presentazione clinica
Il dolore è uno dei sintomi chiave della sindrome compartimentale, essendo grave e spontaneo o che si verifica durante gli esercizi attivi, spesso aumentando di intensità man mano che l’attività continua, risolvendosi solo a riposo. In genere, il dolore è descritto come una sensazione di dolore e/o bruciore.
Movimento di solito suscitare dolore:
- Dolore con lo stretching passivo
- Dolore durante la dorsiflessione della caviglia
- Aumento del dolore causato dal muovere le dita dei piedi
- Dolore alla palpazione o la compressione interessato scomparti
Altri segni in questione:
- Gonfiore e oppressione
- Pelle pallida nell’area del danno tissutale
- Deficit sensoriali causati da lesioni neurologiche
- Compattezza dei compartimenti coinvolti
- Debolezza muscolare dei muscoli intrinseci del piede
Le 5 P possono essere considerate quando si diagnostica la sindrome compartimentale: Dolore, Pallore, parestesia, Paralisi, Pulselessness
Diagnosi differenziale
La sindrome compartimentale è caratterizzata da un aumento della pressione interstiziale con dolore severo e dolore associato allo stiramento passivo dei muscoli come risultato. Altre conseguenze consistono in una ridotta fornitura di sangue e fluido ai tessuti.
Le procedure diagnostiche
La consapevolezza dei segni e dei sintomi specifici di questa sindrome sono fondamentali per una diagnosi accurata, insieme ad un esame clinico appropriato. Dove si sospetta la sindrome compartimentale, è necessario un esame frequente nella fase acuta, a volte ogni ora, poiché la necrosi muscolare può verificarsi entro 3 ore.
Una procedura rapida e sicura per diagnosticare la sindrome compartimentale è la misurazione invasiva. dove un ago è collocato nella zona, l’unico test prezioso per diagnosticare questa sindrome, altrimenti noto come monitoraggio della pressione intracompartimentale.
Outcome measures
Foot and Ankle visual analog scale from the American Orthopaedic Foot and Ankle Society misura la qualità della vita dopo la fasciotomia.
Esame fisico
La consapevolezza della complicazione, un esame clinico appropriato, il confronto tra il piede interessato e il piede non affetto con attenzione ai sintomi specifici della sindrome sono i più importanti. I livelli di dolore sono valutati attraverso la palpazione e la gamma attiva e passiva di test di movimento sul paziente.
Risultati fisicamente rilevanti che possono verificarsi per la sindrome compartimentale:
- Dorsiflessione debole (scomparto anteriore)
- Eversione debole (scomparto laterale)
- Flessione plantare debole (scomparto posteriore)
Gestione medica
È necessario eseguire immediatamente una fasciotomia per rimuovere l’eccesso di pressione. È possibile utilizzare un cast o un tutore, ma devono essere lasciati aperti per i pazienti con dolore severo e / o pressione eccessiva nel compartimento interessato. Gli arti interessati non devono essere sollevati per non influenzare ulteriormente il flusso sanguigno già compromesso.
La fasciotomia decompressiva di emergenza viene condotta con una sindrome compartimentale acuta.
- Indicazione: quando la misurazione della pressione intracompartimentale ha un valore assoluto di 30-45 mm Hg.
- Tecniche:
- La doppia incisione dorsale è la tecnica gold standard. Un’incisione dorsale mediale e laterale è fatta per liberare i compartimenti.
- Una singola incisione mediale viene utilizzata per rilasciare tutti i compartimenti, ma è tecnicamente più impegnativa.
- Complicazioni: il dolore cronico e l’ipersensibilità sono possibili complicazioni e possono essere difficili da gestire. A volte si sviluppano le dita dei piedi.
La gestione della fisioterapia
Il trattamento non operatorio non ha generalmente successo. Post-operatorio, i pazienti sono invitati a utilizzare ghiaccio e farmaci anti-infiammatori per ridurre il gonfiore e riposare. Un programma di esercizio è dato per migliorare la debolezza muscolare e per stimolare i sensori propriocettivi.
Massaggio dei tessuti molli può essere utilizzato per fornire il drenaggio linfatico. La mobilizzazione passiva dell’articolazione della caviglia, dei metatarsi e delle falangi è utile per aumentare la gamma di movimento e la mobilità delle articolazioni insieme ai tratti degli arti inferiori.
I plantari possono essere prescritti dove ci sono valori predefiniti biomeccanici.
Esercizi di forza consigliati per i muscoli intrinseci del piede:
- Toe curl: Posizionare un asciugamano sotto i piedi del paziente e chiedere loro di tirare l’asciugamano verso di loro arricciando le dita dei piedi nell’asciugamano.
- Raccogliere marmi o altri piccoli oggetti: Il paziente deve artigliare le dita dei piedi per essere in grado di raccogliere l’oggetto dal pavimento.
- a Piedi: post-operatoria Precoce esercizi comprendono la mobilitazione con le stampelle, gradualmente procedendo a pieno carico
- Punta squeeze: Morbido oggetti sono stretta tra le dita dei piedi e tenuto per 5 secondi
- Punta solleva, punta riccioli
- Dorsale e flessione plantare, inversione ed eversione utilizzando un gruppo di resistenza
Se il dolore o il gonfiore si verifica durante o dopo l’esercizio, elevare il piede e il ghiaccio per ridurre il gonfiore.
Linea di fondo clinica
La sindrome compartimentale necessita di un trattamento chirurgico immediato per evitare ischemia, possibile compromissione funzionale e/o potenziale danno ai nervi del piede.
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1.8 1.9 Frink M, Hildebrand F, Krettek C, Brand J, Hankemeier S. Sindrome compartimentale della parte inferiore della gamba e del piede. Ortopedia clinica e ricerca correlata 2010; 468(4): 940-50.
- 2.0 2.1 2.2 Medscape. Sindrome compartimentale acuta. Disponibile da: https://emedicine.medscape.com/article/307668-overview (accesso 06/04/2020).
- 3.0 3.1 3.2 3.3 3.4 Informazioni ortopedia. Sindrome compartimentale. Disponibile da: https://orthoinfo.aaos.org/en/diseases–conditions/compartment-syndrome/ (accesso 04/06/2020).
- 4.0 4.1 Guyton GP, Shearman CM, Saltzman CL. I compartimenti del piede rivisitati: ripensare la validità degli esperimenti di infusione cadaverica. The Journal of bone and joint surgery, British volume 2001; 83 (2): 245-9.
- 5,0 5,1 Manoli A, Weber TG. Fasciotomia del piede: uno studio anatomico con particolare riferimento al rilascio del compartimento calcaneale. Caviglia piede 1990;10:267-275.
- Myerson MS. Gestione delle sindromi compartimentali del piede. Ortopedia clinica e ricerca correlata 1991(271): 239-48.
- Shereff MJ. Sindromi compartimentali del piede. Corso didattico lezioni 1990;39:127-32.
- 8.0 8.1 8.2 8.3 8.4 Fisioterapista. Sindrome compartimentale (posteriore profondo). Disponibile da: http://www.physioadvisor.com.au/10513350/compartment-syndrome-chronic-compartment-syndrom.htm (accesso 06/04/2020).
- Tucker Alicia K. Sindrome compartimentale cronica da sforzo della gamba. Recensioni attuali in Medicina muscolo-scheletrica. 2 Settembre 2010 http://ukpmc.ac.uk/articles/PMC2941579/ (accesso novembre/dicembre 2010) Livello di prova: A1
- 10.0 10.1 10.2 10.3 10.4 Tucker AK. Sindrome compartimentale cronica da sforzo della gamba. Recensioni attuali in medicina muscoloscheletrica 2010; 3(1-4): 32-7.
- 11.0 11.1 Ulmer T. La diagnosi clinica della sindrome compartimentale della parte inferiore della gamba: i risultati clinici sono predittivi del disturbo? Journal of orthopaedic trauma 2002;16 (8): 572-7.
- 12.0 12.1 Vaillancourt C, Shrier I, Vandal A, Falk M, Rossignol M, Vernec A, Somogyi D. Sindrome compartimentale acuta: quanto tempo prima che si verifichi la necrosi muscolare? Canadian Journal of Emergency Medicine 2004; 6 (3): 147-54.
- Schünke M, Schulte E, Schumacher U, Voll M, Wesker K. Prometheus. Bohn Stafleu Van Loghum, Houten 2005. Pg 463
- Whitesides TE, Haney TC, Harada H, Holmes HE, Morimoto K. Un metodo semplice per la determinazione della pressione tissutale. Archivio di Chirurgia 1975;110(11):1311-3.
- Han F, Daruwalla ZJ, Shen L, Kumar VP. Uno studio prospettico dei risultati chirurgici e della qualità della vita nel trauma grave del piede e nella sindrome compartimentale associata dopo la fasciotomia. Il Journal of Foot and Ankle Surgery 2015;54 (3): 417-23.
- Ortho Bullets. Sindrome compartimentale del piede. Disponibile da: https://www.orthobullets.com/trauma/1065/foot-compartment-syndrome (accesso 27/12/2016).
- Bong MR, Polatsch DB, Jazrawi LM, Rokito AS. Sindrome compartimentale cronica da sforzo. Bollettino dell’Ospedale NYU per le malattie articolari 2005; 62.
- Fisioterapista. Si estende alla caviglia. Disponibile da:http://www.physioadvisor.com.au/8047989/ankle-flexibility-exercises-ankle-sprains-ankle.htm (accesso 06/04/2020).