B-Scan眼超音波
硝子体
若い健康な眼では、硝子体は比較的エコー透過性である。 しかし、眼が老化するにつれて、硝子体は共癒合を受け、低反射性硝子体混濁を検出することができる。 後部硝子体分離(老化した眼の良性状態)が起こることがあり、B-スキャン上の可動性、微細な薄い、低反射線として表される。
下の画像を参照してください。
 反射性硝子体不透明度が低く、眼の正常な老化に見られる後部硝子体剥離がある。
反射性硝子体不透明度が低く、眼の正常な老化に見られる後部硝子体剥離がある。 超音波で検出できる硝子体の他の状態または疾患には、カルシウム塩が硝子体腔に蓄積する硝子体の別の良性状態である小惑星硝子症が含まれる。 カルシウムは比較的密であり、従って多数の正確で、非常に反射ガラス質の不透明を作り出します。
下の画像を参照してください。
 の小惑星である。 この状態のカルシウム石鹸により硝子体腔内の点は硝子体出血と見られるそれらより大いに明るくなります。
の小惑星である。 この状態のカルシウム石鹸により硝子体腔内の点は硝子体出血と見られるそれらより大いに明るくなります。 硝子体出血は、外傷や網膜涙の後、または真性糖尿病や網膜静脈閉塞の合併症など、いくつかの異なる状況で起こり得る。 硝子体出血のエコーパターンは、その年齢および重症度に依存する。 新鮮な軽度の出血は、反射性の低い可動性硝子体混濁の小さな点または線状の領域として現れるが、より重度の古い出血では、血液が組織化され、膜 膜は反射的により高い多数の大きい不透明で満ちているガラス質としてエコー学的に視覚化される大きいインターフェイスを形作ります。 硝子体出血はまた、重力のために下層に層を形成する可能性がある。
下の画像を参照してください。
 硝子体出血を伴う眼における水平黄斑スキャン。 後部水晶体表面は左を中心に見られ、黄斑は右を中心に見られる。 視神経は、マーカーが鼻方向に向けられているので、黄斑のすぐ上に見られる。
硝子体出血を伴う眼における水平黄斑スキャン。 後部水晶体表面は左を中心に見られ、黄斑は右を中心に見られる。 視神経は、マーカーが鼻方向に向けられているので、黄斑のすぐ上に見られる。 膜形成は、外傷後、特に眼の損傷を貫通または穿孔した後にも起こり得る。 膜状の軌道は、しばしば問題のある物体の経路に沿って発達する。 貫通損傷では、このトラックは硝子体腔または入口部位の反対側の衝撃部位で終わる可能性がある。 穿孔傷害では、トラックは入口の場所から出口の場所に目をまたぐ。 したがって、追跡を追跡することは、衝撃または出口部位で眼内異物および/または網膜病理につながる可能性がある。 眼内異物は超音波で容易に検出することができる。 コンピュータ断層撮影法や磁気共鳴画像法などの他の画像診断法で既に検出されていても、超音波は異物をより正確に局在化することができます。 これは外科医が場合にいかに近づくか定めることができるので非常に重大な情報である場合もある。
外傷、糖尿病性硝子体出血、眼内炎、および硝子体出血の他の原因を含む様々な硝子体-網膜状態の外科的評価のための眼超音波検査の信頼性の研究では、全体的な感度と特異性は、rhegmatogenous網膜剥離の同定のためにそれぞれ92.31%と98.31%であり、後部硝子体剥離のためにそれぞれ96.2%と100%であった。 外傷を伴う眼では、網膜の状態を同定するための感度は90.9%および特異性97.7%であった。
網膜
縦方向アプローチを使用すると、超音波で網膜の涙を検出することができます。 場合によっては、網膜涙は硝子体出血を伴い、これは病因的涙の視覚化を妨げる。 そのような場合には、後部硝子体硝子体または網膜弁に付着した硝子体鎖をしばしば見ることができる。 これらは、硝子体が網膜表面に最も強固に付着している遠縁部、特に超時間的に生じる傾向がある。 網膜下液の浅いカフは、涙を伴い、診断をより明白にすることができる。
下の画像を参照してください。
 1:30位に網膜裂傷を伴う硝子体出血。 涙の先端に付着する硝子体ヒアルイドに注意してください。 これは縦スキャンであり、フラップの半径方向による裂け目を表示するために必要である。
1:30位に網膜裂傷を伴う硝子体出血。 涙の先端に付着する硝子体ヒアルイドに注意してください。 これは縦スキャンであり、フラップの半径方向による裂け目を表示するために必要である。 網膜剥離がある場合、検査者は非常に反射性のあるうねりのある膜を見ます。 全網膜剥離を有する患者では、典型的に折り畳まれた表面は、前方および視神経後方にora serrataに付着する。 最初は、網膜剥離は比較的可動性である(眼球運動を伴う)。 しかし、時間とともに、増殖性硝子体網膜症(網膜上膜形成)が起こり、網膜はより硬くなり、漏斗状の構成をとる。
下の画像を参照してください。
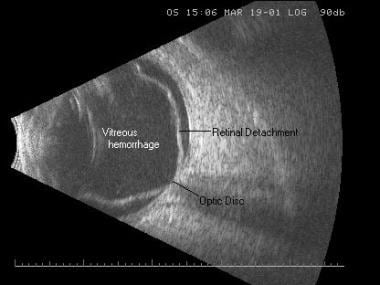 全網膜剥離および硝子体出血。 網膜剥離は,開口漏斗状で高反射率のやや波状の膜として現れ,視神経乳頭に付着し,末梢部に出ている。
全網膜剥離および硝子体出血。 網膜剥離は,開口漏斗状で高反射率のやや波状の膜として現れ,視神経乳頭に付着し,末梢部に出ている。 網膜裂孔は、網膜の特定の層の間に分割がある状態です。 臨床的には、網膜剥離と網膜剥離を区別することは困難である。 超音波はretinoschisisがより焦点、滑らか、ドーム型、および薄いので微分で更に助けることができます。
網膜剥離と網膜剥離を区別するために高分解能超音波Bスキャンを用いた研究では、網膜剥離を有する眼では、外網膜は外網状層と網膜色素上皮の界面に対応する2つの超反射線の存在を示したのに対し、網膜剥離を有する眼は、神経線維層と外網状層界面に対応する2つの超反射線の存在を示し、付着部は第三の超反射界面の存在を示した。 これらの結果はスペクトル領域光コヒーレンストモグラフィー(SD-OCTT)とよく相関した。
bスキャン超音波検査は、一般的に網膜芽細胞腫の初期およびフォローアップ評価に使用されます。 網膜芽細胞腫、幼児および幼児で見つけられる非常に悪性の網膜癌に一般に腫瘍内の石灰化の焦点領域があります。 超音波は、腫瘍または硝子体内の反射性の高い病巣として表されるカルシウムを容易に検出することができる。
下の画像を参照してください。
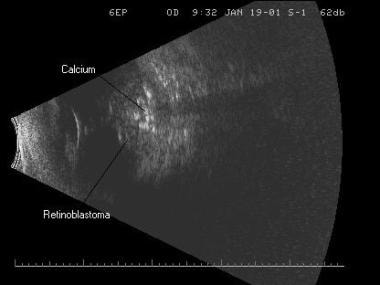 網膜芽細胞腫に注意してください。 カルシウムの病巣である腫瘍内の小さな、非常に反射性のエコー感度に注意してください。
網膜芽細胞腫に注意してください。 カルシウムの病巣である腫瘍内の小さな、非常に反射性のエコー感度に注意してください。 小さい場合、腫瘍は滑らかでドーム状であり、内部反射率が低いから中程度である。 腫瘍が成長するにつれて、カルシウムの量が蓄積するにつれて、それらは構成がより不規則になり、より高度に反射する。 この小児がんは、片側性および単焦点性、片側性および多焦点性、または両側性であり得る。 超音波は処置が提供されると同時にこれらの腫瘍に続く非常に有用で、非常に費用効果が大きい方法になりました。 ベースライン腫瘍サイズ測定値および腫瘍位置が得られ、これらのパラメータは、治療中および治療後に密接に監視される。
通常、白斑(白い瞳孔)の存在は親または小児科医にこの病気を警告します。 しかし、他の複数の小児網膜疾患は、持続性過形成性原発性硝子体(PHPV)、未熟児網膜症(ROP)、コート病、および髄鞘腫などの白斑症に関連付けられています。 PHPVは、持続性胎児血管系(PFV)とも呼ばれ、ほとんど常に一次硝子体(特に硝子体血管)が退行に失敗し、視神経から後部水晶体嚢まで伸び続ける片側状態である。 超音波学的には、縦方向のアプローチが使用されるときに、円板からレンズに流れる非常に薄い持続的な硝子体血管を検出することができる。 他のエコー機能はretrolental膜、小さい地球(小さい軸長)、および、厳しいケースでは、準の牽引か総網膜の取り外しを含んでもよい。
下の画像を参照してください。
 持続性過形成性原発性硝子体に注意してください。 視神経乳頭から後部レンズ表面に放射される低反射率の薄い膜に注意してください。 縦スキャンは中央ガラス質キャビティの小さく、弱い点だけを示す横断面横断スキャンとは対照的に膜全体をイメージするために必要とされます。 膜は非常に弱い信号であるため、最高の利得も必要です。
持続性過形成性原発性硝子体に注意してください。 視神経乳頭から後部レンズ表面に放射される低反射率の薄い膜に注意してください。 縦スキャンは中央ガラス質キャビティの小さく、弱い点だけを示す横断面横断スキャンとは対照的に膜全体をイメージするために必要とされます。 膜は非常に弱い信号であるため、最高の利得も必要です。 ROPは両側性疾患であり、その重症度は非対称である可能性があるが、一般的には非常に対称的である。 この病気にはさまざまな段階がありますが、最も進行した段階(ステージV)はしばしば白い瞳孔反射を持っています。 病期V病は、線維血管増殖性組織の末梢収縮による全網膜剥離と定義され、一般に漏斗状の構成を有する。 この剥離の構成は、超音波で容易に検出される。
コート病は、網膜血管毛細血管拡張症を特徴とする片側の状態であり、重度の場合は滲出性網膜剥離を特徴とする。 この疾患は、網膜芽細胞腫と区別するのが最も困難であり得る。 しかし、超音波は、カルシウムの欠乏および網膜下腔におけるコレステロールの存在のために非常に有用である。 Telangiectasiaの区域では、網膜は一般に厚くなります。
髄鞘腫は、主に小児の毛様体に発生するまれな腫瘍である。 典型的な超音波の特徴はドーム型構成、高い内部反射力、適当なvascularityおよび多数の嚢胞性スペースを含んでいます。脈絡膜
脈絡膜
エコー検査では、脈絡膜は網膜よりもはるかに厚い。 網膜および脈絡膜がまだapposedとき、1つは診断Aスキャンの二重スパイク、vitreoretinalインターフェイスを表す非常に反射スパイクおよびretinochoroidalインターフェイスを表すわずかにより少ない反射スパイクを見ることができます。 脈絡膜剥離は、外傷後、または様々な眼内手術後に自発的に起こり得る。 超音波では、剥離は滑らかで、ドーム状であり、厚い。 眼球運動では実質的に動きは見られない。 広範囲になると、中央の硝子体腔に”キス”することができる複数のドーム状の剥離を見ることができる。 脈絡膜剥離が漿液性ではなく出血性である場合(外傷性の状況で一般的に見られるように)、脈絡膜下腔は、漿液性脈絡膜剥離のエコー透過性脈絡膜下腔とは対照的に、多数のドットで満たされる。
下の画像を参照してください。
 “キス”出血性脈絡膜剥離。 厚い水疱性膜は、中央の硝子体腔で会合する。 下にある不透明度は、下にある出血を示しています。
“キス”出血性脈絡膜剥離。 厚い水疱性膜は、中央の硝子体腔で会合する。 下にある不透明度は、下にある出血を示しています。 脈絡膜の最も一般的な腫瘍は悪性黒色腫である。 これらは毛様体または虹彩に発生する可能性がありますが、最も一般的には脈絡膜に見られます。 網膜芽細胞腫と同様に、超音波はブドウ膜悪性黒色腫の診断およびフォローアップ評価において非常に貴重となっている。 この均質な高度に細胞性腫瘍は、低〜中程度の内部反射率および規則的な内部構造をもたらす。 診断AスキャンおよびBスキャンはほとんどの黒色腫の内部vascularityを検出できます。
ほぼ病理学的な発見は襟ボタンの構成(すなわちキノコの形)ですが、この形は25%未満の症例で見られます。 組織学的には、襟ボタンは、脈絡膜と網膜との間に見出される基底膜であるブルッフ膜を通って壊れた腫瘍の部分を表す。
下の画像を参照してください。
 襟ボタン型脈絡膜黒色腫。 病変はドーム状に始まり,ブルッフ膜を突破してドームの前面にボタンを形成した。 病変の表面に高い網膜スパイクがあるが、病変内の低〜中程度の内部反射率を有する黒色腫の典型的な診断Aスキャンパターンに注意してください。 強膜および眼窩組織は、病変の右側にスパイクとして見られる。
襟ボタン型脈絡膜黒色腫。 病変はドーム状に始まり,ブルッフ膜を突破してドームの前面にボタンを形成した。 病変の表面に高い網膜スパイクがあるが、病変内の低〜中程度の内部反射率を有する黒色腫の典型的な診断Aスキャンパターンに注意してください。 強膜および眼窩組織は、病変の右側にスパイクとして見られる。 典型的には、脈絡膜黒色腫は滑らかなドーム形状を有する。 びまん性黒色腫は、比較的平坦な形状および不規則な輪郭を有するが、低〜中程度の内部反射率を維持する。
下の画像を参照してください。
 横スキャンです。 これは、5:00位置の左眼を中心とする病変を通る側方スライスであり、3つの時計時間は、病変の上方(それぞれ上から2:00、3:00、および4:00位置)および下方(6:00、7:00、および8:00位置)の両方で表される。
横スキャンです。 これは、5:00位置の左眼を中心とする病変を通る側方スライスであり、3つの時計時間は、病変の上方(それぞれ上から2:00、3:00、および4:00位置)および下方(6:00、7:00、および8:00位置)の両方で表される。 メラノーマの一部が血液供給を上回ると、腫瘍のその部分が壊死し、内部的に出血するか、網膜下、硝子体、または脈絡膜上の空間に出血することがあ 出血が広範囲である場合、血液は腫瘍のエコー検査検出を妨げる可能性がある。 そのような場合は、フォローアップ検査が不可欠です。 腫瘍が内部的に出血するとき、審査官は腫瘍およびその結果不規則な内部構造内の非常に反射ポケットを見るかもしれません。 大きな黒色腫は著しい内部音の減衰を生じるので、腫瘍の基部にはより低い反射率があり、これは音響空洞化と呼ばれる。
時折、腫瘍の基部に脈絡膜の退避が見られる。 これは、より深い脈絡膜構造に侵入する腫瘍を表すと考えられている。 黒色腫はさらに進行し、強膜壁を通って拡張することができ、強膜外拡張と呼ばれる。 これは通常、使者の運河に沿って発生します。 超音波はおそらく小さい後部のextrascleral延長を検出する唯一の信頼できる方法です。
このような情報は、経営の意思決定と予後にとって重要です。 黒色腫が小線源療法で治療される場合、腫瘍に関連するプラークの術中エコー局在化は、治療の成功を有意に改善した。 最後に、小線源治療、陽子線照射、経瞳孔温熱療法などの眼温存治療を行うことができれば、超音波は、サイズと内部反射率の両方で腫瘍応答を監視する 好ましい応答はますますより高い内部反射率の漸進的に退行する腫瘍である。 明らかに、好ましくない反応は、成長を続ける腫瘍である。
良性メラノサイト腫瘍には、母斑およびメラノサイトーマが含まれる。 黒色腫のように、母斑の色素沈着は、色素沈着なし(アメラノーシス)から濃い茶色の色素沈着(メラノーシス)の範囲であり得る。 メラノサイトーマは、典型的には非常に色素沈着している。 彼らは、あまりにも、ドーム型の構成を持っていますが、メラノーマとは対照的に、非常に反射性であり、内部血管性を持っていません。 残念なことに、小さな黒色腫は低い内部反射率の欠如を示すことがあり、その結果、小さな良性病変と同様の大きさの悪性病変とを区別することは困難
転移性腫瘍は血管性が高いため脈絡膜に転移する可能性があります。 これらの腫瘍は、非常に異なるエコー画像の外観を有する。 臨床的には、これらの腫瘍はクリーミーまたは黄色であり、多葉性である。 エコー学的には、これらの腫瘍は、通常、不規則な塊状輪郭、不規則な内部構造、中〜高の内部反射率、および内部血管の証拠はほとんどない。 滲出性剥離はブドウ膜黒色腫で起こるが、同様の大きさの転移性腫瘍は一般に、より広範な剥離を有する。 これらの腫瘍では、頭蓋外拡張も見られ、したがって、腫瘍の分化には有用ではない。
下の画像を参照してください。
 転移性脈絡膜病変。 病変は、Bスキャンと診断Aスキャンの両方に中-高、不規則な内部反射率で、かなり不規則な境界を持っています。
転移性脈絡膜病変。 病変は、Bスキャンと診断Aスキャンの両方に中-高、不規則な内部反射率で、かなり不規則な境界を持っています。 脈絡膜血管腫は脈絡膜の良性血管腫瘍である。 これらの腫瘍は、限局性の滲出性網膜剥離およびその後の視力喪失を生じさせる可能性がある。 臨床的には、これらの腫瘍はオレンジ色のドーム型腫瘍である。 エコー学的には、脈絡膜血管腫はドーム状であり、高い内部反射率を有する。 Bスキャンでは、上にある漿液性網膜剥離を見ることができます。 Sturge-Weber症候群では、よりびまん性の脈絡膜血管腫が見られる。 これらの患者では、腫瘍はより広範であり、上昇は少ない。
下の画像を参照してください。
 滲出性網膜剥離を伴う脈絡膜血管腫。 従ってこの損害は堅く密集させた血管で構成され、Bスキャンおよび診断Aスキャン両方の高く、規則的な内部反射力を示します。
滲出性網膜剥離を伴う脈絡膜血管腫。 従ってこの損害は堅く密集させた血管で構成され、Bスキャンおよび診断Aスキャン両方の高く、規則的な内部反射力を示します。 石灰化脈絡膜腫瘍は容易に鑑別され、B-scanで検出される。 脈絡膜骨腫は臨床的に黄色の病変として現れ、一般に視神経の近くに位置する。 これらの腫瘍は有意に上昇していない。 超音波では、カルシウムのために非常に高い内部反射率を有する。 それらの輪郭は通常平らで滑らかであるが、時には、これらの腫瘍は外観が塊状である。 マークされたシャドウイングは、音のエネルギーを吸収するカルシウムのために腫瘍の後部に発生します。
下の画像を参照してください。
 脈絡膜骨腫内のカルシウムによる吸音によるシャドウイング。 カルシウムは非常に密であり、音がそれを貫通して次の構造に移動することはできません。
脈絡膜骨腫内のカルシウムによる吸音によるシャドウイング。 カルシウムは非常に密であり、音がそれを貫通して次の構造に移動することはできません。 毛様体
毛様体は高解像度スキャンで最も視覚化されています; しかしながら、浸漬法を使用することができ、または接触法さえも、毛様体のより後方の側面を評価するために使用することができる。 毛様体の剥離は、末梢脈絡膜に拡張することができ、接触Bスキャンで見ることができますが、高解像度スキャンでは最もよく表示されます。 低-中程度の反射裂が下毛様体腔に見られる。
下の画像を参照してください。
 高解像度スキャンで見られる毛様体剥離。 下毛様体腔の大きな裂け目に注意してください。
高解像度スキャンで見られる毛様体剥離。 下毛様体腔の大きな裂け目に注意してください。 毛様体腫瘍は脈絡膜に見られる腫瘍と類似している。 最も一般的な毛様体腫瘍は黒色腫であるが、転移性腫瘍、髄鞘腫、および平滑筋腫を含む、毛様体には様々な他の腫瘍が生じる。
強膜
診断超音波検査は、おそらく強膜の肥厚を評価する最良の方法です。 強膜肥厚は、nanophthalmos(非常に小さな目)、眼のhypotony、phthisis bulbi、および強膜炎の場合に起こります。 強膜炎では、強膜肥厚の程度は軽度から重度まで変化し得、焦点性またはびまん性であり得る。 一般に、強膜に隣接する関連する浮腫が存在する。 これは、ほぞ空間のエコールーセントエリアとして現れます。 視神経に後部および隣接すると、それはTサインを形成する。 他の関連所見には、肥厚した高反射性強膜、網膜剥離、および繊毛膜剥離が含まれる。
下の画像を参照してください。
 テノカプセルに液体を伴う結節性後強膜炎。 右のスキャンは視神経の挿入で肯定的なT印を示します。
テノカプセルに液体を伴う結節性後強膜炎。 右のスキャンは視神経の挿入で肯定的なT印を示します。 近視の患者は、強膜を薄くする焦点領域を有する可能性がある。 これらの領域は、ブドウ腫、またはアウトpouchingを形成することができます。 超音波は、ブドウ腫性変化のための最良の画像診断法である。 外傷では、潜在的な強膜破裂は臨床検査で理解することが困難な場合があります。 超音波は普通実際の破裂を検出できません;但し、複数のechographic糸口は臨床医を助けることができます。 これらの手がかりには、即時上膜腔の出血、肥厚または孤立した脈絡膜、懸念領域の孤立した網膜、硝子体出血、または硝子体が破裂に投獄されることが含
下の画像を参照してください。
 後部ブドウ腫のブドウ膜。 この患者のブドウ膜は非常に薄くなっており、黄斑領域で後方に膨らみ、椎間板に鼻だけが膨らんでいます。
後部ブドウ腫のブドウ膜。 この患者のブドウ膜は非常に薄くなっており、黄斑領域で後方に膨らみ、椎間板に鼻だけが膨らんでいます。 視神経
視神経乳頭カッピングは、通常、臨床検査で見ることができます。 しかし、媒体の不透明度が検査を妨げる場合、輪郭(カッピングの程度を含む)を超音波で検出することができる。 同様に、視神経コロボーマは超音波で容易に画像化される。
下の画像を参照してください。
 カップへの窪みに注意してください。 緑内障性疾患における眼内圧の上昇の結果である視神経乳頭への窪みに注意する。
カップへの窪みに注意してください。 緑内障性疾患における眼内圧の上昇の結果である視神経乳頭への窪みに注意する。 臨床的に見られる場合、乳頭浮腫(視神経乳頭浮腫)と偽乳頭浮腫を区別することは重要であり、前者は頭蓋内圧の上昇と関連しているが、後者は全身的関連性がない可能性があるためである。 視神経乳頭ドルーゼンは、視神経乳頭内に埋没した石灰質結節であり、乳頭浮腫をシミュレートすることができる。 超音波では、これらの結節は非常に反射性であり、視神経頭部または視神経乳頭内に存在する。
下の画像を参照してください。
 視神経頭ドルーゼンに注意してください。 カルシウムの非常に反射echodensityに注意してください。
視神経頭ドルーゼンに注意してください。 カルシウムの非常に反射echodensityに注意してください。 真の乳頭浮腫では、頭蓋内圧(ICP)の上昇が視神経内の硬膜下腔に沿って伝達される。 頭蓋内圧の上昇を引き起こす可能性のある臨床的実体には、偽脳腫瘍および頭蓋内腫瘍が含まれる。 ICPが軽度に上昇すると、視神経はわずかに広がる。 より重篤な症例では、視神経鞘(視神経から鞘を分離する)内にエコー透過円を見ることができる。 これはいわゆる三日月サインです。
下の画像を参照してください。
 視神経周囲のくも膜下液が増加した。 正の三日月記号に注意してください。
視神経周囲のくも膜下液が増加した。 正の三日月記号に注意してください。 シース内に増加した流体の存在が最もよく確認されている30度試験は、一次視線における視神経の幅を測定する動的aスキャン試験であり、患者が一次から30度の視線をシフトした後に再び測定する。 ICPが増加した場合、地球が30度回転するにつれて神経および鞘が引き伸ばされ、くも膜下液が神経の範囲にわたって分布し、その結果、一次凝視時よりも 神経の拡大が視神経鞘の実質浸潤または肥厚によるものである場合、地球が原発から回転するにつれて測定は変化しない。
視神経神経膠腫は、視神経実質に浸潤する腫瘍性プロセスである。 超音波では、これは、低〜中程度の規則的な内部反射率を有する滑らかで紡錘形の塊である。 視神経鞘髄膜腫は、視神経鞘の腫瘍の一例である。 神経膠腫とは対照的に、この腫瘍性プロセスは、典型的には、石灰化の可能な領域を有する中〜高、不規則な内部反射率を有する。
概要
超音波の原理、徹底的な検査技術、および様々な眼内病変の超音波特性の知識を理解することにより、眼のBスキャン超音波は眼科医の診断 このツールがなければ、臨床医は様々な眼疾患を検出または管理することができない場合がある。 但し、あらゆる技術的な技術と同じように、Bスキャン超音波は信任および質イメージ投射両方の高レベルを達成する訓練、時間および経験を要求する。