Kræft behandlinger
hovedtyperne af kræftbehandlinger præsenteres kort på denne side og beskrives detaljeret i deres respektive afsnit.
indholdet af dette afsnit:
- Introduktion til kræftbehandlinger(denne side)
- Grafisk guide til kræftbehandlinger en illustreret oversigt over de vigtigste kræftbehandlinger.
- biologiske terapier disse behandlinger er designet til at hjælpe en patients naturlige forsvar med at bekæmpe kræft.
- knoglemarvstransplantation knoglemarvstransplantation udføres til behandling af blodcellekræft.
- kemoterapi kemoterapi er et udtryk for mange forskellige lægemidler, der anvendes til behandling af kræft.
- kryoterapi (kryoablation) i kryoterapi fryser tumorer, dræber kræftceller.
- hormonbehandlinger væksten af nogle kræftformer er forårsaget af hormoner, signaler, der normalt produceres af kroppen. Disse behandlinger blokerer / forhindrer signaler.
- immunterapi disse behandlinger er designet til at overvinde immunsystemblokeringer skabt af kræftceller.
- strålebehandling stråling beskadiger celler og kan, når de er målrettet mod tumorer, dræbe kræftceller.
- radiofrekvensablation (RFA) energistråler får kræftceller til at varme og dø. Strålerne er ikke de samme som dem, der anvendes i strålebehandling.
- kirurgi mange tumorer kan fjernes kirurgisk.
- målrettede terapier disse behandlinger er designet til at målrette defekter fundet i kræftceller, men ikke i normale celler.
- vacciner til behandling af kræftvacciner bruges til at “vise” kroppens forsvar, hvad der skal angribes, i dette tilfælde kræftceller.
- kræftbehandlingstabeller
- gitteret: kræftbehandlinger interaktivt spil
relateret indhold: processen med lægemiddelopdagelse og udvikling anticancermedicin tager år at nå patienter. Lær, hvor kræftlægemiddelkandidater kommer fra, og hvordan de bliver stoffer.
Introduktion til kræftbehandlinger
kræftbehandling varierer og afhænger af en række faktorer, herunder sygdommens type, placering og omfang og patientens sundhedsstatus. De fleste behandlinger er designet til at dræbe eller dræbe kræftceller direkte eller for at forårsage deres død ved at fratage dem de signaler, der er nødvendige for at overleve. Andre behandlinger virker ved at stimulere kroppens eget forsvar mod kræftceller.
der er tre generelle typer behandlinger mod kræft:
- strålebehandling (administreret af en strålingsonkolog);
- kirurgi (udført af en kirurgisk onkolog)
- systemisk terapi (normalt givet af en medicinsk onkolog)
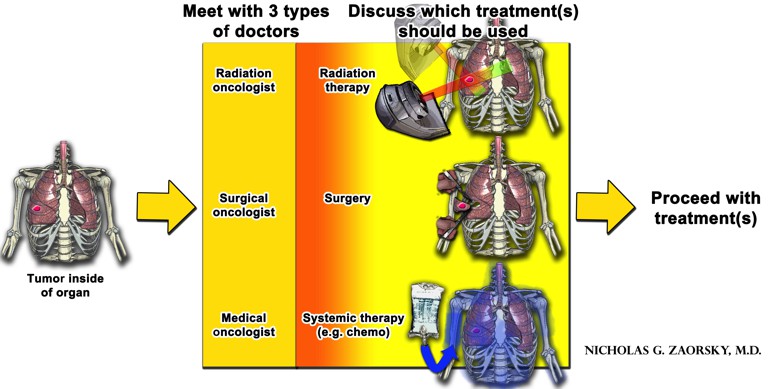
målet med enhver behandling er at dræbe så mange kræftceller som muligt og minimere normale cellers død. Hver type behandling har fordele og ulemper. For de fleste kræftformer skal flere behandlingsmuligheder bruges sammen (enten på samme tid eller den ene efter den anden) for at få de bedste resultater.
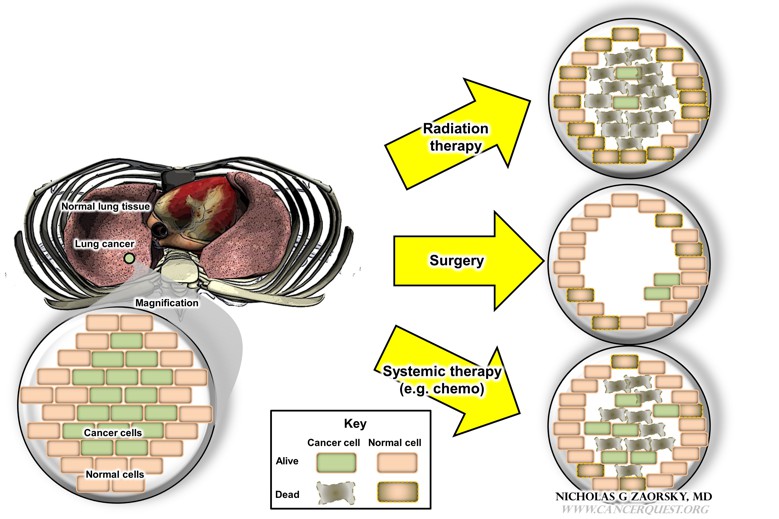
dette tal sammenligner fordele og ulemper ved de tre typer kræftbehandlingsmuligheder. På venstre panel har en patient lungekræft; i stigningen nedenfor er der kræftceller (i grønt) og normale celler fra de omgivende væv (i dette tilfælde lunge). Forstørrelsen trækkes ikke i skala. Virkningerne af hver behandling (stråling, kirurgi, systemisk terapi) er illustreret til højre; bemærk, at der er vigtige forskelle i, hvordan disse behandlinger påvirker kræftcellerne og patienten (beskrevet nedenfor).
strålebehandling
strålebehandling skaber 3D-modeller af tumoren og omgivende normale strukturer. Strålebehandling fokuserer på tumoren og undgår normale væv (svarende til lyset af et fokuseringsforstørrelsesglas).
fordelene ved stråling er:
- død af en stor del af kræftceller i tumoren (stråling alene kan bruges til at helbrede nogle små tumorer)
- død af sygdom, mikroskopiske, meget små grupper af kræftceller, der ikke ville være synlige for det blotte øje (for eksempel på operationstidspunktet)
- evne til at krympe tumorer (som kan bidrage til at lindre massens virkning (skub af en tumor i nærliggende dele af kroppen); eller det kan gøres før operation for at krympe tumorer til en størrelse, der gør dem behandles med kirurgi (resekterbar).
- relativ patientsikkerhed (stråling kan gives uden for kroppen og fokusere på tumoren, er smertefri og kræver generelt ikke anæstesi)
- arbejder for at gøre systemisk terapi mere effektiv (dvs. evnen til at dræbe flere celler sammen end nogen af terapierne kunne gøre alene)
- organbevarelse (f. eks. ikke at fjerne et bryst, strubehoved eller en del af mave-tarmkanalen, hvilket ville have en betydelig negativ indvirkning på patientens livskvalitet)
- stimulering af et immunrespons mod tumoren
ulemperne ved strålebehandling omfatter:
- lunge, hjerte), afhængigt af hvor tæt du er på tumoren
- manglende evne til at ødelægge tumorceller, der ikke er synlige i de scannede billeder, og derfor ikke altid inkluderet i 3D-modellerne, der bruges til at planlægge stråling. Dette kan omfatte kræft i nærliggende lymfeknuder eller kræft, der har spredt sig til fjerne steder (metastatisk sygdom).
- manglende evne til at dræbe alle kræftceller i tumorer. Dette er mere sandsynligt med store tumorer.
- manglende evne til at lindre massens virkning på visse dele af kroppen (f.eks. Dette kan føre til behovet for operation.
- dårlig død af kræftceller i områder, der ikke har en god iltforsyning (for eksempel i et område efter operationen; blodforsyning)
- øget forekomst af sårkomplikationer og dårlig heling (f. eks. hvis kirurgi anvendes efter stråling eller i dele uden god cirkulation)
- ulejligheden ved strålebehandling (f. eks. skal den i nogle tilfælde gives dagligt, 5 dage om ugen, i 1-2 måneder)
kirurgi
i store dele af menneskets historie var kirurgi den første behandlingslinje for mange solide tumorer. Ved operation bliver patienten taget til operationsstuen, bedøvet, og tumoren fjernes. For nogle kræftformer kan hele tumoren ikke fjernes, men en del af den kan fjernes, en proces kaldet cytoreduktion. Godartede vækster kan også fjernes.
fordele ved kirurgi omfatter:
- fjernelse af et stort tumorvolumen kan lindre massens virkning, hvilket kan reducere symptomerne i øjeblikket
- eliminering af kræftceller, der producerer blodfaktor, der stimulerer væksten af kræftceller i andre dele af kroppen
- fjernelse af en tumor i en del af kroppen, der ikke kan behandles med stråling (for eksempel hvis patienten allerede har modtaget stråling der) eller systemisk terapi (for eksempel i hjernen, der er, hvor visse kemoterapi ikke kan nå)
- potentiale at dræbe alle kræftceller i et lille område (patienten kan kun helbredes med kirurgi)
- evne til at observere kræftvæv (patologi).
- vævsprøver kan undersøges for at bestemme de bedste behandlingsmuligheder for den pågældende patient.
- hvis patienten allerede er blevet behandlet, kan prøver bruges til at se, hvordan kræften reagerede på tidligere behandling for at se, om mere af denne behandling skal gives, eller om behandlingen skal ændres.
- bekvemmelighed for patienten (da kirurgi udføres en gang i løbet af en dag, mens patienten sover)
ulemperne ved kirurgi er:
- manglende evne til at dræbe mikroskopisk sygdom omkring tumorens kanter kan efterlade tumorceller i patienten efter operationen.
- patienten skal være i stand til at tolerere kirurgi og anæstesi (dvs. have minimale medicinske problemer, have god lungefunktion og ikke tage visse lægemidler)
- nogle skader på nærliggende normale væv (f. eks. fjernelse af ribben eller normalt lungevæv for at nå en lungetumor)
- komplikationer af kirurgi (f. eks. infektion og andre specifikke tilfælde)
- manglende evne til at fjerne kræft i andre dele (f. eks.: metastatisk sygdom)
- manglende evne til sikkert at fjerne de døde celler på visse dele af kroppen, hvor strålebehandling kan have færre bivirkninger (for eksempel i visse typer hjernetumorer)
- fjernelse af et organ, der kan påvirke patientens livskvalitet (for eksempel bryst, strubehoved, tarm)
- kirurgens manglende evne til at skelne kræftceller fra normale celler til det blotte øje (især efter kemoterapi eller stråling på stedet)
systemisk terapi
systemisk terapi inkluderer medicin, der påvirker hele kroppen (f. eks: hormoner, kemoterapi, målrettet terapi, antistoffer, vacciner, immunresponsmodifikatorer, komplementære og alternative lægemidler, immunmodulatorer)
fordelene ved systemisk terapi inkluderer:
- evne til at dræbe mange kræftceller i hele kroppen (inklusive kræftcellerne i hovedtumoren og andre tumorer i kroppen)
- synergi med strålebehandling (f. eks.: evnen til at dræbe flere kræftceller sammen end nogen anden terapi)
- evne til at dræbe sygdom-mikroskopisk i periferien af hovedtumoren, som ikke kunne påvises med et øjeblik af en kirurg (hvilket mindsker chancen for, at der er en positiv margen på operationstidspunktet)
- tilpasning af den systemiske behandling for hver patient (f.eks.: hormonbehandlinger til specifikke kræftformer i brystet; målrettede terapier til lungekræft), “rygrad” i en personlig medicin.
- bevarelse af et organ (f.eks. manglende fjernelse af brystet, strubehovedet eller en del af mave-tarmkanalen, hvilket kan have betydelige negative virkninger på patientens livskvalitet).
ulemperne ved systemisk terapi er:
- manglende evne til at ødelægge selve tumoren (i de fleste tilfælde bør systemisk terapi anvendes med enten kirurgi eller strålebehandling)
- manglende evne til at lede den systemiske terapi, hvis en patient tager visse lægemidler (f. eks.: antikoagulantia) eller omkring operationstidspunktet eller har visse medicinske tilstande (f.eks. nyresvigt, leversvigt, hjertesygdom).
- systemiske toksiciteter (som er behandlingsafhængige; da terapier går gennem hele kroppen, kan de påvirke alle sunde strukturer)
- manglende evne til at trænge ind i vævet, hvor tumoren er placeret (f. eks.: gå til en ekstremitet, hvor der er dårlig cirkulation)
- døden svarer ikke til kræftceller i tumorerne (som har hundreder af strandkugler, hvis halvdelen af dem går tilfældigt aparenciendo, vides det ikke, hvor er resten af dem, eller i dette tilfælde ved, hvor de er placeret i kræftcellerne)
- ulemper relateret (f.eks. skal nogle former for kemoterapi anvendes dagligt, 5 dage om ugen, i løbet af uger; eller indtages oralt i årevis.
Lær hvordan kræftmedicin opdages og udvikles.
for at finde oplysninger om et specifikt kræftlægemiddel eller-behandling kan du søge på siden ved hjælp af søgeværktøjet øverst på siden og gå direkte til de sider, der er mest relevante for behandlingen af interesse.
FDA (Food and Drug Administration) er ansvarlig for godkendelse af lægemidler, som onkologer kan bruge til behandling af kræft og evaluerer også lægemidler eller andre produkter, der kan reducere risikoen for kræft.
besøg FDA-siden for en liste over lægemidler, der for nylig er godkendt. Lægemiddelgodkendelser er angivet efter dato, og du kan se flere oplysninger om ethvert godkendt emne.
Lær mere om FDA ‘ s Office of Oncology Products .
hvis du finder dette materiale nyttigt, kan du overveje at linke til vores hjemmeside.