perifeer vasculair onderzoek-OVSE-gids
perifeer vasculair onderzoek komt vaak voor in OSCE ‘ s. Van u wordt verwacht dat u de relevante klinische symptomen van perifere vasculaire aandoeningen (PVD) oppikt met behulp van uw onderzoeksvaardigheden. Deze perifere vasculaire onderzoek OVSE gids biedt een duidelijke stap-voor-stap benadering van het onderzoeken van het perifere vasculaire systeem, met een opgenomen video demonstratie.
Inleiding
was uw handen en don PPE indien van toepassing.
stel uzelf voor aan de patiënt, inclusief uw naam en rol.
bevestig de naam en geboortedatum van de patiënt.
leg kort uit wat het onderzoek inhoudt in patiëntvriendelijke taal.
toestemming verkrijgen om het onderzoek voort te zetten.
de ledematen en buik van de patiënt voldoende blootstellen Voor het onderzoek (een deken aanbieden zodat blootstelling alleen mogelijk is wanneer dat nodig is).
plaats de patiënt op het bed, met het hoofd van het bed op 45°.
vraag de patiënt of hij pijn heeft voordat u verder gaat met het klinisch onderzoek.
algemene inspectie
klinische symptomen
inspecteer de patiënt vanaf het einde van het bed terwijl hij rust, op zoek naar klinische symptomen die wijzen op onderliggende pathologie:
- ontbrekende ledematen/vingers: kan te wijten zijn aan amputatie secundair aan kritische ischemie.
- littekens: kunnen wijzen op eerdere chirurgische ingrepen (bijv. bypass-operatie) of genezen ulcera.
voorwerpen en apparatuur
zoek naar voorwerpen of apparatuur op of rond de patiënt die nuttig inzicht kunnen geven in hun medische geschiedenis en huidige klinische status:
- medische apparatuur: let op eventuele verbanden en ledematen prothese.
- mobiliteitshulpmiddelen: items zoals rolstoelen en loophulpmiddelen geven een indicatie van de huidige mobiliteitsstatus van de patiënt.
- vitale functies: grafieken waarop de vitale functies worden geregistreerd, geven een indicatie van de huidige klinische toestand van de patiënt en hoe hun fysiologische parameters in de loop van de tijd zijn veranderd.
- voorschriften: het voorschrijven van grafieken of persoonlijke voorschriften kan nuttige informatie geven over de recente geneesmiddelen van de patiënt.
-
 Algemene inspectie
Algemene inspectie
Bovenste ledematen
Inspectie
Inspecteren en vergelijk de bovenste ledematen:
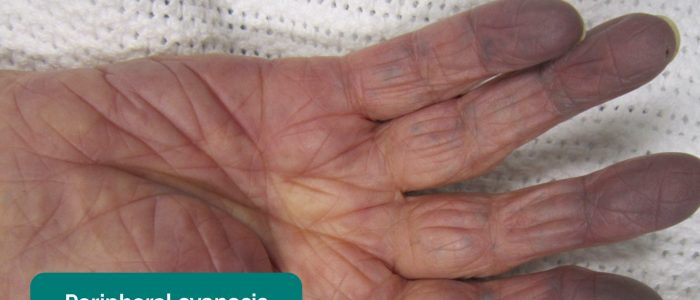
- Perifere cyanose: blauwachtige verkleuring van de huid die gepaard gaan met lage SpO2 in de aangetaste weefsels (bijv. aanwezig kan zijn in de periferie in PVD gevolg van een slechte doorbloeding).
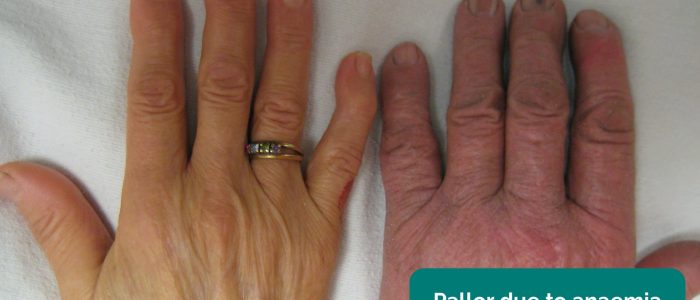
- perifere bleekheid: een bleke huidskleur die kan wijzen op een slechte perfusie (bijv. PVD).
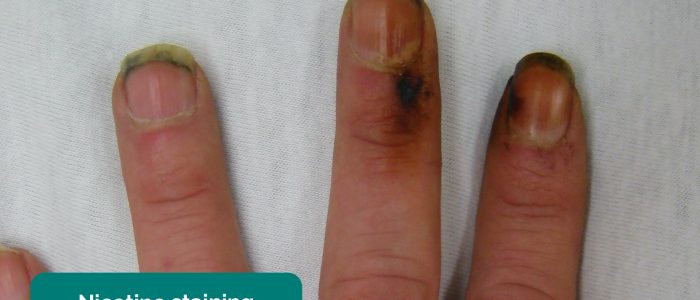
- teerkleuring: veroorzaakt door roken, een significante risicofactor voor hart-en vaatziekten (bijv. PVD, coronaire hartziekte, hypertensie).
- Xanthomata: verhoogde gele cholesterolrijke afzettingen die vaak worden waargenomen op de palm, de pezen van de pols en de elleboog. Xanthomata worden geassocieerd met hyperlipidemie (typisch familiaire hypercholesterolemie), een andere belangrijke risicofactor voor hart-en vaatziekten.
- gangreen: weefselnecrose secundair aan onvoldoende perfusie. Typische verschijningen zijn een verandering in huidskleur (bijv. rood, zwart) en afbraak van het bijbehorende Weefsel.
-
 controleer de bovenste ledematen
controleer de bovenste ledematen
de Temperatuur en de capillaire refill time (CRT)
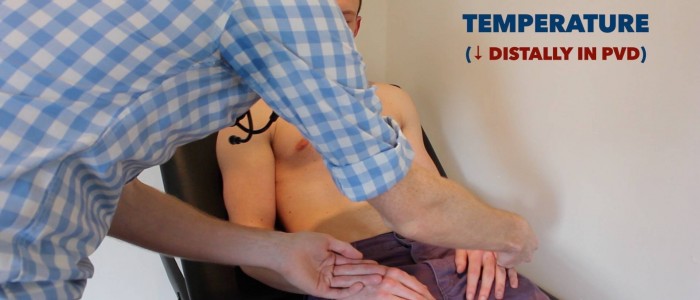
temperatuur
plaats het dorsale aspect van uw hand op de bovenste ledematen van de patiënt om de temperatuur te bepalen:
- bij gezonde personen moeten de bovenste ledematen symmetrisch warm zijn, wat wijst op een adequate perfusie.
- een koel en bleek ledemaat wijst op een slechte arteriële perfusie.
capillaire navultijd (CRT)
het meten van de capillaire navultijd (CRT) in de handen is een nuttige manier om de perifere perfusie te bepalen:
- breng vijf seconden druk uit op de distale falanx van een van de vingers van een patiënt en laat het daarna los.
- bij gezonde personen moet de aanvankelijke bleekheid van het gebied dat u gecomprimeerd hebt binnen twee seconden terugkeren naar zijn normale kleur.
- een CRT van meer dan twee seconden wijst op een slechte perifere perfusie.Controleer voordat de CRT wordt beoordeeld of de patiënt momenteel geen pijn in de vingers heeft.
-
 Beoordelen en te vergelijken aan de bovenste ledematen temperatuur
Beoordelen en te vergelijken aan de bovenste ledematen temperatuur
Pulsen
Radiale pols
Palperen van de patiënt radiale pols, gelegen aan de radiale zijde van de pols, met de tips van je wijs-en middelvinger uitgelijnd in de lengte in de loop van de slagader.Als u eenmaal de radiale pols hebt gevonden, bepaal dan de snelheid en het ritme, waarbij u gedurende ten minste 5 cardiale cycli palpeert.
Radio-radiale vertraging
Radio-radiale vertraging beschrijft een verlies van synchroniciteit tussen de radiale puls op elke arm.
om na te gaan of radio-radiale vertraging optreedt:
- palpeer beide radiale pulsen tegelijkertijd.
- bij gezonde personen moeten de peulvruchten tegelijkertijd voorkomen.
- als de radiale pulsen niet gesynchroniseerd zijn, zou dit worden omschreven als radiale vertraging.
oorzaken van Radio-radiale vertraging zijn::
- stenose van de subclaviaanse arterie (bijv. compressie door een cervicale rib)
- Aortadissectie
brachiale pols
palpeer de brachiale pols in elke arm, met beoordeling van volume en karakter:
- Ondersteun de rechter onderarm van de patiënt met uw linkerhand.
- plaats de patiënt zo dat de bovenarm wordt ontvoerd, de elleboog gedeeltelijk wordt gebogen en de onderarm uitwendig wordt gedraaid.
- met uw rechterhand, palp de mediale pees van de biceps brachii en lateraal van de mediale epicondyle van het opperarmbeen.
- diepere palpatie is vereist (in vergelijking met radiale pulspalpatie) vanwege de locatie van de armslagader.
-
 Palperen de radiale pols
Palperen de radiale pols
bloeddruk (BP)
Meet de bloeddruk van de patiënt in de beide armen (zie onze bloeddruk gids voor meer details).
- brede polsdruk (meer dan 100 mmHg verschil tussen systolische en diastolische bloeddruk) kan geassocieerd worden met regurgitatie van de aorta en Aortadissectie.
- een verschil in bloeddruk van meer dan 20 mmHg tussen de armen is abnormaal en wordt geassocieerd met Aortadissectie.
in een PvE OVSE-station is het onwaarschijnlijk dat u vanwege tijdgebrek een grondige bloeddrukbeoordeling zult uitvoeren, maar u dient aan te tonen dat u zich bewust bent van wat dit inhoudt.
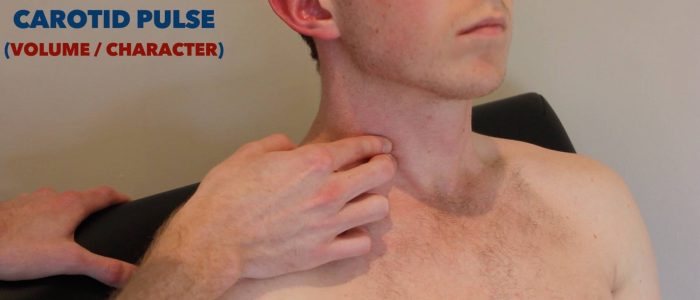
Carotispuls
de carotispuls kan zich bevinden tussen het strottenhoofd en de voorste rand van de sternocleidomastoideus.
Ausculteer de halsslagader
voordat u de halsslagader palpeert, moet u het bloedvat ausculteren om de aanwezigheid van een bruit uit te sluiten. De aanwezigheid van een bruit suggereert onderliggende carotis stenose, waardoor palpatie van het vat mogelijk gevaarlijk vanwege het risico van het losraken van een carotis plaque en het veroorzaken van een ischemische beroerte.
plaats het diafragma van uw Stethoscoop tussen het strottenhoofd en de voorste rand van de sternocleidomastoideus over de halsslagader en vraag de patiënt diep adem te halen en houd het dan vast terwijl u luistert.
wees u ervan bewust dat op dit punt van het onderzoek de aanwezigheid van een ‘carotide bruit’ in feite een stralend hartgeruis kan zijn (bv. aortastenose).
palpeer de carotispuls
indien er geen brokjes zijn gevonden, ga dan verder met palpatie van de carotipuls:
1. Zorg ervoor dat de patiënt veilig op het bed wordt geplaatst, omdat er een risico bestaat op het induceren van reflexbradycardie bij het palperen van de halsslagader (mogelijk veroorzaakt dit een syncopale episode).
2. Plaats uw vingers voorzichtig tussen het strottenhoofd en de voorste rand van de sternocleidomastoideus om de halsslagader te lokaliseren.
3. Beoordeel het karakter (bijvoorbeeld langzaam stijgende, thready) en het volume van de puls.
-
 Auscultate de halsslagaders
Auscultate de halsslagaders
Buik
> ervoor Zorgen dat er voldoende belichting voor abdominaal onderzoek: als de patiënt draagt een korte broek, de tailleband worden geplaatst, worden op het niveau van de schaamstreek bekken.
inspectie
inspectie van de buik op zoek naar duidelijke pulsaties. De abdominale aorta kan worden gevestigd in de middellijn van het epigastrium.
palpatie
palpeer de aorta
1. Met behulp van beide handen uit te voeren diepe palpatie net superieur aan de navel in de middellijn.
2. Let op de beweging van je vingers:
- bij gezonde individuen, je handen moeten beginnen om boven te bewegen met elke pulsatie van de aorta.
- als uw handen naar buiten bewegen, wijst dit op de aanwezigheid van een expansiele massa (bijv. abdominaal aorta-aneurysma).
dit is een ruwe klinische test en verder onderzoek zou nodig zijn voordat een diagnose van een abdominaal aorta-aneurysma werd gesteld.
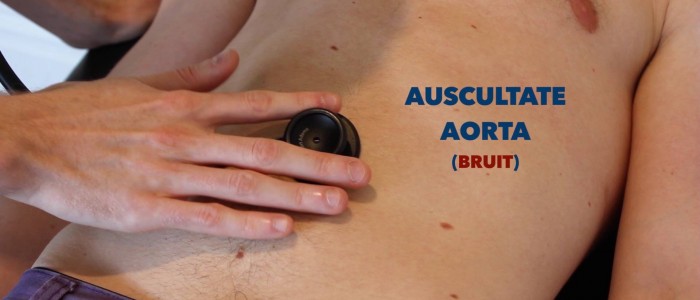
auscultatie
auscultatie van de aorta en de nierslagaders
auscultatie van de aorta en de nierslagaders om vasculaire bruten te identificeren die wijzen op turbulente bloedstroom:
- aorta bruuits: auscultate 1-2 cm superieur aan de navel, een bruit hier kan worden geassocieerd met een abdominale aorta aneurysma.
- : auscultate 1-2 cm superieur aan de navel en iets lateraal aan de middellijn aan elke kant. Een bruit op deze locatie kan worden geassocieerd met nierarteriestenose.
-
 Palperen van de abdominale aorta
Palperen van de abdominale aorta
Onderste ledematen
Inspectie
Inspecteren en vergelijk de onderste ledematen:
- Perifere cyanose: blauwachtige verkleuring van de huid geassocieerd met lage SpO2 in de aangetaste weefsels (kan bijvoorbeeld aanwezig zijn in de periferie van PVD als gevolg van slechte perfusie).
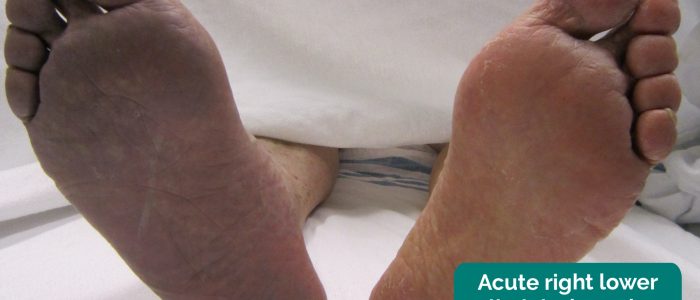
- perifere bleekheid: een bleke huidskleur die kan wijzen op een slechte perfusie.Ischemische wondklachten :een donkerrode verkleuring van het been die zich meestal ontwikkelt wanneer het ledemaat afhankelijk is. Ischemische wrijving treedt op als gevolg van het verlies van capillaire tonus geassocieerd met PVD.
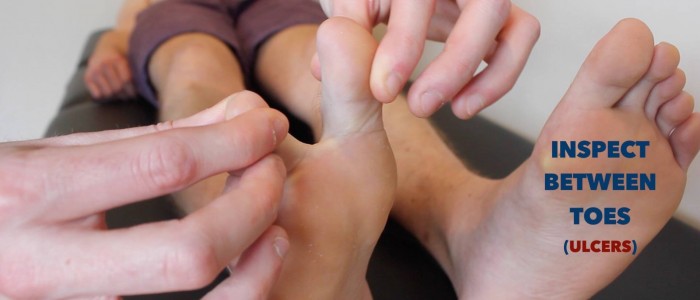
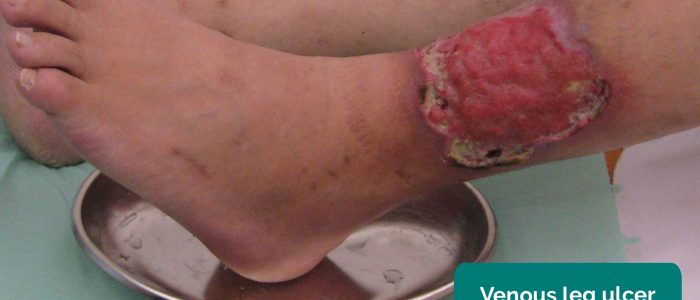
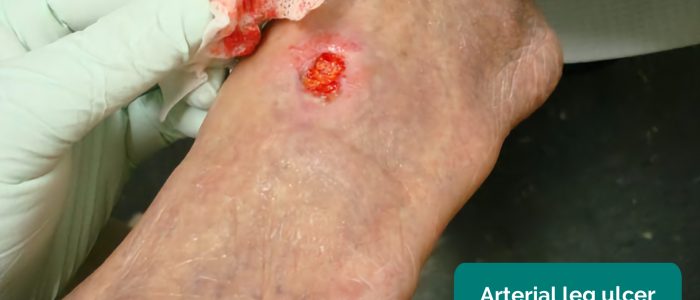
- veneuze ulcera: meestal grote en ondiepe ulcera met onregelmatige randen die slechts licht pijnlijk zijn. Deze zweren ontwikkelen zich meestal over het mediale aspect van de enkel.Arteriële ulcera :meestal kleine, goed gedefinieerde, diepe ulcera die zeer pijnlijk zijn. Deze zweren ontwikkelen zich meestal in de meest perifere gebieden van een ledemaat (bijvoorbeeld de uiteinden van de vingers).
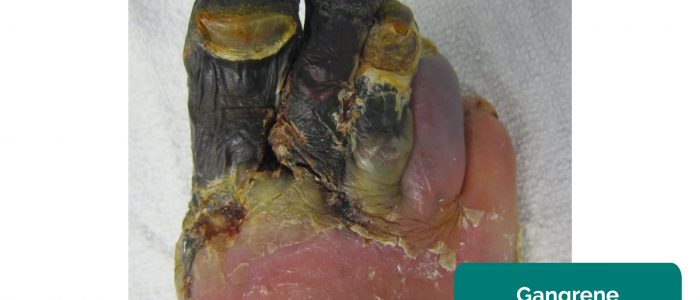
- gangreen: weefselnecrose secundair aan inadequate perfusie. Typische verschijningen zijn een verandering in huidskleur (bijv. rood, zwart) en afbraak van het bijbehorende Weefsel.
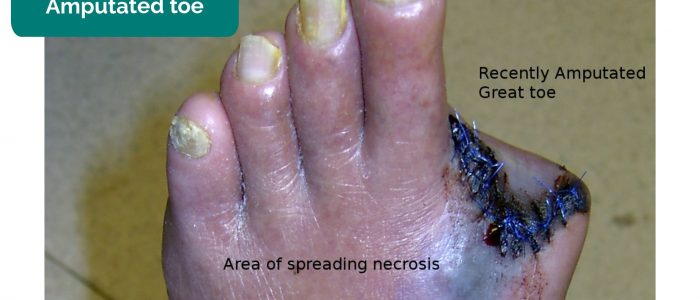
- ontbrekende ledematen, tenen, vingers: als gevolg van amputatie secundair aan kritische ischemie.
- littekens: kan wijzen op eerdere chirurgische ingrepen (bijvoorbeeld bypass chirurgie) of genezen zweren.
- haaruitval: geassocieerd met PVD als gevolg van chronische stoornis van de weefselperfusie.
- spierafbraak: geassocieerd met chronische perifere vasculaire aandoeningen.
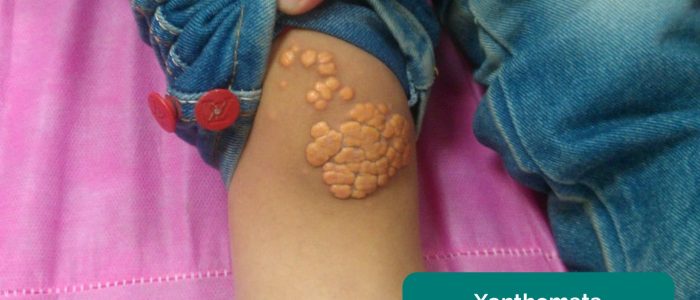
- Xanthomata: verhoogde gele cholesterolrijke afzettingen die aanwezig kunnen zijn over de knie of enkel. Xanthomata worden geassocieerd met hyperlipidemie (typisch familiaire hypercholesterolemie), een andere belangrijke risicofactor voor hart-en vaatziekten.
- verlamming: kritieke ledemaat ischemie kan zwakte en verlamming van een ledemaat veroorzaken. Om een snelle grove motorische beoordeling uit te voeren, vraag de patiënt om hun tenen te wiebelen.
-
 controleer de benen
controleer de benen
de Temperatuur en de capillaire refill time (CRT)
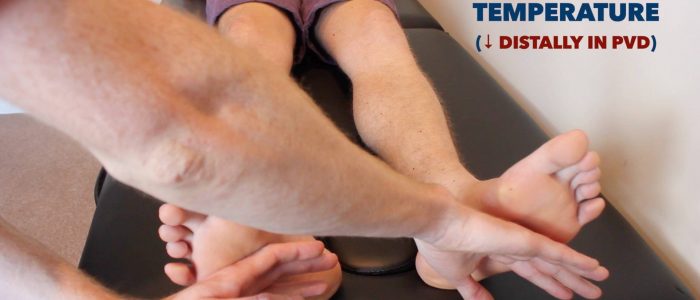
Temperatuur
Plaats het dorsaal aspect van uw hand op de patiënt onderste ledematen om te beoordelen en vergelijk temperatuur:
- bij gezonde personen moeten de onderste ledematen symmetrisch warm zijn, wat wijst op een adequate perfusie.
- een koel en bleek ledemaat wijst op een slechte arteriële perfusie.
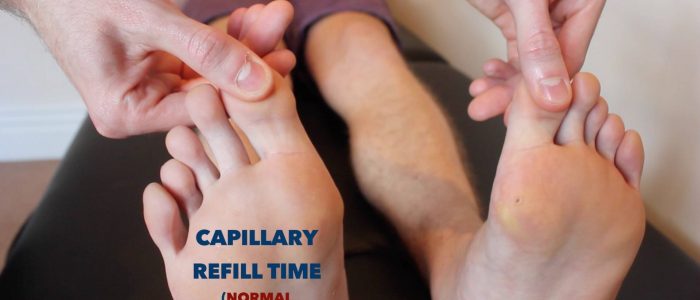
capillaire navultijd (CRT)
het meten van de capillaire navultijd (CRT) in de onderste ledematen is een nuttig screeningsinstrument om de perifere perfusie snel te beoordelen:
- breng vijf seconden druk uit op de distale falanx van een van de tenen van een patiënt en laat dan los.
- bij gezonde personen moet de aanvankelijke bleekheid van het gebied dat u gecomprimeerd hebt binnen twee seconden terugkeren naar zijn normale kleur.
- een CRT van meer dan twee seconden wijst op een slechte perifere perfusie.Controleer voordat de CRT wordt beoordeeld of de patiënt momenteel geen pijn in zijn tenen heeft.
-
 Beoordelen en te vergelijken op de onderste ledematen temperatuur
Beoordelen en te vergelijken op de onderste ledematen temperatuur
Pulsen
Bij de beoordeling van de pulsen van de onderste ledematen werk proximaal naar distaal – hiermee kunt u te beoordelen en te vergelijken arteriële instroom in elk been. Als pulsen niet voelbaar zijn, kan een doppler worden gebruikt om de bloedstroom door een vat te beoordelen.
femurpuls
palpeer de femurpuls:
- de femorale puls kan worden gepalpeerd op het midden-inguinale punt, dat zich halverwege tussen de voorste superieure iliacale wervelkolom en de schaambeensymfyse bevindt.
- Controleer of de pols aanwezig is en bepaal het pulsvolume.
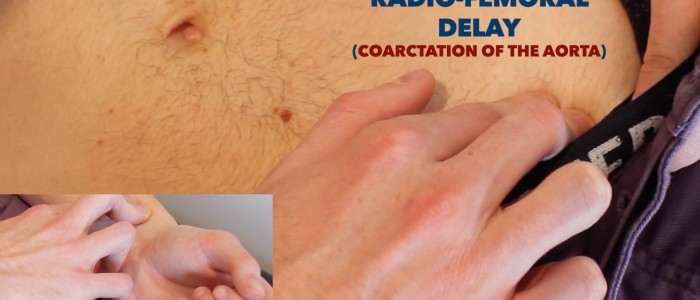
beoordelen van Radio-femorale vertraging:
- palpeer de femorale pols en de radiale pols tegelijkertijd.
- bij gezonde personen moeten de peulvruchten tegelijkertijd voorkomen.
- als de pulsen niet gesynchroniseerd zijn, duidt dit op Radio-femorale vertraging.
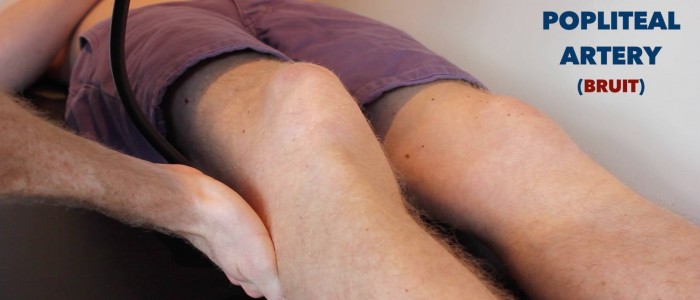
Auscultaat over de femorale puls naar scherm voor bruuits:
- de bruten in dit gebied suggereren ofwel femorale of iliacale stenose.
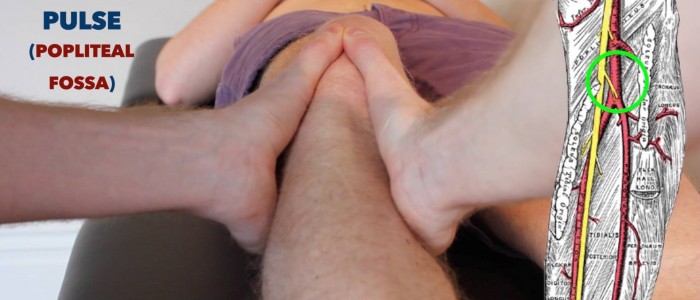
popliteale pols
palpeer de popliteale pols:
- de popliteale puls kan worden gepalpeerd in het inferieure gebied van de popliteale fossa.
- vraag de patiënt die gevoelig is om zijn benen te ontspannen en plaats uw duimen op de tibiale tuberositeit.
- buig passief de knie van de patiënt tot 30º terwijl u uw vingers in de popliteale fossa krult. Dit moet u in staat stellen om de pols te voelen, als u de popliteale slagader tegen het scheenbeen comprimeert.
- deze puls is vaak moeilijk te palperen, dus doe niet alsof je het kunt voelen als je het niet kunt. de popliteale slagader is een van de diepste structuren in de fossa, dus de onderzoeker zal begrijpen als je niet in staat bent om de slagader te lokaliseren.
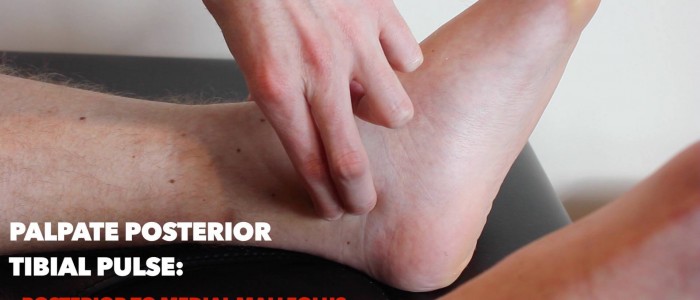
posterieure tibiale pols
palpeer de posterieure tibiale pols:
- de posterieure tibiale puls kan posterieure aan de mediale malleolus van de tibia worden gevestigd.
- palpeer de pols om de aanwezigheid ervan te bevestigen en vergelijk de pulssterkte tussen de voeten.
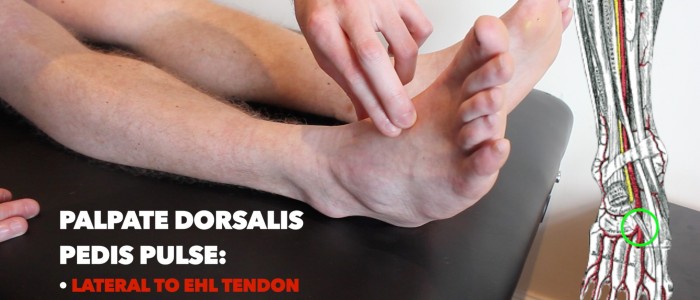
Dorsalis pedis puls
palpeer de dorsalis pedis puls:
- de dorsalis pedis puls kan zich bevinden over het dorsum van de voet, lateraal aan de extensor hallucinis longus pees, over de tweede en derde spijkervormige botten.
- palpeer de pols om de aanwezigheid ervan te bevestigen en vergelijk de pulssterkte tussen de voeten.
-
 Palperen van de femorale pols
Palperen van de femorale pols
gevoel
langzaam progressieve perifere neuropathie komt vaak voor bij patiënten met een significante perifere vasculaire aandoening. Dit resulteert in een handschoen en opslag verdeling van zintuiglijk verlies. Acute kritieke ledemaat ischemie veroorzaakt een snelle parathesie in de aangetaste ledemaat.
bruto perifeer gevoel beoordeling
voer een bruto beoordeling van perifeer gevoel uit:
1. Vraag de patiënt om zijn ogen te sluiten terwijl je zijn borstbeen aanraakt met een sliertje watten om een voorbeeld te geven van een lichte aanraking.
2. Vraag de patiënt om “ja” te zeggen als ze de sensatie voelen.
3. Met behulp van de wisp van watten, beginnen met het beoordelen van de lichte aanraking sensatie verplaatsen distale naar proximale, het vergelijken van elke kant als je gaat door de patiënt te vragen of het voelt hetzelfde:
- als de sensatie distaal intact is, is geen verdere beoordeling vereist.
- indien er sprake is van een sensorisch tekort, blijf dan proximaal bewegen totdat de patiënt de watten kan voelen en het niveau kan noteren waarop dit gebeurt.
-
 beoordeel het gevoel van lichte aanraking distaal
beoordeel het gevoel van lichte aanraking distaal
Buerger ’s test
Buerger’ s test wordt gebruikt om de toereikendheid van de arteriële toevoer naar het been te beoordelen.
om de test van Buerger uit te voeren:
1. Met de patiënt in liggende positie, ga aan de onderkant van het bed en til beide voeten van de patiënt tot 45º gedurende 1-2 minuten.
2. Let op de kleur van de ledematen:
- de ontwikkeling van bleekheid geeft aan dat perifere arteriële druk niet in staat is om de effecten van de zwaartekracht te overwinnen, wat resulteert in verlies van ledemaatperfusie. Als een ledemaat bleek wordt, noteer dan onder welke hoek dit gebeurt (bijvoorbeeld 25º), dit staat bekend als de hoek van Buerger.
- bij een gezond individu moet het hele been roze blijven, zelfs onder een hoek van 90º.
- een Buergerhoek van minder dan 20º duidt op ernstige ischemie van de ledematen.
3. Zet de patiënt rechtop en vraag hen om hun benen over de zijkant van het bed te hangen:
- zwaartekracht moet nu helpen reperfusie van het been, wat resulteert in de terugkeer van kleur naar de ledematen van de patiënt.
- het been zal aanvankelijk een blauwachtige kleur krijgen door de passage van gedeoxygeneerd bloed door het ischemische Weefsel. Dan zal het been rood worden als gevolg van reactieve hyperemie secundair aan post-hypoxische arteriolaire dilatatie (gedreven door anaërobe metabole afvalproducten).
om het onderzoek te voltooien…
leg de patiënt uit dat het onderzoek nu is beëindigd.
bedank de patiënt voor hun tijd.
gooi de PPE op de juiste wijze weg en was uw handen.
vat uw bevindingen samen.
Example summary
” Vandaag heb ik de heer Smith, een 64-jarige man, onderzocht. Bij algemene inspectie leek de patiënt comfortabel in rust en waren er geen voorwerpen of medische apparatuur rond het bed van belang.”
” de bovenste ledematen hadden geen stigmata van perifere vasculaire aandoeningen en waren symmetrisch warm, met een normale capillaire navultijd.”
” de puls was regelmatig en er was geen radio-radiale vertraging. Bij auscultatie van de halsslagaders was er geen bewijs van halsslagaders en bij palpatie had de halsslagaderpuls een normaal volume en karakter.”
” abdominaal onderzoek was niet opvallend.”
” de onderste ledematen hadden geen stigmata van perifere vasculaire aandoeningen en waren symmetrisch warm, met een normale capillaire navultijd. Pulsen waren normaal in beide onderste ledematen en er werden geen ernstige neurologische afwijkingen waargenomen.”
“Buerger’ s test was negatief.”
” samengevat komen deze bevindingen overeen met een normaal perifeer vasculair onderzoek.”
” voor de volledigheid wil ik de volgende verdere beoordelingen en onderzoeken uitvoeren.”
verdere beoordelingen en onderzoeken
suggereren verdere beoordelingen en onderzoeken aan de examinator:
- meting van de bloeddruk: om significante discrepanties tussen de twee armen te identificeren die wijzen op Aortadissectie.Cardiovasculair onderzoek: om de beoordeling van het vasculaire systeem te voltooien.
- meting van de enkel-brachiale drukindex (Abpi): om de perfusie van de onderste ledematen verder te beoordelen.
- neurologisch onderzoek van de bovenste en onderste ledematen: als tijdens het perifeer vasculair onderzoek Grove neurologische tekorten werden waargenomen.
beoordelaars
Mr Craig Nesbitt (MD, FRCS, MBChB Hons)
Vascular and endovasculaire Consultant
Mr Sandip Nandhra
Vascular Surgery Registrar
Toon referenties
- James Heilman, MD. Aangepast door Geeky Medics. Perifere bleekheid. Vergunning: CC BY-SA.
- James Heilman, MD. Aangepast door Geeky Medics. Cyanose. Vergunning: CC BY-SA.
- James Heilman, MD. Aangepast door Geeky Medics. Teerkleuring. Vergunning: CC BY-SA.
- James Heilman, MD. Aangepast door Geeky Medics. Acute ledemaat ischemie. Vergunning: CC BY-SA.Milorad Dimić M. D. aangepast door Geeky Medics. Veneuze maagzweer. Rijbewijs: CC BY 3.0.
- Jonathan Moore. Aangepast door Geeky Medics. Arteriële maagzweer. Rijbewijs: CC BY 3.0.
- James Heilman, MD. Aangepast door Geeky Medics. Koudvuur. Vergunning: CC BY-SA.
- Drgnu23. Aangepast door Geeky Medics. Geamputeerde teen. Vergunning: CC BY-SA.
- Min.neel. Xanthoma. Aangepast door Geeky Medics. Vergunning: CC BY-SA.