Podejścia do Echokardiograficznej oceny masy lewej komory: co dodaje echokardiografia?
wprowadzenie
masa lewej komory (LVM) jest dobrze ugruntowanym środkiem, który może niezależnie przewidywać niepożądane zdarzenia sercowo-naczyniowe i przedwczesną śmierć.1-3 badania populacyjne wykazały, że zwiększona LVM i przerost lewej komory (LVH) oceniana za pomocą dwuwymiarowych (2D) pomiarów echokardiograficznych w trybie m dostarczają informacji prognostycznych poza tradycyjnymi czynnikami ryzyka chorób układu krążenia (CVD).4-6 w pionierskim badaniu Framingham Heart Study, po dostosowaniu do wieku i tradycyjnych czynników ryzyka, względne ryzyko choroby wieńcowej przyrostu 50 g/m w LVM wynosiło 1,67 u mężczyzn i 1,60 u kobiet.4 podobnie, w starszej kohorcie badania nad zdrowiem układu sercowo-naczyniowego, współczynnik ryzyka skorygowany o wielokrotne ryzyko dla najwyższego kwartylu specyficznego dla płci LVM wynosił 3,36 w porównaniu do najniższego kwartylu.Ponadto niski tradycyjny profil ryzyka chorób sercowo-naczyniowych u młodych dorosłych wiąże się z niższą LVM, a co za tym idzie, mniejszą zachorowalnością i śmiertelnością z przyczyn sercowo-naczyniowych.Dlatego LVM został reklamowany jako odpowiedni środek do rozwarstwienia ryzyka chorób sercowo-naczyniowych i marker choroby subklinicznej.Ponadto regresja LVH u pacjentów z nadciśnieniem tętniczym leczonych lekami przeciwnadciśnieniowymi lub po wymianie zastawki aortalnej u pacjentów z ciężkim zwężeniem zastawki aortalnej była związana z poprawą wyników CVD.9,10
kluczowe czynniki wpływające na LVM
LVM jest silnie zależny od wielkości ciała. Jednak nawet po dostosowaniu do zmiennych antropometrycznych samce mają większe LVM niż samice.11 podobnie, sportowcy mają zwiększone LVM w porównaniu do nieatletów, 12 i czarni mężczyźni i kobiety mają większe LVM niż ich biali lub Azjatyccy odpowiednicy.11,13 podobnie otyłość wiąże się ze zwiększeniem LVM. Wyżej wymienione wielkości ciała, etniczne i związane z wysiłkiem są związane ze zwiększonym LVM, a także proporcjonalnym wzrostem objętości lewej komory (LV), która początkowo utrzymuje normalny stres ściany LV.12 W związku z tym względna grubość ścianki LV (RWT), zdefiniowana jako stosunek dwukrotności grubości ścianki przedniej LV do średnicy wewnętrznej LV mierzonej w rozkurczu końcowym, pozostaje początkowo niezmieniona. Inne czynniki, które należy wziąć pod uwagę, to wiek i ciśnienie krwi.
metody indeksacji wielkości ciała dla LVM
wartości normalne dla LVM pochodzą z badań populacji ogólnej bez nadciśnienia lub otyłości.Dla mężczyzn i kobiet zastosowano 12,14 osobnych wartości odcięcia dla skorygowanego rozmiaru ciała LVM.12,15 aby umożliwić porównanie LVM wśród osób o różnych rozmiarach ciała, zaproponowano różne podejścia allometryczne w celu normalizacji LVM.14 istnieją jednak kontrowersje co do najlepszej metody indeksowania LVM.
body surface area (BSA) była pierwszą zmienną antropometryczną używaną do indeksowania LVM i wykazała silniejszą korelację statystyczną niż wysokość z lvm16 i lepszą identyfikację LVH związanego z nadciśnieniem.17 jednak indeksowanie przez BSA zostało zauważone w celu zminimalizowania wpływu otyłości na LVM, a zatem nie docenia częstości występowania LVH związanych z otyłością.18 w związku z tym wysokość była również używana do indeksowania (sama wysokość lub wysokość podniesiona do potęgi allometrycznej 1,7 lub 2,7).15,18-20 indeksacja LVM do wzrostu podniesionego do wykładnika allometrycznego 2,7 (LVM / height2 .7), w porównaniu do BSA lub samego wzrostu, wykazała lepszą wartość predykcyjną dla wyników CVD, lepsze wykrywanie LVH związanych z otyłością i mniejszą zmienność LVM wśród normalnych osób.19,21 Chirinos et al. wykazano, że indeksacja do LVM/height1.7 była najlepszą metodą w porównaniu do BSA i height2.7, aby zidentyfikować LVH związane z otyłością i był bardziej konsekwentnie związany z wynikami CVD i śmiertelnością z każdej przyczyny.15 w populacji o niskiej częstości występowania otyłości nie stwierdzono istotnej różnicy w ryzyku przypisywanym LVH niezależnie od metody indeksacji.20 BSA został powszechnie przyjęty przez American Society of Echocardiography (ASE) i European Association of Cardiovascular Imaging jako preferowana metoda indeksowania LVM.
echokardiografia metoda pomiarów LVM i porównanie z sercowo-naczyniowym rezonansem magnetycznym (CMR)
biorąc pod uwagę kliniczne znaczenie LVM, konieczne jest posiadanie wiarygodnej metody jego oszacowania. Echokardiografia oferuje niezawodną, nieinwazyjną, szybko dostępną i stosunkowo niedrogą metodę szacowania LVM. Niezależnie od zastosowanej metody, estymację LVM uzyskuje się przez przekształcenie objętości mięśnia sercowego w masę przez pomnożenie objętości przez gęstość mięśnia sercowego wynoszącą 1,05 g / mL.14
pierwszą i najczęściej stosowaną metodą echokardiograficzną estymacji LVM jest metoda liniowa, która wykorzystuje końcowe rozkurczowe liniowe pomiary przegrody międzykomorowej (IVSd), grubości ściany pobocznej LV i średnicy wewnętrznej LV pochodzące z kierowanego 2D trybu M lub bezpośredniego echokardiografii 2D. Metoda ta wykorzystuje wzór „sześcianu” Devereuxa i Reicha, który zakłada wydłużony kształt elipsoidy LV o stosunku 1: 2 osi małej do głównej (Rysunek 1).22 wzór cube zawiera 20% korektę opartą na przeszacowaniu LVM we wcześniejszych badaniach walidacyjnych.14
konieczne jest uzyskanie obrazów LV w rozkurczu końcowym z wiązką ultradźwiękową skierowaną prostopadle do długiej osi LV w przybliżeniu na poziomie końcówek listków zastawki mitralnej z widoku przyściennego o długiej lub krótkiej osi.12 ponadto wartości grubości LV uzyskane przez direct 2D mogą być mniejsze niż te uzyskane przez M-mode; dlatego wartości normalne dla LVM mogą nie być wymienne.14 obecne wytyczne ASE i European Association of Cardiovascular Imaging Chamber quantification zalecają zastosowanie interfejsu tkanka-krew LVM do pomiaru LVM i proponują wartości normalne pochodzące z tego podejścia (ryc. 1).12,14,23 ze względu na swoją prostotę, łatwą akwizycję i mniejszą mierzoną zmienność, ASE i European Association of Cardiovascular Imaging zaleciły wdrożenie metody liniowej (2D-guided m-mode lub direct 2D) jako najlepszej techniki przesiewowej dla LVH. Ponadto większość danych o wartości prognostycznej LVM opiera się na tej metodzie. Jednak każdy błąd w pomiarach liniowych może skutkować znacznymi nieścisłościami, ponieważ wszystkie pomiary są kwadratowe we wzorze LVM. Ta formuła nie jest również dokładna w asymetrycznej LVH, kardiomiopatii rozstrzeniowej i innych warunkach z regionalnymi różnicami w grubości ścianki LV.14
Rysunek 1: Liniowe i 2D echokardiograficzne metody pomiaru LVM
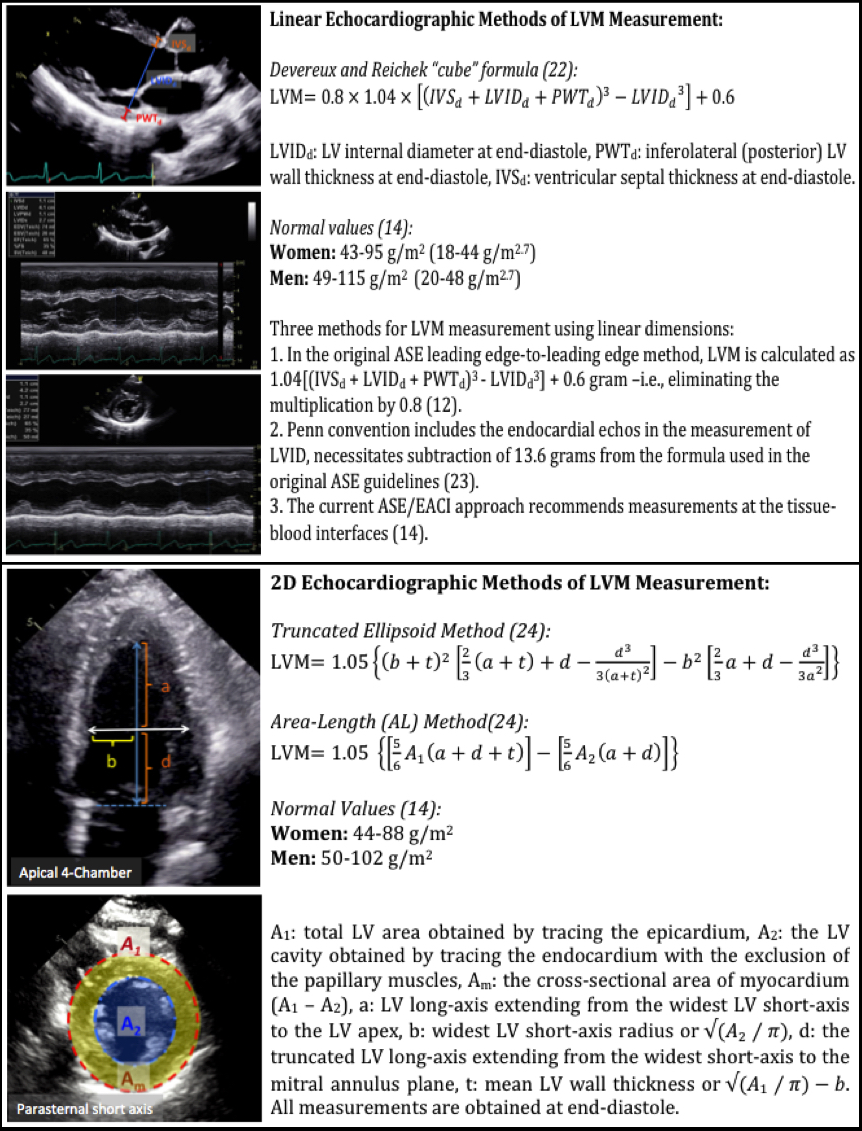
najczęściej stosowanymi metodami echokardiografii 2D do estymacji LVM są metody area-length i cluncated elipsoid.14 w obu przypadkach obszar ten mierzy się na poziomie środkowej kapilary w widoku z krótkim mostkiem i na końcu rozkurczu (ryc. 1).24 Dane pośmiertne wykazały, że zarówno metody echokardiografii 2D (Długość obszaru i ścięta elipsoida), jak i pomiary LVM w trybie 2D prowadzone w trybie M były porównywalne, ze skromnymi korelacjami z LVM pochodzącymi z autopsji (r = 0,66-0.72 dla echokardiografii 2D i r = 0,78 dla trybu m kierowanego 2D).Wykazano również, że zarówno LVM o długości obszaru, jak i skrócone elipsoidy były porównywalne pod względem korelacji z LVM z autopsji, a włączenie mięśni brodawkowych do pomiarów obszaru miało tendencję do zawyżania LVM.25
ograniczenie metod dwuwymiarowych polega na tym, że opierają się one na założeniach geometrycznych, które nie mają zastosowania, gdy występują duże zniekształcenia LV lub gdy LV jest skracane.12 ponadto, w porównaniu z trybem M, metody 2D wymagają lepszych okien echokardiograficznych do identyfikacji granic wsierdzia i epikardialu.24 normalne wartości referencyjne dla indeksów LVM wykorzystujących echokardiografię 2D są wymienione na fig. 1.14
ostatnią metodą echokardiografii do pomiaru LVM jest wykorzystanie obrazowania 3D w czasie rzeczywistym. Echokardiografia 3D w czasie rzeczywistym opiera się na bezpośrednim pomiarze LV bez założeń geometrycznych; dlatego teoretycznie może zapewnić dokładniejsze oszacowanie LVM niż metody liniowe m-mode lub 2D. Ponadto oszacowanie 3D LVM w czasie rzeczywistym wykazało lepszą zgodność z pomiarami CMR niż pomiary echokardiograficzne 2D direct I m-mode.26-27 ocena 3D LVM w czasie rzeczywistym wykazała doskonałą korelację z danymi CMR o współczynniku korelacji Pearsona (R) wynoszącym 0,99, w porównaniu do metody 2D w porównaniu z CMR, która miała r 0,84.26 podobnie zmienność międzyobserver i wewnątrzobserver pomiarów 3D w czasie rzeczywistym wynosiła odpowiednio 7% i 8%, co było znacznie lepsze niż zmienność międzyobserver i wewnątrzobserver metody 2D (odpowiednio 37% i 19%).27 ponadto wartości LVM w czasie rzeczywistym 3D były podobno podobne do wartości CMR z minimalnym odchyleniem 4 gramów.27 dlatego też technika 3D w czasie rzeczywistym poprawia dokładność i odtwarzalność echokardiograficznego oszacowania LVM, ale jest w dużym stopniu zależna od używanego sprzętu i jakości uzyskanych obrazów.ASE i European Association of Cardiovascular Imaging Chamber quantification Guidelines nie dostarczyły normalnych wartości referencyjnych dla LVM pochodzących w czasie rzeczywistym z 3D z powodu ograniczonych opublikowanych danych.14
Klasyfikacja wzorców przebudowy NN
tradycyjnie, NN klasyfikuje się na cztery wzajemnie wykluczające się wzorce zgodnie z geometrią NN ocenianą przez RWT i obecnością lub brakiem NNH określoną przez indeks LVM >115 g/m2 dla mężczyzn lub >95 g/m2 dla kobiet (ryc. 2).1 ta tradycyjna klasyfikacja, która została przyjęta przez ASE i Europejskie Stowarzyszenie obrazowania układu sercowo-naczyniowego, ma wady związane z wykorzystaniem pomiarów liniowych w celu odzwierciedlenia struktury 3D LV. Ponadto tradycyjne podejście nie identyfikuje pojedynczych zmian w rozmiarze LV lub grubości LV, ponieważ RWT jest stosunkiem.
Rysunek 2: Wzory Geometryczne Lewej Komory: Systemy klasyfikacji
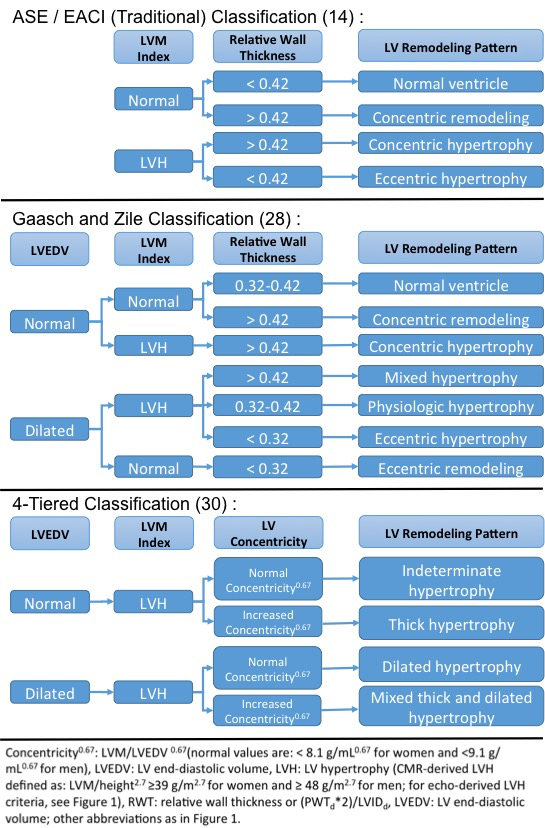
starając się opracować klasyfikację bardziej obejmującą różne fenotypy przebudowy fizjologicznej i patologicznej, Gaasch i Zile zasugerowali włączenie objętości rozkurczowej LV jako dodatkowego markera do identyfikacji rozszerzania LV (fig.2).Klasyfikacja ta zapewniała przyrostową wartość prognostyczną dotyczącą wyników CVD w kohorcie badania nad zdrowiem układu sercowo-naczyniowego.29
w innej próbie rozwiązania ograniczeń związanych z tradycyjną klasyfikacją przebudowy, Khouri et al. zasugerował czterostopniową klasyfikację LVH (Rysunek 2).Czteropoziomową klasyfikację oceniano w badaniu serca w Dallas przez średni okres obserwacji wynoszący 9 lat i pomyślnie podzielono LVH na podgrupy z rokowaniem różnicowym. Rozszerzone LVH i mieszane grube i rozszerzone LVH niosły najgorsze rokowanie dla niewydolności serca lub śmierci CV, a nieokreślony przerost miał porównywalne wskaźniki do tych bez LVH.31
- Koren MJ, Devereux RB, Casale PN, et al. Stosunek masy i geometrii lewej komory do zachorowalności i śmiertelności w niepowikłanym samoistnym nadciśnieniu tętniczym. Ann Intern Med 1991;114: 345-52.
- Drazner MH, Rame JE, Marino EK et al. Zwiększona masa lewej komory jest czynnikiem ryzyka rozwoju depresji frakcji wyrzutowej lewej komory w ciągu pięciu lat: badanie zdrowia układu sercowo-naczyniowego. J Am Coll Cardiol 2004; 43: 2207-15.
- Verma A, Meris a, Skali h, et al. Konsekwencje prognostyczne masy i geometrii lewej komory po zawale mięśnia sercowego: badanie echokardiograficzne VALIANT (walsartan w ostrym zawale mięśnia sercowego). JACC Cardiovasc Imaging 2008;1: 582-91.
- Levy D, Garrison RJ, Savage DD, et al. Masa lewej komory i częstość występowania choroby niedokrwiennej serca w kohorcie osób w podeszłym wieku. Badanie Serca Framingham. Ann Intern Med 1989;110:101-7.
- Gardin JM, McClelland R, Kitzman D, et al. M-mode echokardiograficzne predyktory sześciu do siedmiu lat częstość występowania choroby niedokrwiennej serca, udaru mózgu, zastoinowej niewydolności serca i śmiertelności w kohorcie osób starszych (badanie zdrowia układu sercowo-naczyniowego). Am J Cardiol 2001;87: 1051-7.
- Verdecchia P, Carini G, Circo A, et al. Masa lewej komory a chorobowość układu sercowo-naczyniowego w samoistnym nadciśnieniu tętniczym: badanie MAVI. J Am Coll Cardiol 2001; 38: 1829-35.
- Gidding SS, Carnethon MR, Daniels S, et al. Niskie ryzyko sercowo-naczyniowe jest związane z korzystną lewą komorą masy, lewej komory względnej grubości ściany, i wielkości lewego przedsionka: badanie CARDIA. J Am Soc Echocardiogr 2010; 23: 816-22.
- Devereux RB, Radny MH. Rola przedklinicznych chorób układu sercowo-naczyniowego w ewolucji narażenia czynnika ryzyka na rozwój zdarzeń chorobowych. Obieg 1993; 88: 1444-55.
- Verdecchia P, Schillaci G, Borgioni C, et al. Prognostyczne znaczenie seryjnych zmian masy lewej komory w samoistnym nadciśnieniu tętniczym. Obieg 1998;97: 48-54.
- Hatani T, Kitai T, Murai R, et al. Skojarzenia resztkowej przebudowy lewej komory i lewego przedsionka z wynikami klinicznymi u pacjentów po wymianie zastawki aortalnej w przypadku ciężkiego zwężenia zastawki aortalnej. J Cardiol 2015 Paź 30. .
- Gardin JM, Wagenknecht LE, Anton-Culver h, et al. Związek czynników ryzyka sercowo-naczyniowego z echokardiograficzną masą lewej komory u zdrowych młodych czarno-białych dorosłych mężczyzn i kobiet. Badanie CARDIA. Rozwój ryzyka tętnic wieńcowych u młodych dorosłych. Obieg 1995; 92: 380-7.
- Marwick TH, Gillebert TC, Aurigemma G, et al. Zalecenia dotyczące stosowania echokardiografii w nadciśnieniu tętniczym u dorosłych: raport Europejskiego Stowarzyszenia obrazowania sercowo-naczyniowego (EACVI) i Amerykańskiego Towarzystwa echokardiografii (ASE). J Am Soc Echocardiogr 2015; 28: 727-54.
- Poppe KK, Doughty RN, Gardin JM i in.; na zlecenie Echokardiograficznej metaanalizy zakresu normalnego lewego serca. Ethnic-Specific Normative Reference Values for Echocardiographic La And LV Size, LV Mass, and Systolic Function: The EchoNoRMAL Study. JACC Cardiovasc Imaging 2015; 8: 656-65.
- Lang RM, badano LP, Mor-Avi V, et al. Zalecenia dotyczące quantification komory serca przez echokardiografii u dorosłych: aktualizacja z American Society of Echocardiography i European Association of Cardiovascular Imaging. J Am Soc Echocardiogr 2015; 28: 1-39.e14.
- Chirinos JA, Segers P, De Buyzere ML, et al. Masa lewej komory: skalowanie allometryczne, wartości normatywne, wpływ otyłości i wydajność prognostyczna. Nadciśnienie tętnicze 2010; 56: 91-8.
- Gardin JM, Arnold A, Gottdiener JS, et al. Masa lewej komory u osób starszych. Badanie Zdrowia Układu Sercowo-Naczyniowego. Nadciśnienie tętnicze 1997;29: 1095-103.
- Ferrara LA, Vaccaro O, Cardoni o, et al. Kryteria indeksacji masy komorowej i predykcyjnej roli ciśnienia krwi i składu ciała. Am J 2005;18: 1282-7.
- Cuspidi C, Giudici V, Negri F, et al. Poprawa rozwarstwienia ryzyka sercowo-naczyniowego u podstawowych pacjentów z nadciśnieniem tętniczym poprzez indeksowanie masy lewej komory do wysokości (2.7). J 2009;27: 2465-71.
- de Simone G, Daniels SR, Devereux RB, et al. Masa lewej komory i wielkość ciała u dzieci i dorosłych z prawidłowym ciśnieniem: ocena relacji allometrycznych i wpływu nadwagi. J Am Coll Cardiol 1992;20: 1251-60.
- de Simone G, Devereux RB, Maggioni AP, et al. Różne normalizacje wielkości ciała i populacji związane z ryzykiem przerostu lewej komory: badanie MAVI. Am J. 2005;18: 1288-93.
- de Simone G, Kizer JR, Chinali m, et al. Normalizacja wielkości ciała i populacji-przypisane ryzyko przerostu lewej komory: badanie silne serce. Am J. 2005;18: 191-6.
- Devereux RB, Reiszek N. Echocardiographic determination of left ventricular mass in man. Walidacja anatomiczna metody. Obieg 1977;55: 613-8.
- Deague ja, Wilson CM, Grigg LE, et al. Rozbieżności pomiędzy echokardiograficznymi pomiarami masy lewej komory w zdrowej dorosłej populacji. Clin Sci (Lond) 1999;97: 377-83.
- Lang RM, Bierig m, Devereux RB, et al. Recommendations for chamber quantification: a report from the American Society of Echocardiography ’ s Guidelines and Standards Committee and the Chamber Quantification writing Group, developed in with the European Association of Echocardiography, a branch of the European Society of Cardiology. J Am Soc Echocardiogr 2005;18: 1440-63.
- Park SH, Shub C, Nobrega TP, et al. Dwuwymiarowe echokardiograficzne obliczanie masy lewej komory zgodnie z zaleceniem Amerykańskiego Towarzystwa echokardiograficznego: korelacja z autopsją i echokardiografią w trybie M. J Am Soc Echocardiogr 1996; 9: 119-28.
- Chuang ML, Beaudin RA, Riley MF, et al. Trójwymiarowy echokardiograficzny pomiar masy lewej komory: porównanie z obrazowaniem metodą rezonansu magnetycznego i dwuwymiarowymi oznaczeniami echokardiograficznymi u człowieka. Int J Card Imaging 2000;16: 347-57.
- Mor-Avi V, Sugeng L, Weinert L, et al. Szybki pomiar masy lewej komory za pomocą trójwymiarowej echokardiografii w czasie rzeczywistym: porównanie z rezonansem magnetycznym. Obieg 2004;110:1814-8.
- Gaasch Wh, Zile Mr. przebudowa struktury lewej komory w zdrowiu i chorobie: ze szczególnym naciskiem na objętość, masę i geometrię. J Am Coll Cardiol 2011; 58: 1733-40.
- Zile MR, Gaasch WH, Patel K, et al. Niekorzystna przebudowa lewej komory u starszych dorosłych mieszkających w społeczności przewiduje incydent niewydolność serca i śmiertelność. JACC Heart Fail 2014;2: 512-22.
- Khouri MG, Peshock RM, Ayers CR, et al. 4-warstwowa klasyfikacja przerostu lewej komory w oparciu o geometrię lewej komory: badanie serca Dallas. Circ Cardiovasc Imaging 2010;3: 164-71.
- Garg S, de Lemos JA, Ayers C, et al. Związek 4-warstwowej klasyfikacji przerostu LV z niekorzystnymi wynikami CV w populacji ogólnej. JACC Cardiovasc Imaging 2015; 8: 1034-41.
tematy kliniczne: niewydolność serca i kardiomiopatie, obrazowanie nieinwazyjne, profilaktyka, Kardiologia sportowa i wysiłkowa, choroby zastawkowe serca, echokardiografia/USG, nadciśnienie tętnicze, Sport i ćwiczenia oraz obrazowanie
słowa kluczowe: Afroamerykanie, leki przeciwnadciśnieniowe, zastawka aortalna, zwężenie zastawki aortalnej, sportowcy, autopsja, ciśnienie krwi, wielkość ciała, powierzchnia ciała, kardiomiopatia, Rozszerzone, badania kohortowe, choroba wieńcowa, rozkurcz, rozszerzenie, echokardiografia, echokardiografia, trójwymiarowe, nadciśnienie tętnicze, przerost, lewa komora, Spektroskopia rezonansu magnetycznego, zastawka mitralna, śmiertelność, przedwczesny, otyłość, zmienność obserwatora, mięśnie brodawkowe, fenotyp, fosmet, występowanie, rokowanie, wartości referencyjne, odtwarzalność wyników, czynniki ryzyka, przebudowa Komory
< wróć do Ogłoszenia