A sensibilidade, Especificidade e Confiabilidade da RIPASA de Pontuação para o Diagnóstico de Apendicite Aguda em Relação ao Escore de Alvarado | Cirugía Española (Edição em inglês)
Introdução
apendicite Aguda (AA) está associada com 10% de morbidade e 0,24%-4.0% de mortalidade rates1 e é o diagnóstico mais freqüente em todo o mundo, para a emergência cirurgiões, representando até 20% de todas as operações cirúrgicas.2 ocorre mais frequentemente entre a segunda e quarta décadas de vida, com um diagnóstico atempado que é difícil e predominantemente baseado em sintomas.3
a percentagem de apendicectomias negativas (10% – 15%) não mudou com a introdução de ultra-sons e tomografia computadorizada, enquanto a percentagem de maldiagnose em pacientes submetidos a apendicectomia laparoscópica é significativamente maior do que em apendicectomia aberta. Um bilhão de dólares são gastos todos os anos em apendicectomias negativas, 4, 5 Assim altas taxas de apendicectomias negativas não são mais aceitáveis. A fim de evitar o diagnóstico tardio, reduzir a margem de erro e identificar pacientes que necessitem de cirurgia de emergência ou pacientes sem AA, A aplicação de uma escala de pontuação seria muito útil. A pontuação de Alvarado sugere, com uma pontuação mais elevada, a probabilidade de que o paciente tenha sintomas AA.6
Um novo sistemas, o Raja Isteri Pengiran Anak Saleha Apendicite (RIPASA) pontuação, parece ter maior sensibilidade e especificidade para o diagnóstico de AA e uma redução significativa de negativo apendicectomias.7,8
O objetivo deste estudo foi aplicar ambas as escalas do serviço de urgência em casos de pacientes com diagnóstico presuntivo de AA e comparar estes com os relatórios de patologia após apendicectomia, assim, comparando a eficácia, a sensibilidade e a especificidade do Alvarado e RIPASA pontuações no diagnóstico de AA em um hospital terciário de servir a população do leste do México.
Métodos de
analítico, observacional, estudo de caso foi realizado entre 1 de junho e 31 de dezembro de 2016, em pacientes de ambos os sexos que tinham 18 anos ou mais de idade e veio para o departamento de emergência do Hospital de Alta Especialidad de Veracruz com suspeita de diagnóstico de AA e foram submetidos a apendicectomia. Incluídos para estudo foram todos os casos tratados com apendicectomia urgente que tiveram resultados patológicos. O estudo foi aprovado pelo Comitê de Ética do hospital.
Instrumentos. As duas classificações diferentes, as pontuações Alvarado e RIPASA, foram aplicadas a cada um dos pacientes por um médico residente na cirurgia, sem influenciar a decisão do cirurgião em relação à intervenção cirúrgica. A pontuação de Alvarado (publicada em 1986) é um gráfico de avaliação (Tabela 1), cuja soma dá um máximo de 10 pontos com uma maior probabilidade de que o paciente tenha AA.6 a pontuação RIPASA (publicada em 2010) tem maior sensibilidade e especificidade.7
variáveis nas escalas Alvarado e RIPASA e seus valores.
| Alvarado Pontuação | RIPASA Pontuação | ||
|---|---|---|---|
| Variável | Valor | a Variável | Valor |
| Dor no RIF | 2 | Masculino | 1 |
| A Blumberg Positivo | 1 | Feminino | 0.5 |
| Dor de migração | 1 | mais Jovem do que 40 | 1 |
| Náuseas ou vómitos | 1 | mais de 40 | 0.5 |
| Anorexia | 1 | Estrangeiro | 1 |
| Temperatura superior a 38°C | 1 | Dor no RIF | 0.5 |
| Leucocitose superior a 10000 | 2 | Náuseas ou vómitos | 1 |
| Neutrofilia maior do que 70% | 1 | Dor de migração | 0.5 |
| Anorexia | 1 | ||
| Sintomas h | 1 | ||
| Sintomas >48h | 0.5 | ||
| Hipersensibilidade no RIF | 1 | ||
| Guarda | 2 | ||
| Positiva a repercussão sinal | 1 | ||
| Positivo o sinal de Rovsing | 2 | ||
| Febre >37°C para °C | 1 | ||
| Leucocitose | 1 | ||
| teste de urina negativo | 1 | ||
direita iliac fossa.
O Alvarado sistema inclui 3 sintomas, 3 sinais físicos e 2 parâmetros laboratoriais; cada variável é atribuído um valor de 1 ou de 2 pontos. O resultado consiste na soma dos valores, com uma pontuação máxima de 10. Quanto maior a pontuação obtida, maior a probabilidade de que o paciente tenha AA. Uma vez estabelecida a pontuação, o diagnóstico de apendicite é classificado como duvidoso com menos de 5 pontos, sugestivo de 5 a 6 pontos, provável de 7 a 8 pontos, e muito provável de 9 a 10 pontos. A RIPASA sistema tem 18 variáveis, divididas em 4 grupos (dados, sinais, sintomas e exames laboratoriais), dando-lhes um valor de 0,5 a 2, com uma pontuação máxima de 16 anos e, de acordo com a pontuação, a probabilidade do diagnóstico é: a menos de 5 pontos (pouco provável), de 5 a 7 pontos (baixa probabilidade), de 7.5 11.5 pontos (alta probabilidade), e maior que 12 pontos (diagnóstico de apendicite).
independentemente das Pontuações de Alvarado e RIPASA para cada paciente com suspeita de AA, o cirurgião responsável solicitou estudos complementares de acordo com o caso. Em todos os pacientes, análise completa e exame de urina foram solicitados; ultra-sonografia abdominal foi solicitada em 21 pacientes, além de abdominal de raios X, e em 66 pacientes, apenas abdominal raios-X foram solicitados, desde o diagnóstico provável de AA foi basicamente clínico, como foi a decisão de realizar a intervenção cirúrgica. Deve-se mencionar que a tomografia axial não é um estudo que é rotineiramente solicitado em nosso hospital em casos de suspeita AA.
os achados intra-operatórios para cada um dos pacientes foram registrados, e o diagnóstico de AA foi confirmado com o estudo de patologia do apêndice excisado. Após a alta dos pacientes, eles foram acompanhados em ambulatório durante pelo menos 30 dias.
Análise Estatística
Uma análise estatística descritiva dos dados demográficos da população foi concluída, bem como a análise dos testes de diagnóstico, usando o relatório de patologia como um padrão-ouro (sensibilidade, especificidade, valor preditivo positivo , valor preditivo negativo ). Com estes dados, curvas ROC foram geradas para comparar ambas as pontuações.
posteriormente, calculamos a relação de probabilidade. O LR é um bom parâmetro para decidir quando um teste de diagnóstico deve ser realizado. O LR é calculado dividindo a probabilidade de obter um resultado positivo quando o sujeito está doente pela probabilidade de obter o mesmo resultado quando ele/ela é saudável; em outras palavras, sensibilidade dividida por 1−especificidade. Quanto mais longe de 1, melhor o teste é diferenciar entre doentes e indivíduos saudáveis. Por exemplo, se um LR for 5 (ou 5 para 1), o resultado do teste ocorrerá 5 vezes naqueles em que a doença está presente, para cada vez que ocorre nos indivíduos em que a doença está ausente (LR+ será sempre maior que 1 e LR− será menos que 1).
LR+ indica em que ponto um indivíduo é mais provável de ser positivo na realidade (quando o teste diz que é positivo). Em contraste, LR-indica em que ponto uma pessoa é mais provável de ser negativa na realidade quando o teste é positivo.No tratamento dos dados, a confidencialidade foi mantida e o anonimato dos doentes foi respeitado. Um dos pesquisadores foi responsável pela codificação de dados dos pacientes, usando números em vez de nomes.
Resultados
Durante o período de recrutamento, dos 218 pacientes tratados em um ano, de um total de 100 pacientes foram incluídos neste estudo (46%); 42 eram do sexo feminino e 58 do sexo masculino, com uma proporção de homens:mulheres de 1,7:1 (Tabela 2). A Idade Média dos doentes foi de 36, 5±16, 2 anos (intervalo 18-81 anos). A distribuição de casos de AA foi semelhante a outras notificações, afetando predominantemente os pacientes entre a segunda e quarta décadas de vida.
Distribuição das Variáveis dos Pacientes Incluídos.
| Não. | % | Média | ||
|---|---|---|---|---|
| Sexo | ||||
| Mulheres | 42 | 42% | ||
| Machos | 58 | 58% | ||
| Idade | Intervalo de anos 18-81 | 100 | 100% | 36.5±16.2 anos |
| IMC | Gama 17–36kg/m2 | 100 | 100% | 25.3±3.8 kg/m2 |
| Comorbiditiesa | ||||
| O excesso de peso e obesidade | 65 | 76.5% | ||
| DM Tipo 2 | 7 | 8.7% | ||
| HTN | 4 | 50% | ||
| Tipo 2 DM + HAS | 6 | 7.5% | ||
| Outros | 3 | 3.8% | ||
| Totala | 80 | 100% | ||
| Antes de gestão | ||||
| Analgesia | 47 | 67.2% | ||
| Antibióticos | 1 | 1.4% | ||
| Analgesia+antibióticos | 22 | 31.4% | ||
| Total | 70 | 100% | ||
O índice de massa corporal é calculado dividindo o peso em quilos pela altura ao quadrado em metros. O excesso de peso/obesidade foi definido por uma acumulação anormal/excessiva de gordura. As definições da OMS: IMC igual ou superior a 25 tem excesso de peso; IMC igual ou superior a 30 é obeso.
DM: diabetes mellitus; HTN: hipertensão; IMC: Índice de massa corporal.
mais de um doente apresentou mais do que uma co-morbilidade.
A média do índice de massa corporal foi de 25,3±3,8 kg/m2 (faixa 17–36kg/m2). Do total, 70 pacientes receberam antes de gestão médica, 65 (92.9%) prescritos por um médico e 5 (7.1%) auto-medicação; 47 (67.2%) desses pacientes receberam apenas analgesia, 22 (31.4%) pacientes receberam analgesia, além de antibióticos e um paciente (1.4%) apenas antibiótico.
Dor e hipersensibilidade na fossa ilíaca direita ocorreu em 100% dos pacientes, seguido por leucocitose em 91%, dor à descompressão brusca em 90%, neutrofilia em 90%, guardando em 82%, negativo teste de urina em 80%, aumento da temperatura corporal em 75%, anorexia, em 73%, náuseas e vômitos em 62%, e a migração de dor em 44%.
80% de todos os doentes apresentavam uma ou várias comorbidades, sendo a mais frequente o excesso de peso em 48 doentes e a obesidade em 17 doentes (65 doentes)., 76.5%); 7 (8.7%) os doentes também apresentavam diabetes mellitus tipo 2.; 4 (5%) doentes apresentaram hipertensão; 6 (7, 5%) apresentaram ambos; e 3 (3, 8%) doentes apresentaram outras co-morbilidades.
o tempo médio entre o início dos sintomas e a primeira avaliação médica foi de 45, 5±35h (intervalo 8–144h). O tempo médio decorrido desde a avaliação inicial pelo cirurgião até a resolução cirúrgica foi de 8,5±4,0 h (intervalo 2–48h). Quanto à operação, todas as apendicectomias foram cirurgias abertas; em 69, a incisão do tipo McBurney foi usada, enquanto 31 foram realizadas com uma laparotomia média. Foi observada apendicite edematosa em 2 casos, apendicite flegmonosa em 30 doentes, apendicite necrótica em 21 e apendicite perfurada em 33 casos.Ocorreram complicações pós-operatórias em 8 doentes (4 seromas, 2 infecções no local cirúrgico e 2 abcessos residuais). Definimos abcesso residual como a presença de coleções purulentas intra-abdominais após o tratamento cirúrgico de AA.
a taxa de apendicectomias negativas (apêndice histologicamente normal) foi de 14%. Não houve mortes durante o presente estudo. A média de internamento hospitalar foi de 3,5±1.8 dias (intervalo de 1-21 dias).
Após aplicar a sistemas de classificação de pacientes no estudo, verificamos que a RIPASA pontuação mostrou maior certeza diagnóstica comparado com o escore de Alvarado, com uma sensibilidade de 98,8%, especificidade de 71.4%, VPP de 95,5% e o VPL 90.9% vs sensibilidade 90.7%, especificidade de 64,3%, VPP 94.1% e o VPL 60%, respectivamente (Tabela 3). A pontuação RIPASA mostrou uma área sob a curva (AUC) de 0, 88 em comparação com a pontuação Alvarado, que é de 0, 80 (Fig. 1).
2×2 Tabela de contingência onde os resultados foram obtidos.
| RIPASA Pontuação | |||
|---|---|---|---|
| Patologia Resultado | Pacientes (+) | Saudáveis (–) | > Total |
| Negativo | 1 | 10 | 11 |
| Positivo | 85 | 4 | 89 |
| Total | 86 | 14 | 100 |
| FN 1 | TN 10 | ||
| TP 85 | FP 4 | ||
| Alvarado Score | |||
|---|---|---|---|
| Pathology Result | Patients (+) | Healthy (–) | Total |
| Negative | 6 | 9 | 15 |
| Positive | 80 | 5 | 85 |
| Total | 86 | 14 | 100 |
| FN 6 | TN 9 | ||
| TP 80 | FP 5 | ||
| rip página de Pontuação | |||
|---|---|---|---|
| Sensibilidade | Especificidade | PPV | VPL |
| 0.99 | 0.71 | 0.96 | 0.91 |
| Alvarado Pontuação | |||
|---|---|---|---|
| Sensibilidade | Especificidade | PPV | VPL |
| 0.91 | 0.64 | 0.94 | 0.60 |
FN: falso negativo; FP: falso positivo; NV: negativo verdadeiro; TP: positivo verdadeiro; VPL: valor preditivo negativo; VPP: valor preditivo positivo.
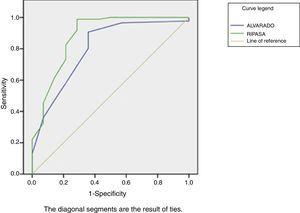
ROC obtidas através do cálculo dos resultados de ambas as pontuações.
mais tarde, calculamos o LR para nossos resultados e para cada um dos relatórios similares anteriores (Tabela 4). No caso do nosso estudo, a LR positiva foi de 3,5 e a LR negativa de 0,02 para a pontuação RIPASA, em comparação com a LR positiva de 2,5 e a LR negativa de 0,2 para a pontuação Alvarado. A média positiva LR de todos os estudos incluídos na Tabela 4 para o Alvarado pontuação foi calculada em 3,6 (faixa de 2,0–6.5) e foi um pouco maior para a RIPASA pontuação de 3,7 (com uma gama muito mais ampla: 1.2–10.1); a média, a especificidade foi de 77.8% (64.3%-90%) para o Alvarado escala e 63,3% (36%-90.5%) com uma faixa mais ampla para RIPASA; a sensibilidade média foi 67.1% (52%-90.7%) vs 90.7% (75%-98.8%) para o Alvarado e RIPASA pontuações, respectivamente.
comparação da sensibilidade e especificidade da pontuação de Alvarado e da pontuação RIPASA em diferentes publicações.
| Alvarado Pontuação | RIPASA Pontuação | |||||||
|---|---|---|---|---|---|---|---|---|
| Sensibilidade | Especificidade | LR+ | LR− | Sensibilidade | Especificidade | LR+ | LR− | |
| Chong et al., 20118 | 68.3% | 87.9% | 5.6 | 0.4 | 98% | 81.3% | 5.2 | 0.03 |
| Alnjadat et al., 20139 | 73.7% | 68.6% | 2.3 | 0.4 | 93.2% | 61.8% | 2.4 | 0.1 |
| Wessex et al., 201410 | 58.9% | 85.7% | 4.1 | 0.5 | 96.2% | 90.5% | 10.1 | 0.04 |
| Repplinger et al., 201411 | 52% | 74% | 2.0 | 0.6 | 75% | 37% | 1.2 | 0.7 |
| a mente et al., 201612 | 65.2% | 90% | 6.5 | 0.4 | 95.5% | 65% | 2.7 | 0.07 |
| Golden et al., 201613 | 61% | 74% | 2.2 | 0.6 | 78% | 36% | 1.3 | 0.5 |
| Este estudo | 90.7% | 64.3% | 2.5 | 0.2 | 98.8% | 71.4% | 3.5 | 0.02 |
| Médias | 67.1% | 77.8% | 3.6 | 0.4 | 90.7% | 63.3% | 3.7 | 0.2 |
LR(+): risco relativo (likelihood ratio positivo; LR(−): negativo risco relativo (likelihood ratio.
foram comparados os resultados de sensibilidade de ambas as classificações entre os pacientes com apendicite; da mesma forma, entre os pacientes sem apendicite comparamos os resultados em termos de especificidade (do teste de McNemar para dados pareados). As diferenças observadas entre ambas as pontuações não foram estatisticamente significativas. Os valores da AUC (de ambas as curvas ROC) foram comparados e a diferença não foi estatisticamente significativa (técnica DeLong, software Med Cal).
Discussão
O objetivo do nosso estudo foi comparar a capacidade de duas clínicas sistemas de pontuação, o Alvarado e a RIPASA pontuação, para diagnosticar ou descartar a apendicite desde a tomografia computadorizada, o ultrassom e a laparoscopia não ter sido capaz de reduzir a porcentagem de erro de diagnóstico.14
foi proposto que a taxa de apendicectomias negativas não deve ultrapassar 15%, e ao mesmo tempo devemos reduzir a incidência de perfuração.14 a fim de aumentar a certeza do diagnóstico e, consequentemente, reduzir a percentagem de apendicectomias negativas, estes sistemas de pontuação clínica foram desenvolvidos. Nossa pesquisa avaliou a utilidade de tais escalas na população da região oriental do país, e uma maior sensibilidade e especificidade foram encontradas com a pontuação RIPASA. Foram geradas curvas ROC (Fig. 1), demonstrando uma maior AUC para a pontuação RIPASA em comparação com a pontuação Alvarado; isto representa uma melhor sensibilidade/especificidade para a escala RIPASA.
no estudo de Golden et al. nos Estados Unidos, a AUC relatada foi invertida: 0, 67 para a pontuação RIPASA e 0, 72 para a pontuação Alvarado.13 isto pode ser devido à população estudada, uma vez que tem sido relatado que a escala RIPASA foi inicialmente projetada para a população asiática, porque a escala de Alvarado não demonstrou fiabilidade diagnóstica nessa população.7
no que diz respeito à sensibilidade e especificidade, Velázquez et al. relataram que eles usaram a pontuação Alvarado em 113 pacientes, observando uma sensibilidade de 99% e uma especificidade de 62%, o que é semelhante aos nossos dados.15 Cedillo et al. observou-se em 99 pacientes uma maior especificidade da pontuação Alvarado (57%) em comparação com tomografia computadorizada ou ultrassom nas primeiras 24h após o início.16
nos estudos que compararam ambos os sistemas (Tabela 4), Chong et al. reported for the RIPASA score a sensitivity of 98% and a specificity of 81.3%, enquanto que para a pontuação de Alvarado observaram uma sensibilidade de 68,3% e uma especificidade de 87,9%.8 Alnjadat e Abdallah mostrou uma sensibilidade de 93,2% e especificidade de 61,8% para RIPASA, e uma sensibilidade de 73,7%, com uma especificidade de 68.6% para Alvarado.Dois estudos adicionais 11, 13 relataram a menor especificidade encontrada para a escala RIPASA. Igualmente, Sinnet et al.12 demonstrou uma especificidade de 65% para a RIPASA, que era inferior à especificidade de 90% para o Alvarado.
em contraste, Nanjundaiah et al. relatou uma sensibilidade e especificidade para RIPASA de 96,2% e 90.5%, e para o Alvarado de 58,9% e 85,7%, respectivamente.10 finalmente, o estudo não comparativo de Butt et al.17 observou uma especificidade de 93% e uma sensibilidade de 96, 7% (LR+ 13, 8 e LR− 0, 04) para a pontuação RIPASA. Estes estudos 8-13 mostram que, em termos gerais, as pontuações RIPASA e Alvarado são relativamente sensíveis e específicas para o diagnóstico de AA. Alguns autores também mostraram sua vantagem sobre os estudos de imagem 16,embora isso não tenha sido confirmado por outros.13 a especificidade de RIPASA, como no artigo de Nanjundaiah et al., 10 foi superior a Alvarado em nosso hospital (Tabela 4). A variabilidade dos valores observados entre os estudos pode também ser secundária a um efeito da população da qual a amostra foi extraída.
da mesma forma, determinamos que o ponto de corte para a pontuação de Alvarado pode ser tão baixo quanto 6.5 (recomendado entre 7 e 7.510) e 9.25 para a pontuação RIPASA usando curvas ROC, uma vez que este ponto de corte obtém um equilíbrio entre especificidade e sensibilidade.
depois Abordámos a tarefa de calcular a RL positiva para cada relatório comparativo (Quadro 4), e a média destes estudos foi ligeiramente superior (3.7 vs 3.6) para a escala RIPASA.
a taxa de apendicectomias negativas relatadas em nosso estudo foi de 14%, semelhante aos relatos na literatura internacional.14,18,19 o uso destas classificações tem sido relatado para ter um efeito na percentagem de apendicectomias negativas, e no estudo por Chong et al., estes autores conseguiram reduzir a taxa para apenas 6,9%.8 embora 70% dos pacientes tenham chegado ao nosso hospital com medicamentos anteriores (analgesia e antibióticos), isso não reduziu a eficácia diagnóstica dos sistemas de pontuação.
apesar do facto de 80% dos nossos doentes terem uma ou várias comorbidades, apenas 8% dos doentes apresentaram complicações cirúrgicas. O tempo médio entre o aparecimento dos sintomas e a primeira avaliação médica foi de 45,5 h. os médicos de Clínica Geral devem ser treinados na utilização destas escalas para evitar atrasos no diagnóstico.
em conclusão, a pontuação RIPASA apresenta maior precisão e confiabilidade como um teste de diagnóstico em comparação com a pontuação de Alvarado e é útil na tomada de decisões terapêuticas apropriadas. Em hospitais como o nosso, o diagnóstico de AA depende muito da avaliação clínica realizada pelos cirurgiões. Um sistema de pontuação clínica adequado evitaria erros de diagnóstico, mantendo uma taxa satisfatória de apendicectomias negativas por estratificação adequada do paciente, ao mesmo tempo limitando a exposição do paciente a radiação ionizante, uma vez que há um risco aumentado de desenvolver câncer com tomografia computadorizada, particularmente para o grupo etário pediátrico.13,20
conflito de interesses
os autores não têm conflito de interesses para declarar relacionado com esta pesquisa.