Cancro da cavidade Oral em Estadio precoce
esta informação irá ajudá-lo a compreender o cancro da cavidade oral em Estadio precoce (boca), incluindo sintomas, diagnóstico e tratamento.Sobre A Sua Cavidade Oral
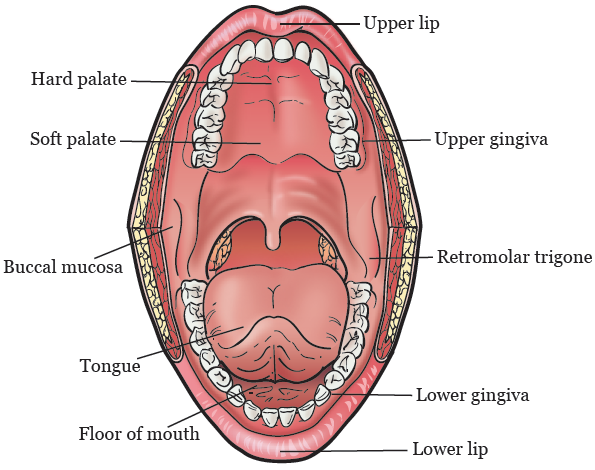
a sua cavidade oral (boca) foi concebida para falar, mastigar, engolir e respirar. A sua cavidade oral inclui:
- Seus lábios
- A frente dois terços de sua língua
- O céu da boca (o palato duro e mole)
- O assoalho da boca (embaixo da língua)
- O forro de dentro de seu rosto (seu mucosa bucal)
- a Sua gengiva (gengiva)
- A pequena área atrás de sua sabedoria dentes em sua mandíbula inferior (o trígono retromolar)
Fatores de Risco para a Cavidade Oral Câncer
Existem alguns fatores de risco que podem tornar as pessoas mais susceptíveis de ter cavidade oral câncer. Estes factores de risco podem incluir::
- tabagismo. As pessoas que fumam cigarros, charutos, cachimbos ou mastigam tabaco têm um maior risco de câncer na cavidade oral.
- consumo de álcool. As pessoas que bebem álcool têm um maior risco de câncer na cavidade oral. As pessoas que bebem álcool e consomem tabaco aumentam ainda mais os seus riscos.
- exposição solar. Demasiada exposição solar pode causar cancro da pele do(s) Seu (s) lábio (s).
- idade. As pessoas com idades compreendidas entre os 65 e os 74 anos apresentam um risco mais elevado de cancro da cavidade oral. Tal deve-se à sua maior exposição a outros factores de risco.
se consumir tabaco ou álcool, corre maior risco de contrair cancros na cavidade oral. Podemos ajudá-lo a parar ou reduzir esses hábitos. Se desejar ajuda, fale com o seu profissional de saúde. Você também pode marcar uma consulta com o nosso Programa de tratamento de tabaco, chamando 212-610-0507.
sinais e sintomas de cancro da cavidade Oral
as seguintes alterações na cavidade oral e à sua volta podem ser sinais de cancro. Eles também podem ser causados por outras coisas. Deve consultar o seu médico se tiver alguma das seguintes situações::
- uma dor, inchaço ou espessamento (área que se sente mais espessa ou mais dura) no lábio ou na boca que não Sare.
- um sistema transdérmico branco ou vermelho nas gengivas, língua ou no forro da boca.
- uma infecção na boca que não melhora com o tratamento no prazo de 1 mês.Dentes soltos ou dentaduras que já não se encaixam bem.
- dor crónica (de longa duração) na boca ou garganta.
- hemorragia ou dormência no lábio ou boca.
diagnosticar o cancro da cavidade Oral
as seguintes formas de diagnosticar o cancro da cavidade oral.
biópsia
durante uma biópsia, uma pequena quantidade de tecido é retirada da área que pode ser cancerosa. O tecido é enviado a um patologista (médico que estuda os tecidos do corpo para diagnosticar doenças). O patologista vai examiná-lo ao microscópio para procurar células cancerígenas. Os resultados da biópsia demoram pelo menos 5 dias para voltar.Se ainda não fez uma biopsia, pode ter uma durante a sua primeira visita ao seu médico em MSK. Se você já teve uma biópsia, suas amostras de tecido (slides) da biópsia será verificada por um patologista na MSK para confirmar o diagnóstico.
Imaging scans
pode também ter imagens digitalizadas, tais como tomografia computadorizada (CT), ressonância magnética (MRI), ou raio-x Panorex. Um raio-x Panorex mostra o maxilar superior e inferior, incluindo os seios nasais. Estes exames dão mais detalhes sobre a lesão (área de tecido doente ou danificado). Pode mostrar a profundidade e se se espalhou.Cirurgia para o tratamento do cancro da cavidade Oral A cirurgia é o tratamento mais comum para lesões pré-cancerosas (lesões que ainda não se desenvolveram em câncer) e cancros precoces (lesões que são câncer mas não se espalharam). O seu médico pode decidir remover quaisquer lesões pré-cancerosas para evitar que se transformem em cancro.
os objectivos do tratamento para o cancro da cavidade oral em Estadio precoce são::
- cura o cancro.
- Preserve a sua aparência e a forma como a sua boca funciona.
- prevenir a propagação do cancro.
o tipo e extensão da cirurgia depende da localização da lesão. O seu prestador de cuidados de saúde dir-lhe-á qual a área afectada, e depois poderá ler abaixo sobre o procedimento a seguir.
vai ser anestesiado (medicação que o faz dormir) antes da cirurgia. Todas estas cirurgias são feitas através da tua boca aberta.
Lip
a lesão e a pele próxima serão removidas. A incisão (corte cirúrgico) será fechada com suturas (pontos).
as suturas utilizadas no interior da boca e no lábio dissolvem-se (decompõem-se e caem) por conta própria. Um tipo diferente de sutura que não se dissolve será usado em sua pele. Você terá uma consulta de acompanhamento para removê-los.
língua
a lesão será removida. A extensão da cirurgia depende do tamanho da lesão. Uma cirurgia para remover parte da língua é chamada de glossectomia parcial.
a incisão pode ser fechada com suturas dissolvíveis. Às vezes, um enxerto de pele artificial pode ser usado para cobrir temporariamente a área onde a lesão foi removida. Este enxerto será cosido com suturas dissolvíveis e cairá por si só em algumas semanas.
palato duro e gengivas superiores
a extensão da cirurgia dependerá do tamanho da lesão e da sua profundidade. Pequenas lesões que estão na superfície (tumores superficiais) serão removidas e deixadas abertas sem suturas. Novos tecidos irão crescer e curar a abertura.Se tiver uma lesão maior e mais profunda, parte do seu palato poderá ter de ser removida. Depois, a área será coberta com um enxerto de pele ou pele sintética. Se for usado um enxerto de pele, ele será coberto com gaze que é mantido no lugar com uma placa dentária. A placa dentária será feita pelo seu dentista na MSK, que irá ver antes da sua cirurgia. A gaze e a placa dentária serão removidas após 5 a 7 dias.
se for utilizada pele sintética, será cosida com suturas dissolvíveis e cairá por si só em algumas semanas.A lesão será removida . A incisão será fechada com suturas dissolvíveis ou um enxerto de pele. Se for usado um enxerto de pele, ele será coberto com gaze que é suturado para mantê-lo no lugar. O seu médico dir-lhe-á quando deve regressar para uma consulta de acompanhamento para remoção da sutura.
piso da boca
a extensão da cirurgia depende do tamanho da lesão e da sua profundidade. Pequenas lesões na superfície serão removidas e deixadas abertas sem suturas. Novos tecidos irão crescer e curar a área.As lesões maiores serão removidas e cobertas por um enxerto de pele ou pele sintética. Se for usado um enxerto de pele, ele será coberto com gaze que é suturado para mantê-lo no lugar. A gaze será removida após 5 a 7 dias. Se a pele sintética for utilizada, será cosida com suturas dissolvíveis e cairá por si só em algumas semanas.A lesão será removida . A incisão será fechada utilizando um enxerto de pele ou pele sintética. Se for usado um enxerto de pele, ele será coberto com gaze que é suturado para mantê-lo no lugar. A gaze será removida após 5 a 7 dias. Se a pele sintética for utilizada, será cosida com suturas dissolvíveis e cairá por si só em algumas semanas.A lesão será removida. Dependendo da profundidade da lesão, o seu médico também pode remover uma pequena fatia do osso da mandíbula subjacente (mandíbula). Uma cirurgia para remover uma pequena parte da mandíbula é chamada de mandibulectomia marginal.A incisão será coberta por um enxerto de pele ou pele sintética. Se for usado um enxerto de pele, ele será coberto com gaze que é suturado para mantê-lo no lugar. A gaze será removida após 5 a 7 dias.
se for utilizada pele sintética, será cosida com suturas dissolvíveis e cairá por si só em algumas semanas. O osso do maxilar não precisa de ser reconstruído e a forma do maxilar não será afectada.
cuidados após a cirurgia para o cancro da cavidade Oral
alterações da dieta
pode beber líquidos logo após a cirurgia. O seu médico dir-lhe-á quando puder começar a comer alimentos puros. Pode começar a comer alimentos suaves quando o seu médico lhe disser que está tudo bem e que pode tolerá-los.
revise o Guia de alimentação de recursos para dietas suaves Puréadas e mecânicas para sugestões sobre o que comer. Você também pode beber suplementos líquidos que são altos em proteínas e calorias. Exemplos são: Ensure®, Boost® e Carnation Instant Breakfast®. Não comas comida sólida até o teu médico dizer que está tudo bem.Se foi submetido a uma cirurgia do revestimento da boca ou das gengivas inferiores, terá de mastigar no lado oposto da boca até regressar à primeira consulta do seu médico.O seu médico dir-lhe-á se pode escovar os dentes após a cirurgia.Mantenha a boca limpa, lavando ou utilizando um sistema de irrigação oral. A sua enfermeira dar-lhe-á um conjunto de irrigação oral e ensiná-lo-á a usá-lo.
- não utilize Elixir bucal que contenha álcool. Pode irritar a boca e retardar a cura.
cuidar da sua incisão
- manter as suturas no lábio ou pescoço secas durante as primeiras 48 horas (2 dias). Depois de 48 horas, você pode tomar banho como de costume. Evite a pressão directa da água na sua incisão. Em vez disso, deixe a água correr sobre a sua incisão e use uma toalha limpa para secar a sua incisão.
- aplique a pomada de bacitracina duas vezes por dia, se o seu médico o recomendar. Ser-lhe-á administrada bacitracina antes de sair do hospital, se necessário.
- as suas suturas dissolvíveis Irão soltar-se e cair cerca de 6 a 8 semanas após a cirurgia. Quando as sentes na boca, podes cuspi-las. Não há nenhum cuidado especial enquanto estes estão no lugar, a não ser manter a boca limpa.As suturas não-dissolvíveis serão removidas na sua primeira consulta com o seu médico após a cirurgia.Se foi submetido a uma cirurgia no lábio, evite esticar o lábio, por exemplo sorrindo, até que a área esteja curada.
alterações da fala
- se foi submetido a uma cirurgia na língua, no chão da boca ou no palato mole, pode falar de forma diferente. Sua língua pode se sentir inchada e dormente e não pode se mover livremente. Isto vai melhorar à medida que a área cicatrizar. Se você tiver mudanças significativas de fala, você será encaminhado a um terapeuta da fala para mais ajuda.
tratamento da dor
- a maioria das pessoas tem alguma dor ou desconforto após a sua cirurgia. Vai ter uma receita cheia de analgésicos antes de ir para casa. Tome – o como prescrito.Se o medicamento para as dores não estiver a ajudá-lo, contacte o seu médico.
- a medicação para a dor pode causar prisão de ventre (tendo menos movimentos intestinais do que o normal para si). Para evitar isso, tome um amaciador de fezes, como o docusato de sódio (Colace®) 3 vezes por dia. Se isto não ajudar, tome um laxativo (como 2 comprimidos de Senokot®) ao deitar. Ambos estão disponíveis sem receita médica. Se ainda tiver obstipação após utilizar estes medicamentos, contacte o seu médico. Para mais informações, leia o recurso constipação.
visita de acompanhamento
no dia seguinte à sua cirurgia, contacte o seu médico para marcar uma consulta de acompanhamento.
Chame o Seu Médico ou Enfermeiro se Tiver:
- Uma febre de 100,4° F (38.0° C) ou superior
- Aumento do desconforto, vermelhidão ou inchaço em torno de sua incisão
- Descarga de seu incisão
- dúvidas ou preocupações