Cancerbehandlingar
huvudtyperna av cancerbehandlingar presenteras kort på denna sida och beskrivs i detalj i deras respektive avsnitt.
innehållet i detta avsnitt:
- introduktion till cancerbehandlingar(denna sida)
- grafisk guide till cancerbehandlingar en illustrerad översikt över de viktigaste cancerbehandlingarna.
- biologiska terapier dessa behandlingar är utformade för att hjälpa en patients naturliga försvar att bekämpa cancer.
- benmärgstransplantation benmärgstransplantation görs för att behandla blodcellscancer.
- kemoterapi kemoterapi är en term för många olika läkemedel som används för att behandla cancer.
- kryoterapi (kryoablation) vid kryoterapi fryser tumörer och dödar cancerceller.
- hormonbehandlingar tillväxten av vissa cancerformer orsakas av hormoner, signaler som normalt produceras av kroppen. Dessa behandlingar blockerar / förhindrar signaler.
- immunterapi dessa behandlingar är utformade för att övervinna immunsystemblockeringar skapade av cancerceller.
- strålterapi strålning skadar celler och kan, när de riktas mot tumörer, döda cancerceller.
- radiofrekvensablation (RFA) energistrålar får cancerceller att värma och dö. Strålarna är inte desamma som de som används vid strålbehandling.
- kirurgi många tumörer kan avlägsnas kirurgiskt.
- riktade terapier dessa behandlingar är utformade för att rikta defekter som finns i cancerceller, men inte i normala celler.
- vacciner för att behandla cancervacciner används för att ”visa” kroppens försvar vad som ska attackeras, i detta fall cancerceller.
- cancerbehandlingstabeller
- rutnätet: cancerbehandlingar interaktivt spel
relaterat innehåll: processen för läkemedelsupptäckt och utveckling anticancerläkemedel tar år att nå patienter. Lär dig var cancerläkemedelskandidater kommer ifrån och hur de blir droger.
introduktion till cancerbehandlingar
cancerbehandling varierar och beror på ett antal faktorer, inklusive sjukdomens typ, plats och omfattning och patientens hälsotillstånd. De flesta behandlingar är utformade för att döda eller döda cancerceller direkt eller för att orsaka deras död genom att beröva dem de signaler som behövs för överlevnad. Andra behandlingar fungerar genom att stimulera kroppens egna försvar mot cancerceller.
det finns tre allmänna typer av behandlingar mot cancer:
- strålbehandling (administreras av en strålningsonkolog);
- kirurgi (utförd av en kirurgisk onkolog)
- systemisk terapi (vanligtvis ges av en medicinsk onkolog)
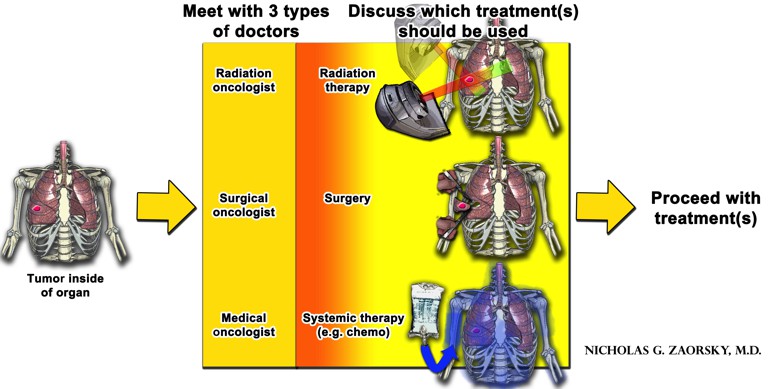
målet med någon behandling är att döda så många cancerceller som möjligt och att minimera döden av normala celler. Varje typ av behandling har fördelar och nackdelar. För de flesta cancerformer måste flera behandlingsalternativ användas tillsammans (antingen samtidigt eller efter varandra) för att få bästa resultat.
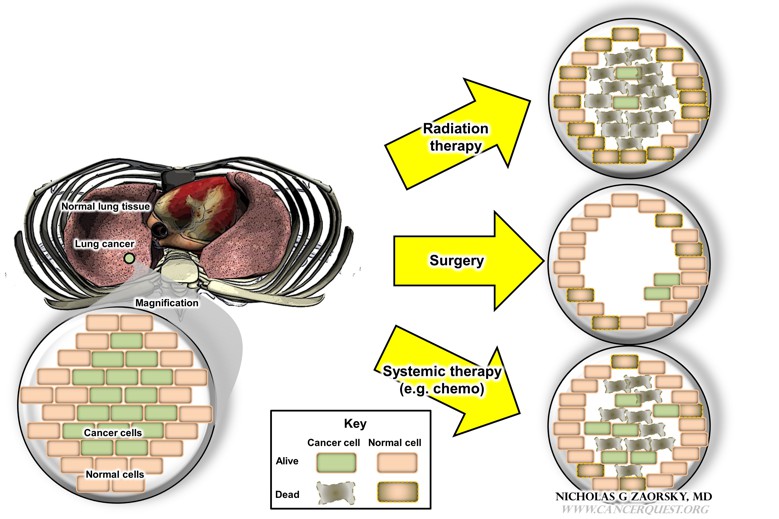
denna siffra jämför fördelarna och nackdelarna med de tre typerna av cancerbehandlingsalternativ. På vänster panel har en patient lungcancer; på uppgången nedan finns cancerceller (i grönt) och normala celler från de omgivande vävnaderna (i detta fall lunga). Förstoringen dras inte i skala. Effekterna av varje behandling (strålning, kirurgi, systemisk terapi) illustreras till höger; Observera att det finns viktiga skillnader i hur dessa behandlingar påverkar cancercellerna och patienten (beskrivs nedan).
strålterapi
strålterapi skapar 3D-modeller av tumören och omgivande normala strukturer. Strålterapi fokuserar på tumören och undviker normala vävnader (liknar ljuset i ett fokuseringsförstoringsglas).
fördelarna med strålning är:
- död av en stor andel cancerceller i tumören (strålning ensam kan användas för att bota några små tumörer)
- död av sjukdom, mikroskopiska, mycket små grupper av cancerceller som inte skulle vara synliga för det blotta ögat (till exempel vid operationen)
- förmåga att krympa tumörer (vilket kan bidra till att lindra massans effekt (tryck av en tumör i närliggande delar av kroppen); eller det kan göras före operation för att krympa tumörer till en storlek som gör dem behandlingsbara med kirurgi (resectable).
- relativ patientsäkerhet (strålning kan ges från utsidan av kroppen och fokusera på tumören, är smärtfri och kräver i allmänhet inte anestesi)
- arbetar för att göra systemisk terapi effektivare (dvs förmågan att döda fler celler tillsammans än någon av terapierna kunde göra ensam)
- organbevarande (t. ex. att inte ta bort ett bröst, struphuvud eller en del av mag-tarmkanalen, vilket skulle ha en signifikant negativ inverkan på patientens livskvalitet)
- stimulering av ett immunsvar mot tumören
nackdelarna med strålbehandling inkluderar:
- skador på omgivande vävnader (t.ex. lunga, hjärta), beroende på hur nära du är till tumören
- oförmåga att förstöra tumörceller som inte syns i de skannade bilderna, och därför inte alltid ingår i 3D-modeller som används för att planera strålning. Detta kan inkludera cancer i närliggande lymfkörtlar eller cancer som har spridit sig till avlägsna platser (metastatisk sjukdom).
- oförmåga att döda alla cancerceller i tumörer. Detta är mer troligt med stora tumörer.
- oförmåga att lindra effekten av massa på vissa delar av kroppen (t.ex. hjärnan). Detta kan leda till behovet av operation.
- dålig död av cancerceller i områden som inte har god syreförsörjning (till exempel i ett område efter operationen; i en lem med dålig blodtillförsel)
- ökad förekomst av sårkomplikationer och dålig läkning (t. ex. om kirurgi används efter strålning eller i delar utan god cirkulation)
- besväret med strålbehandling (t. ex. i vissa fall bör det ges dagligen, 5 dagar i veckan, i 1-2 månader)
kirurgi
för mycket av mänsklig historia var kirurgi den första behandlingslinjen för många solida tumörer. Med kirurgi tas patienten till operationssalen, bedövas och tumören avlägsnas. För vissa cancerformer kan hela tumören inte tas bort, men en del av den kan tas bort, en process som kallas cytoreduktion. Godartade tillväxter kan också avlägsnas.
fördelar med kirurgi inkluderar:
- avlägsnandet av en stor tumörvolym kan lindra massans effekt, vilket kan minska symtomen för tillfället
- eliminering av cancerceller som producerar blodfaktor som stimulerar tillväxten av cancerceller i andra delar av kroppen
- avlägsnandet av en tumör i en del av kroppen som inte kan behandlas med strålning (till exempel om patienten redan har fått strålning där) eller systemisk terapi (till exempel i hjärnan, där viss kemoterapi inte kan nå)
- potential att döda alla cancerceller i ett litet område (patienten kan botas endast med kirurgi)
- förmåga att observera cancervävnad (patologi).
- vävnadsprover kan undersökas för att bestämma de bästa behandlingsalternativen för den specifika patienten.
- om patienten redan har behandlats kan prover användas för att se hur cancern svarade på tidigare behandling för att se om mer av den behandlingen ska ges eller om behandlingen behöver ändras.
- bekvämlighet för patienten (eftersom kirurgi utförs en gång under en dag medan patienten sover)
nackdelarna med kirurgi är:
- oförmågan att döda mikroskopisk sjukdom runt tumörens kanter kan lämna tumörceller i patienten efter operationen.
- patienten måste kunna tolerera kirurgi och anestesi (dvs ha minimala medicinska problem, ha god lungfunktion, inte ta vissa mediciner)
- viss skada på närliggande normala vävnader (t. ex. avlägsnande av revben eller normal lungvävnad för att nå en lungtumör)
- komplikationer av kirurgi (t. ex. infektion och andra specifika fall)
- oförmåga att ta bort cancer i andra organ delar (t. ex.: metastatisk sjukdom)
- oförmåga att säkert ta bort döda celler på vissa delar av kroppen där strålbehandling kan ha färre biverkningar (till exempel i vissa typer av hjärntumörer)
- avlägsnande av ett organ som kan påverka patientens livskvalitet (till exempel bröst, struphuvud, tarm)
- kirurgens oförmåga att skilja cancerceller från normala celler till blotta ögat (särskilt efter kemoterapi eller strålning på platsen)
systemisk terapi
systemisk terapi inkluderar läkemedel som påverkar hela kroppen (ex: hormoner, kemoterapi, målinriktad terapi, antikroppar, vacciner, immunresponsmodifierare, komplementära och alternativa läkemedel, immunmodulatorer)
fördelarna med systemisk terapi inkluderar:
- förmåga att döda många cancerceller i hela kroppen (inklusive cancercellerna i huvudtumören och andra tumörer i kroppen)
- synergi med strålbehandling (t. ex.: att döda fler cancerceller tillsammans än någon annan terapi)
- förmåga att döda sjukdomsmikroskopisk i periferin av huvudtumören, som inte kunde detekteras vid en blick av en kirurg (vilket minskar risken för att det finns en positiv marginal vid operationen)
- anpassning av den systemiska behandlingen för varje patient (t.ex.: hormonella terapier för specifika cancerformer i bröstet, riktade terapier för lungcancer), ”ryggrad” av en personlig medicin.
- bevarande av ett organ (t.ex. underlåtenhet att ta bort bröstet, struphuvudet eller en del av mag-tarmkanalen, vilket kan ha betydande negativa effekter på patientens livskvalitet).
nackdelarna med systemisk terapi är:
- oförmåga att förstöra själva tumören (i de flesta fall bör systemisk terapi användas med antingen kirurgi eller strålbehandling)
- oförmåga att styra den systemiska behandlingen om en patient tar vissa mediciner (t. ex.: eller har vissa medicinska tillstånd (t.ex. njursvikt, leversvikt, hjärtsjukdom).
- systemiska toxiciteter (som är terapiberoende; eftersom terapier går genom hela kroppen kan de påverka alla friska strukturer)
- oförmåga att penetrera vävnaden där tumören är belägen (t. ex.: eller gå till en extremitet där det är dålig cirkulation)
- döden motsvarar inte cancerceller i tumörerna (som har hundratals badbollar, om hälften av dem går slumpmässigt, är det inte känt var är resten av dem, eller i det här fallet vet var de finns i cancercellerna)
- besvär relaterade (t. ex. vissa former av kemoterapi bör appliceras dagligen, 5 dagar i veckan, under veckor; eller måste tas oralt i flera år.
lär dig hur cancerläkemedel upptäcks och utvecklas.
för att hitta information om ett specifikt cancerläkemedel eller behandling kan du söka på webbplatsen med hjälp av sökverktyget högst upp på sidan och gå direkt till de sidor som är mest relevanta för behandlingen av intresse.
FDA (Food and Drug Administration) ansvarar för att godkänna läkemedel som onkologer kan använda för att behandla cancer och utvärderar också läkemedel eller andra produkter som kan minska risken för cancer.
besök FDA-sidan för en lista över läkemedel som nyligen har godkänts. Läkemedelsgodkännanden listas efter datum och du kan se mer information om alla godkända objekt.
Läs mer om FDA: s kontor för onkologiska produkter .
om du tycker att detta material är användbart, överväg att länka till vår webbplats.