perifer vaskulär undersökning – OSSE-Guide
perifer vaskulär undersökning visas ofta i OSCE. Du förväntas hämta de relevanta kliniska tecknen på perifer vaskulär sjukdom (PVD) med hjälp av dina undersökningsförmåga. Denna perifera vaskulära undersökning OSSE-guide ger en tydlig steg-för-steg-metod för att undersöka det perifera kärlsystemet, med en inkluderad videodemonstration.
Inledning
tvätta händerna och don PPE vid behov.
presentera dig själv för patienten inklusive ditt namn och din roll.
bekräfta patientens namn och födelsedatum.
förklara kortfattat vad undersökningen kommer att innebära med hjälp av patientvänligt språk.
få samtycke för att fortsätta med undersökningen.
exponera patientens lemmar och buk tillräckligt för undersökningen (Erbjud en filt för att tillåta exponering endast vid behov).
placera patienten på sängen, med sängens huvud vid 45 kcal.
fråga patienten om de har någon smärta innan du fortsätter med den kliniska undersökningen.
allmän inspektion
kliniska tecken
inspektera patienten från slutet av sängen medan du är i vila och letar efter kliniska tecken som tyder på underliggande patologi:
- saknade lemmar/ siffror: kan bero på amputation sekundär till kritisk ischemi.
- ärr: kan indikera tidigare kirurgiska ingrepp (t.ex. bypassoperation) eller läkta sår.
föremål och utrustning
leta efter föremål eller utrustning på eller runt patienten som kan ge användbar inblick i deras medicinska historia och nuvarande kliniska status:
- medicinsk utrustning: notera eventuella förband och extremitetsprotes.
- mobilitetshjälpmedel: föremål som rullstolar och gånghjälpmedel ger en indikation på patientens nuvarande mobilitetsstatus.
- vitala tecken: diagram på vilka vitala tecken registreras ger en indikation på patientens nuvarande kliniska status och hur deras fysiologiska parametrar har förändrats över tiden.
- recept: förskrivningsdiagram eller personliga recept kan ge användbar information om patientens senaste mediciner.
-
 allmän inspektion
allmän inspektion
övre extremiteter
inspektion
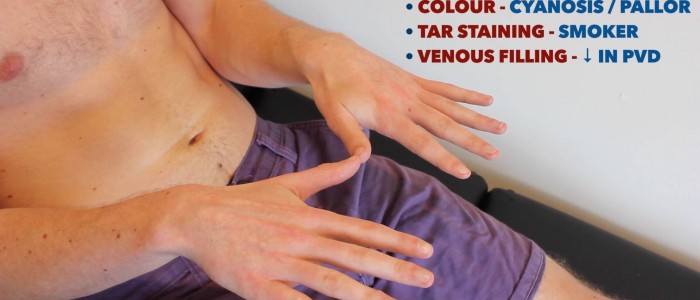
inspektera och jämföra övre extremiteter:
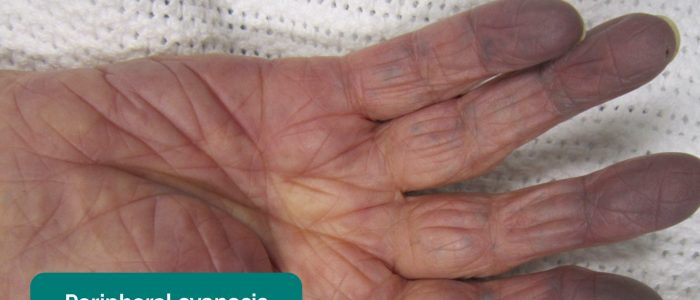
- perifer cyanos: blåaktig missfärgning av huden förknippad med låg SpO2 i de drabbade vävnaderna (t.ex. kan förekomma i periferierna i PVD på grund av dålig perfusion).
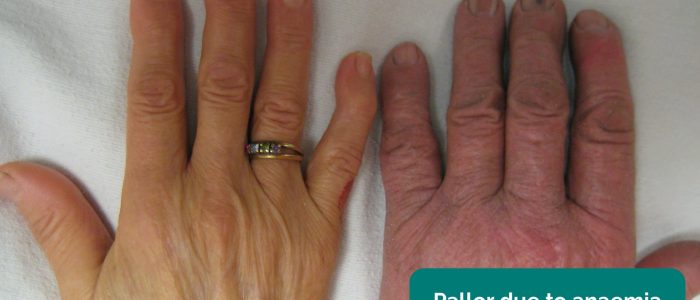
- perifer blekhet: en blek färg på huden som kan föreslå dålig perfusion (t.ex. PVD).
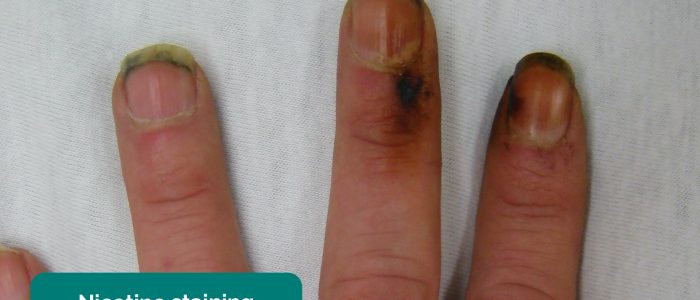
- Tjärfärgning: orsakad av rökning, en signifikant riskfaktor för hjärt-kärlsjukdom (t.ex. PVD, kranskärlssjukdom, hypertoni).
- Xanthomata: upphöjda gula kolesterolrika avlagringar som ofta noteras på handflatan, senor i handleden och armbågen. Xanthomata är associerade med hyperlipidemi (vanligtvis familjär hyperkolesterolemi), en annan viktig riskfaktor för hjärt-kärlsjukdom.
- kallbrand: vävnadsnekros sekundär till otillräcklig perfusion. Typiska framträdanden inkluderar en förändring i hudfärg (t.ex. Röd, svart) och nedbrytning av tillhörande vävnad.
-
 inspektera övre extremiteter
inspektera övre extremiteter
temperatur och kapillär påfyllningstid (CRT)
temperatur
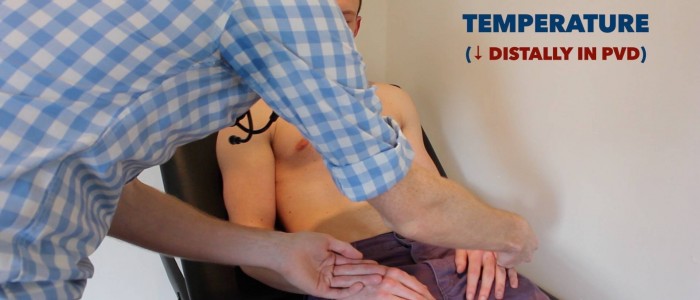
placera den dorsala aspekten av din hand på patientens övre extremiteter för att bedöma temperaturen:
- hos friska individer bör de övre extremiteterna vara symmetriskt varma, vilket tyder på adekvat perfusion.
- en sval och blek lem är en indikation på dålig arteriell perfusion.
Kapillärpåfyllningstid (CRT)
mätning av kapillärpåfyllningstid (CRT) i händerna är ett användbart sätt att bedöma perifer perfusion:
- applicera fem sekunders tryck på den distala falanxen på en av patientens fingrar och släpp sedan.
- hos friska individer bör den initiala blekheten i området du komprimerade återgå till sin normala färg på mindre än två sekunder.
- en CRT som är större än två sekunder antyder dålig perifer perfusion.
- innan du bedömer CRT, kontrollera att patienten för närvarande inte har smärta i fingrarna.
-
 Bedöm och jämför övre extremitetstemperatur
Bedöm och jämför övre extremitetstemperatur
pulser
radiell puls
palpera patientens radiella puls, belägen vid den radiella sidan av handleden, med spetsarna på ditt index och mittfingrar inriktade i längdriktningen under artärens gång.
när du har hittat den radiella pulsen, bedöma hastigheten och rytmen, palpera i minst 5 hjärtcykler.
Radialfördröjning
Radialfördröjning beskriver en förlust av synkronicitet mellan den radiella pulsen på varje arm.
för att bedöma för radiell fördröjning:
- palpera båda radiella pulserna samtidigt.
- hos friska individer bör pulserna inträffa samtidigt.
- om de radiella pulserna inte är synkroniserade, skulle detta beskrivas som radioradiell fördröjning.
orsaker till radiell fördröjning inkluderar:
- subklavisk artärstenos (t. ex. kompression av en cervikal revben)
- aortadissektion
Brachialpuls
palpera brachialpulsen i varje arm, bedöma volym och karaktär:
- stöd patientens högra underarm med vänster hand.
- placera patienten så att överarmen är bortförd, armbågen är delvis böjd och underarmen roteras externt.
- med din högra hand, palpate medial till biceps brachii senan och lateral till medial epicondyle av humerus.
- djupare palpation krävs (jämfört med radiell pulspalpation) på grund av placeringen av brachialartären.
-
 palpera den radiella pulsen
palpera den radiella pulsen
blodtryck (BP)
Mät patientens blodtryck i båda armarna (se vår blodtrycksguide för mer information).
- brett pulstryck (mer än 100 mmHg skillnad mellan systoliskt och diastoliskt blodtryck) kan associeras med aortauppblåsning och aortadissektion.
- en skillnad på mer än 20 mmHg i BP mellan armarna är onormal och är associerad med aortadissektion.
i en PvE OSSE-station är det osannolikt att du förväntas göra en grundlig blodtrycksbedömning på grund av tidsbegränsningar, men du bör visa att du har en medvetenhet om vad detta skulle innebära.
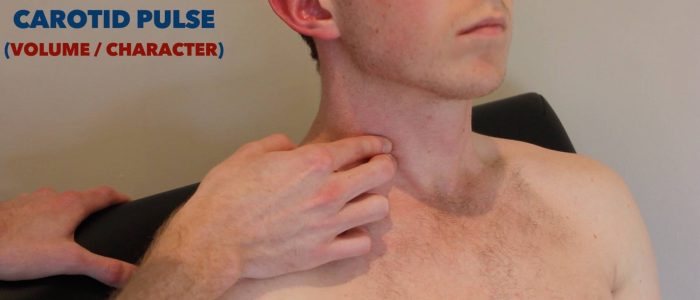
Carotidpuls
carotidpulsen kan placeras mellan struphuvudet och den främre gränsen för sternocleidomastoidmuskeln.
auskultera halspulsådern
innan du palperar halspulsådern måste du auskultera kärlet för att utesluta närvaron av en bruit. Närvaron av en bruit antyder underliggande karotisstenos, vilket gör palpation av kärlet potentiellt farligt på grund av risken för att lossa en karotidplack och orsaka en ischemisk stroke.
placera membranet i ditt stetoskop mellan struphuvudet och den främre gränsen för sternocleidomastoidmuskeln över Halspulsen och be patienten att ta ett djupt andetag och håll det sedan medan du lyssnar.
var medveten om att vid denna tidpunkt i undersökningen kan närvaron av en ’carotidbruit’ faktiskt vara ett strålande hjärtmumling (t.ex. aortastenos).
palpera Halspulsen
om inga bruits identifierades, fortsätt till halspulspalpation:
1. Se till att patienten är placerad säkert på sängen, eftersom det finns risk för att inducera reflex bradykardi vid palpering av halspulsådern (potentiellt orsaka synkopeepisod).
2. Placera försiktigt fingrarna mellan struphuvudet och den främre gränsen för sternocleidomastoidmuskeln för att lokalisera Halspulsen.
3. Bedöm karaktären (t.ex. långsam stigande, trådig) och volymen av pulsen.
-
 auskultera halspulsådern
auskultera halspulsådern
buken
se till att det finns tillräcklig exponering för bukundersökning: om patienten bär shorts, bör midjebandet placeras för att vara i nivå med pubic symfysen.
inspektion
inspektera buken och leta efter någon uppenbar pulsering. Abdominal aorta kan vara belägen i epigastriumets mittlinje.
Palpation
palpera aortan
1. Med båda händerna utför djup palpation bara överlägsen naveln i mittlinjen.
2. Notera rörelsen av fingrarna:
- hos friska individer bör dina händer börja röra sig överlägset med varje pulsering av aortan.
- om dina händer rör sig utåt, antyder det närvaron av en expansilmassa (t.ex. abdominal aortaaneurysm).
Detta är ett grovt kliniskt test och ytterligare undersökningar skulle krävas innan en diagnos av en abdominal aortaaneurysm gjordes.
auskultation
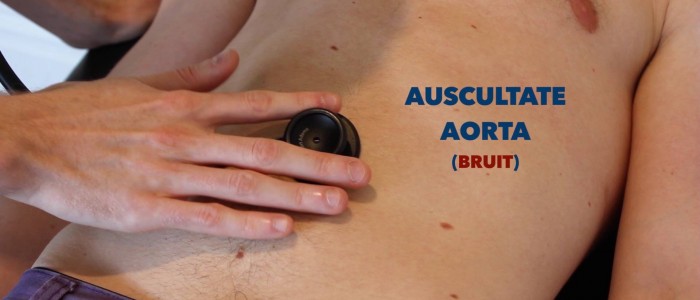
auskultera aorta och njurartärer
auskultera över aorta och njurartärer för att identifiera vaskulära blåmärken som tyder på turbulent blodflöde:
- aorta bruits: auskultera 1-2 cm överlägsen navelsträngen, en bruit här kan vara associerad med en abdominal aortaaneurysm.
- njurskador: auskultera 1-2 cm överlägsen navelsträngen och något lateralt mot mittlinjen på varje sida. En bruit på denna plats kan vara associerad med njurartärstenos.
-
 Palpate abdominal aorta
Palpate abdominal aorta
nedre extremiteter
inspektion
inspektera och jämföra nedre extremiteterna:
- perifer cyanos: blåaktig missfärgning av huden förknippad med låg SpO2 i de drabbade vävnaderna (t.ex. kan förekomma i periferierna i PVD på grund av dålig perfusion).
- perifer pallor: en blek färg på huden som kan föreslå dålig perfusion.
- ischemisk rubour: en mörkröd missfärgning av benet som vanligtvis utvecklas när lemmen är beroende. Ischemisk rubour uppstår på grund av förlusten av kapillärton i samband med PVD.
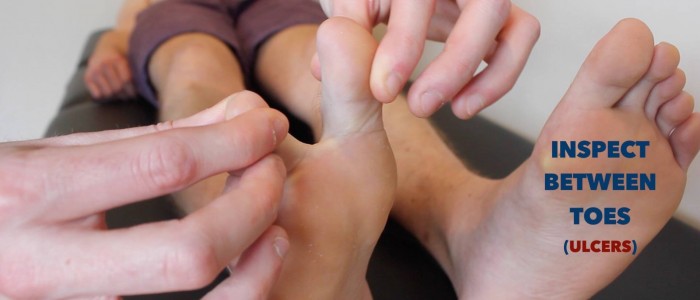
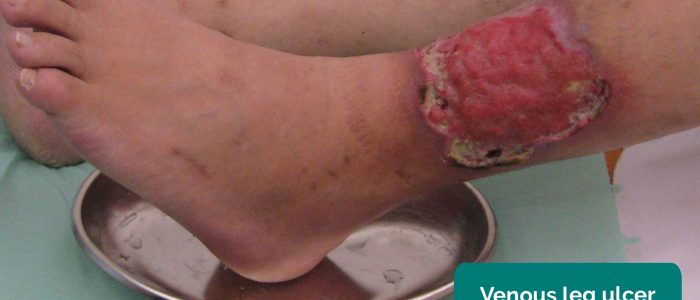
- venösa sår: vanligtvis stora och grunda sår med oregelbundna gränser som bara är lätt smärtsamma. Dessa sår utvecklas oftast över den mediala aspekten av fotleden.
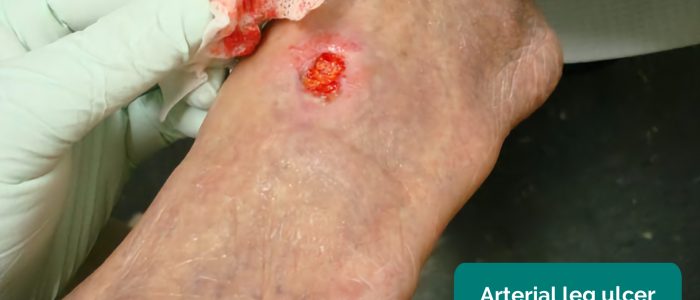
- arteriella sår: vanligtvis små, väldefinierade, djupa sår som är mycket smärtsamma. Dessa sår utvecklas oftast i de mest perifera regionerna i en lem (t.ex. ändarna på siffrorna).
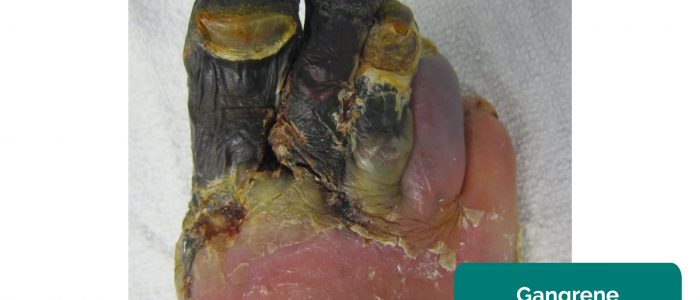
- gangren: vävnadsnekros sekundär till otillräcklig perfusion. Typiska framträdanden inkluderar en förändring i hudfärg (t.ex. Röd, svart) och nedbrytning av tillhörande vävnad.
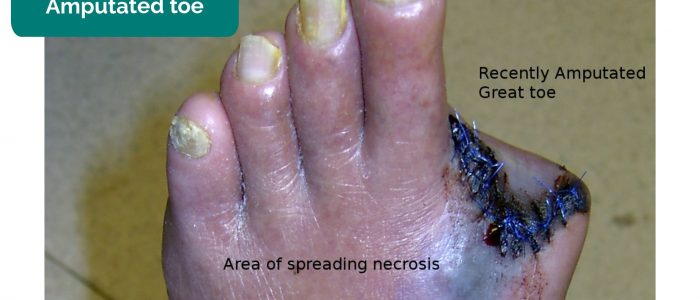
- saknade lemmar, tår, fingrar: på grund av amputation sekundär till kritisk ischemi.
- ärr: kan indikera tidigare kirurgiska ingrepp (t.ex. bypassoperation) eller läkta sår.
- håravfall: associerad med PVD på grund av kronisk försämring av vävnadsperfusion.
- muskelavfall: associerad med kronisk perifer kärlsjukdom.
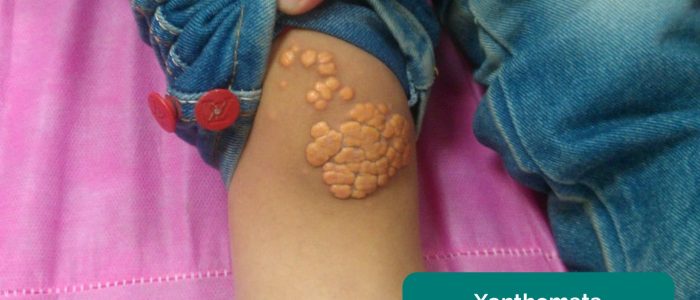
- Xanthomata: upphöjda gula kolesterolrika avlagringar som kan finnas över knä eller fotled. Xanthomata är associerade med hyperlipidemi (vanligtvis familjär hyperkolesterolemi), en annan viktig riskfaktor för hjärt-kärlsjukdom.
- förlamning: kritisk ischemi i extremiteterna kan orsaka svaghet och förlamning av en lem. För att utföra en snabb grovmotorisk bedömning, be patienten att vinkla tårna.
-
 inspektera benen
inspektera benen
temperatur och kapillärpåfyllningstid (CRT)
temperatur
placera den dorsala aspekten av din hand på patientens nedre extremiteter för att bedöma och jämför temperatur:
- hos friska individer bör underbenen vara symmetriskt varma, vilket tyder på adekvat perfusion.
- en sval och blek lem är en indikation på dålig arteriell perfusion.
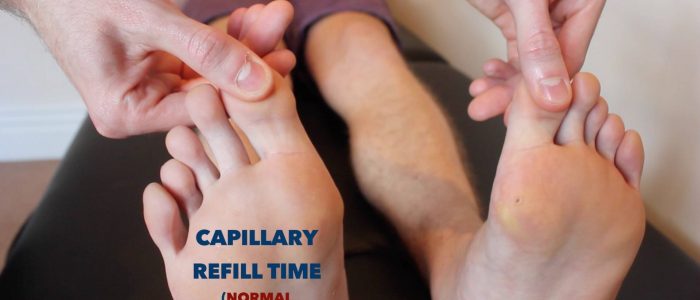
Kapillärpåfyllningstid (CRT)
mätning av kapillärpåfyllningstid (CRT) i nedre extremiteterna är ett användbart screeningsverktyg för att snabbt bedöma perifer perfusion:
- applicera fem sekunders tryck på den distala falanxen på en av patientens tår och släpp sedan.
- hos friska individer bör den initiala blekheten i området du komprimerade återgå till sin normala färg på mindre än två sekunder.
- en CRT som är större än två sekunder antyder dålig perifer perfusion.
- innan du bedömer CRT, kontrollera att patienten för närvarande inte har smärta i tårna.
-
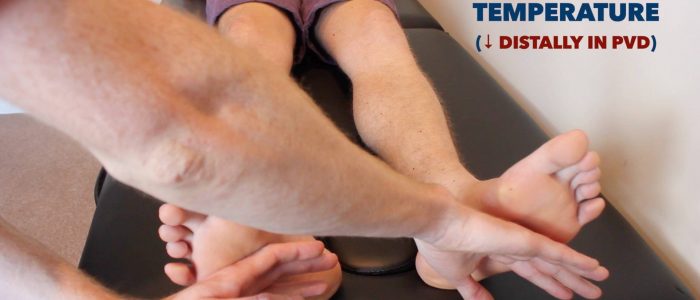 Bedöm och jämför temperaturen i nedre extremiteterna
Bedöm och jämför temperaturen i nedre extremiteterna
pulser
vid bedömning av pulserna i underbenen arbetar proximalt till distalt-detta gör att du kan bedöma och jämföra arteriell inflöde i varje ben. Om pulser inte är palpabla kan en doppler användas för att bedöma blodflödet genom ett kärl.
Femoral puls
palpera femoral puls:
- femoral puls kan palperas vid mitten av inguinalpunkten, som ligger halvvägs mellan den främre överlägsna iliac ryggraden och pubic symfysen.
- kontrollera att pulsen är närvarande och bedöma pulsvolymen.
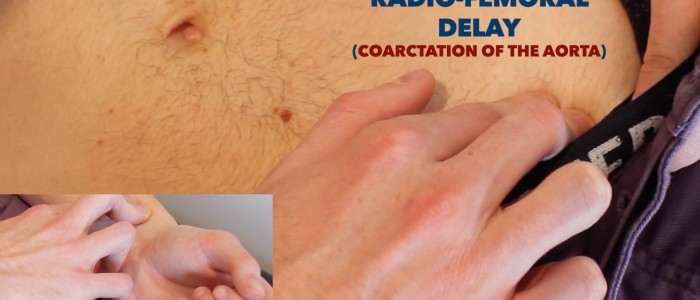
utvärdera för radio-femoral fördröjning:
- palpera femoral puls och radiell puls samtidigt.
- hos friska individer bör pulserna inträffa samtidigt.
- om pulserna är synkroniserade indikerar detta radio-femoral fördröjning.
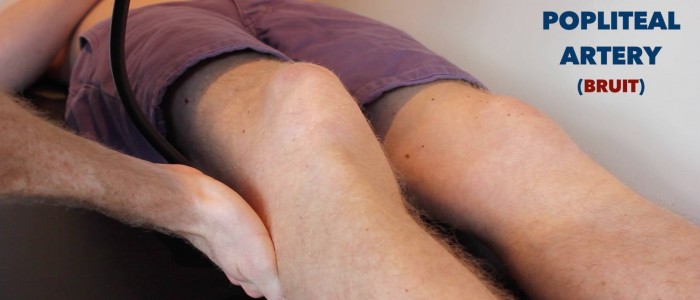
auskultera över femoral puls för att screena för bruits:
- Bruits i denna region föreslår antingen femoral eller iliac stenos.
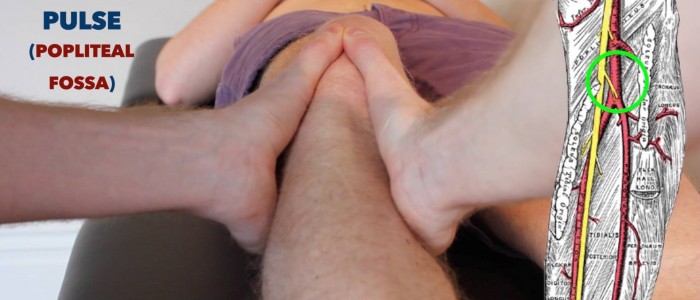
Popliteal puls
palpera popliteal puls:
- poplitealpulsen kan palperas i den underlägsna regionen av popliteal fossa.
- med patienten benägen, be dem att slappna av benen och placera tummen på tibial tuberositeten.
- böj passivt patientens knä till 30 kcal när du krullar fingrarna i poplitealfossan. Detta bör låta dig känna pulsen, eftersom du komprimerar poplitealartären mot tibia.
- denna puls är ofta svår att palpera, så låtsas inte att du kan känna den om du inte kan. poplitealartären är en av de djupaste strukturerna i fossa, så undersökaren kommer att förstå om du inte kan hitta artären.
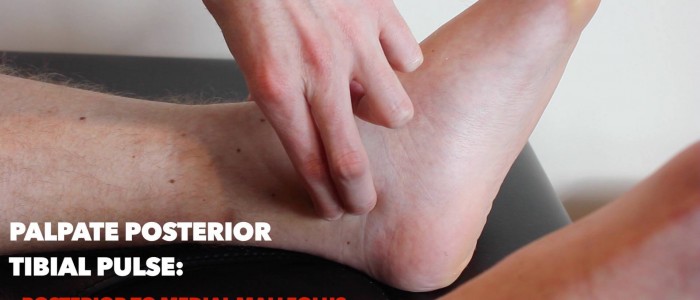
bakre tibialpuls
palpera den bakre tibialpulsen:
- den bakre tibialpulsen kan placeras bakom den mediala malleolusen i tibia.
- palpera pulsen för att bekräfta dess närvaro och jämför sedan pulsstyrkan mellan fötterna.
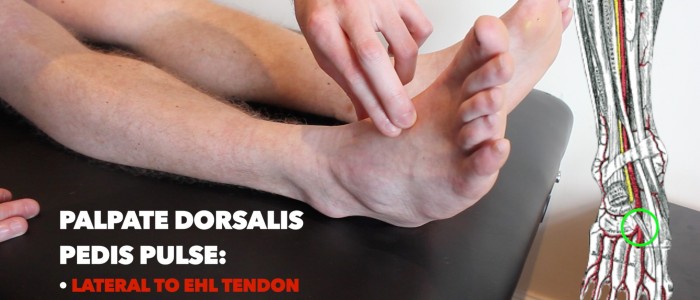
Dorsalis pedis puls
palpera dorsalis pedis puls:
- dorsalis pedis-pulsen kan placeras över fotens dorsum, lateral till extensor hallucis longus-senan, över den andra och tredje cuneiformbenen.
- palpera pulsen för att bekräfta dess närvaro och jämför sedan pulsstyrkan mellan fötterna.
-
 Palpate femoral puls
Palpate femoral puls
Sensation
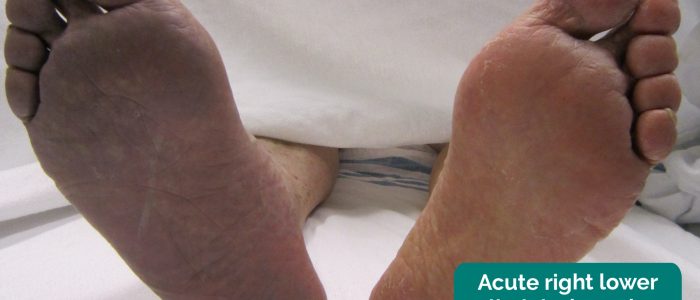
långsamt progressiv perifer neuropati är vanlig hos patienter med signifikant perifer kärlsjukdom. Detta resulterar i en handske och strumpfördelning av sensorisk förlust. Akut kritisk lemmischemi orsakar snabbt insättande parathesi i den drabbade lemmen.
grov perifer sensationsbedömning
utför en grov bedömning av perifer sensation:
1. Be patienten att stänga ögonen medan du rör vid bröstbenet med en bomullsull för att ge ett exempel på lätt beröring.
2. Be patienten att säga ” ja ” när de känner känslan.
3. Med hjälp av wisp av bomullsull, börja bedöma lätt beröring känsla rör sig distalt till proximal, jämföra varje sida när du går genom att fråga patienten om det känns samma:
- om känslan är intakt distalt krävs ingen ytterligare bedömning.
- om det finns ett sensoriskt underskott, fortsätt att röra sig proximalt tills patienten kan känna bomullsullen och notera nivån vid vilken detta inträffar.
-
 bedöma lätt beröring känsla distalt
bedöma lätt beröring känsla distalt
Buergers test
Buergers test används för att bedöma tillräckligheten för artärtillförseln till benet.
för att utföra Buergers test:
1. När patienten är placerad liggande, stå längst ner i sängen och höja båda patientens fötter till 45 kcal i 1-2 minuter.
2. Observera färgen på lemmarna:
- utvecklingen av pallor indikerar att perifert arteriellt tryck inte kan övervinna effekterna av tyngdkraften, vilket resulterar i förlust av lem perfusion. Om en lem utvecklar blekhet, notera i vilken vinkel detta inträffar (t.ex. 25 kcal), detta kallas Buergers vinkel.
- i en frisk individ ska hela benet förbli rosa, även i en vinkel på 90 kg.
- en Buergers vinkel på mindre än 20 kg indikerar allvarlig ischemi i extremiteterna.
3. Sätt patienten upp och be dem att hänga benen ner över sängens sida:
- Gravity bör nu hjälpa reperfusion av benet, vilket resulterar i återgång av färg till patientens lem.
- benet blir initialt en blåaktig färg på grund av passage av deoxygenerat blod genom den ischemiska vävnaden. Då blir benet rött på grund av reaktiv hyperemi sekundär till Post-hypoxisk arteriolär dilatation (driven av anaeroba metaboliska avfallsprodukter).
för att slutföra undersökningen…
förklara för patienten att undersökningen nu är klar.
tacka patienten för sin tid.
kassera personlig skyddsutrustning på lämpligt sätt och tvätta händerna.
sammanfatta dina resultat.
Exempelöversikt
”idag undersökte jag Smith, en 64-årig man. Vid allmän inspektion verkade patienten bekväm i vila och det fanns inga föremål eller medicinsk utrustning runt sängen av relevans.”
” de övre extremiteterna hade ingen stigmata av perifer kärlsjukdom och var symmetriskt varma, med en normal kapillärpåfyllningstid.”
” pulsen var regelbunden och det fanns ingen radioradiell fördröjning. Vid auskultation av halspulsåderna fanns inga tecken på halspulsåder och vid palpation hade Halspulsen normal volym och karaktär.”
” Abdominal undersökning var unremarkable.”
” underbenen hade ingen stigmata av perifer kärlsjukdom och var symmetriskt varma, med en normal kapillärpåfyllningstid. Pulser var normala i båda nedre extremiteterna och det noterades inga grova neurologiska underskott.”
” Buergers test var negativt.”
” Sammanfattningsvis överensstämmer dessa resultat med en normal perifer vaskulär undersökning.”
” för fullständighet vill jag utföra följande ytterligare bedömningar och undersökningar.”
ytterligare bedömningar och utredningar
föreslå ytterligare bedömningar och utredningar till examinator:
- blodtrycksmätning: att identifiera signifikanta skillnader mellan de två armarna som tyder på aortadissektion.
- kardiovaskulär undersökning: för fullständig bedömning av kärlsystemet.
- Ankel-brachialtrycksindex (ABPI) mätning: för att ytterligare bedöma perfusion i nedre extremiteterna.
- neurologisk undersökning av övre och nedre extremiteter: om grova neurologiska underskott noterades under perifer vaskulär undersökning.
granskare
Mr Craig Nesbitt (MD, FRCS, MBChB Hons)
vaskulär och endovaskulär konsult
Mr Sandip Nandhra
kärlkirurgi Registrar
Visa referenser
- James Heilman, md. Anpassad av nördiga läkare. Perifer pallor. Licens: CC BY-SA.
- James Heilman, MD. Anpassad av nördiga läkare. Cyanos. Licens: CC BY-SA.
- James Heilman, MD. Anpassad av nördiga läkare. Tjära färgning. Licens: CC BY-SA.
- James Heilman, MD. Anpassad av nördiga läkare. Akut ischemi i extremiteterna. Licens: CC BY-SA.
- Milorad Dimi Bisexuell MD Anpassad av nördiga läkare. Venöst sår. Licens: CC BY 3.0.
- Jonathan Moore. Anpassad av nördiga läkare. Arteriellt sår. Licens: CC BY 3.0.
- James Heilman, MD. Anpassad av nördiga läkare. Kallbrand. Licens: CC BY-SA.
- Drgnu23. Anpassad av nördiga läkare. Amputerad tå. Licens: CC BY-SA.
- Min.neel. Xantom. Anpassad av nördiga läkare. Licens: CC BY-SA.