Tilnærmelser til ekkokardiografisk vurdering af venstre ventrikulær masse: hvad tilføjer ekkokardiografi?
introduktion
venstre ventrikulær masse (LVM) er en veletableret foranstaltning, der uafhængigt kan forudsige uønskede kardiovaskulære hændelser og for tidlig død.1-3 populationsbaserede undersøgelser har afsløret, at øget LVM og venstre ventrikulær hypertrofi (LVH) som vurderet ved todimensionale (2D) m-mode ekkokardiografi målinger giver prognostisk information ud over traditionelle hjerte-kar-sygdomme (CVD) risikofaktorer.4-6 i den banebrydende Framingham Heart Study, efter justering for alder og traditionelle risikofaktorer, var den relative risiko for koronar sygdom pr.50 g/m stigning i LVM 1,67 hos mænd og 1,60 hos kvinder.4 tilsvarende i kardiovaskulær Sundhedsundersøgelsens ældre kohorte var det multiple-risikojusterede fareforhold for den højeste kvartil af kønsspecifik LVM 3,36 sammenlignet med den laveste kvartil.5 derudover har en lav traditionel CVD-risikoprofil hos unge voksne været forbundet med lavere LVM og følgelig lavere CV-sygelighed og dødelighed.7 Derfor er LVM blevet udråbt som et passende mål for CVD-risikostratificering og en markør for subklinisk sygdom.4,8 desuden er regressionen af LVH hos patienter med hypertension behandlet med antihypertensiv medicin eller efter udskiftning af aortaklappen hos patienter med svær aortaklaffestenose blevet forbundet med forbedrede CVD-resultater.9,10
nøglefaktorer, der påvirker LVM
LVM er stærkt påvirket af kropsstørrelse. Men selv efter justering for antropometriske variabler har mænd større LVM end kvinder.11 tilsvarende har atleter øget LVM sammenlignet med nonathletes,12 og sorte mænd og kvinder har større LVM end deres hvide eller asiatiske kolleger.11,13 ligeledes er fedme forbundet med øget LVM. De førnævnte kropsstørrelse-, etnisk-og træningsrelaterede faktorer er forbundet med øget LVM såvel som proportionale stigninger i venstre ventrikulær (LV) volumen, som oprindeligt opretholder normal LV-vægspænding.12 følgelig forbliver LV relativ vægtykkelse, defineret som forholdet mellem to gange LV inferolateral vægtykkelse og LV indre diameter målt ved slutdiastol, i første omgang uændret. Andre faktorer, der skal overvejes, er alder og blodtryk.
Kropsstørrelsesindekseringsmetoder for LVM
normale værdier for LVM er afledt af undersøgelser af den generelle befolkning uden hypertension eller fedme.12,14 Separate afskæringsværdier for kropsstørrelsesjusteret LVM er blevet brugt til mænd og kvinder.12,15 for at muliggøre sammenligning af LVM blandt forsøgspersoner med forskellige kropsstørrelser er forskellige allometriske tilgange blevet foreslået for at normalisere LVM.14 Der er imidlertid kontroverser om den bedste metode til indeksering af LVM.
kropsoverfladeareal (BSA) var den første antropometriske variabel, der blev brugt til at indeksere LVM og har vist en stærkere statistisk korrelation end højden med LVM16 og bedre identifikation af hypertensionsrelateret LVH.17 imidlertid er indeksering af BSA blevet bemærket for at minimere virkningen af fedme på LVM, og det undervurderer derfor forekomsten af fedmerelateret LVH.18 Derfor er højden også blevet anvendt til indeksering (enten højde alene eller højde hævet til en allometrisk effekt på 1,7 eller 2,7).15,18-20 indeksering af LVM til højde hævet til en allometrisk eksponent på 2,7 (LVM/højde2.7) sammenlignet med BSA eller højde alene har vist bedre forudsigelig værdi for CVD-resultater, bedre påvisning af fedmerelateret LVH og mindre variation af LVM blandt normale individer.19,21 Chirinos et al. viste, at indeksering til LVM / height1.7 var den bedste metode sammenlignet med BSA og height2.7, for at identificere fedmerelateret LVH og var mere konsekvent forbundet med CVD-resultater og dødelighed af alle årsager.15 i en population med lav forekomst af fedme var der ingen signifikant forskel i den risiko, der tilskrives LVH, uanset indekseringsmetoden.20 BSA er blevet bredt vedtaget af American Society of Echocardiography (ASE) og European Association of Cardiovascular Imaging som den foretrukne metode til indeksering af LVM.14
ekkokardiografi LVM-Målingsmetode og sammenligning med kardiovaskulær magnetisk resonans (CMR)
i betragtning af den kliniske betydning af LVM er det vigtigt at have en pålidelig metode til estimering. Ekkokardiografi tilbyder en pålidelig, ikke-invasiv, hurtigt tilgængelig og relativt billig metode til estimering af LVM. Uanset den anvendte metode udledes LVM-estimering ved at konvertere myokardvolumen til masse ved at multiplicere volumenet med myokardtætheden på 1,05 g/mL.14
den første og mest almindeligt anvendte ekkokardiografimetode til LVM-estimering er den lineære metode, der bruger slutdiastolisk lineære målinger af interventrikulær septum (IVSd), LV inferolateral vægtykkelse og LV indre diameter afledt af 2D-styret M-tilstand eller direkte 2D ekkokardiografi. Denne metode anvender formlen Devereuks og Reichek “cube”, som antager en prolate ellipsoid form af LV med et forhold på 1:2 mindre – til hovedakse (Figur 1).22 cube-formlen inkluderer en korrektion på 20% baseret på overvurdering af LVM i tidligere valideringsundersøgelser.14
det er vigtigt at erhverve LV-billeder ved slutdiastolen med ultralydstrålen rettet vinkelret på LV-langaksen omtrent på niveauet med mitralventilens brochurespidser fra enten en parastern langakse eller kortaksevisning.12 derudover kan værdierne for LV-tykkelse opnået ved direkte 2D være mindre end dem, der opnås ved M-tilstand; derfor kan normale værdier for LVM muligvis ikke udskiftes.14 de nuværende retningslinjer for kvantificering af Ase og European Association of Cardiovascular Imaging Chamber anbefaler brugen af LV-væv-blodgrænsefladen til LVM-måling og foreslår normale værdier afledt af denne tilgang (Figur 1).12,14,23 på grund af sin enkelhed, let erhvervelse og lavere målt variabilitet anbefalede ASE og European Association of Cardiovascular Imaging, at den lineære metode (2D-styret M-tilstand eller direkte 2D) implementeres som den bedste screeningsteknik for LVH. Derudover er de fleste data om den prognostiske værdi af LVM baseret på denne metode. Imidlertid kan enhver fejl i lineære målinger resultere i betydelige unøjagtigheder, fordi alle målinger er kuberet i LVM-formlen. Denne formel er heller ikke nøjagtig i asymmetrisk LVH, dilateret kardiomyopati og andre tilstande med regionale forskelle i LV-vægtykkelse.14
Figur 1: Lineære og 2D ekkokardiografiske metoder til LVM måling
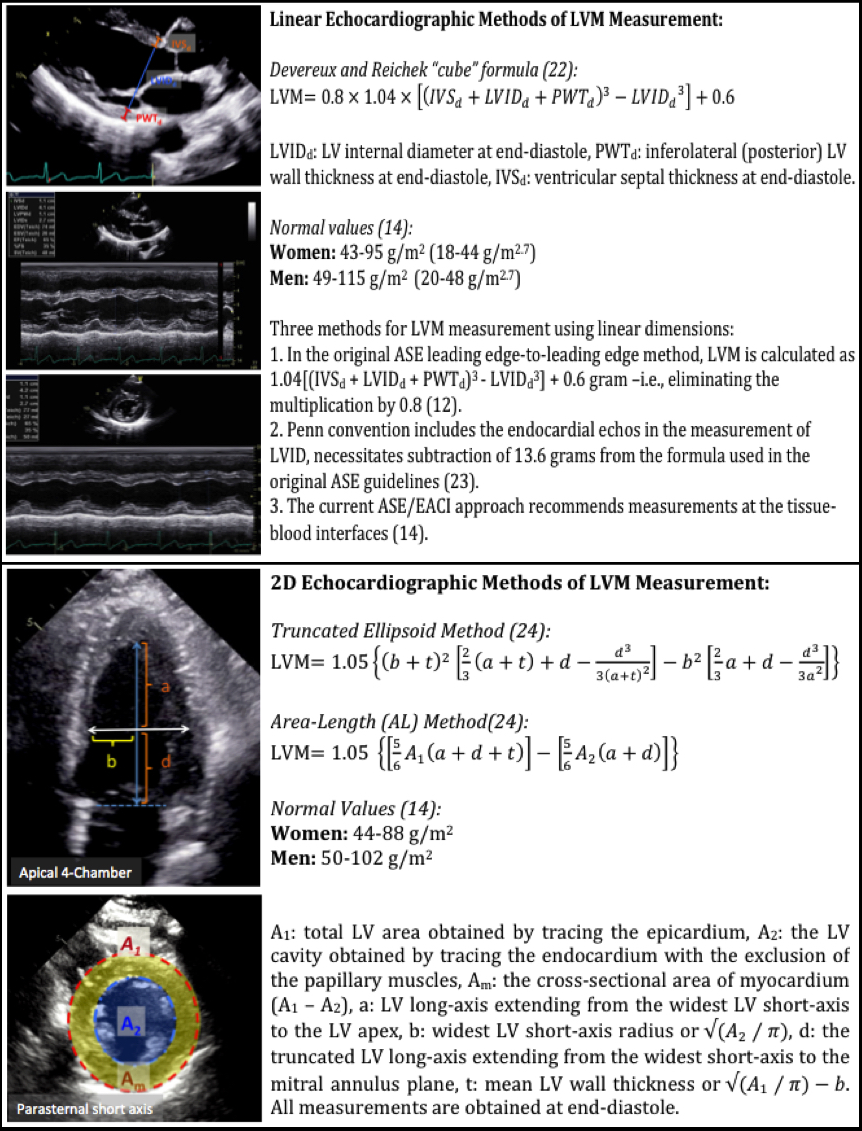
de mest almindeligt anvendte 2D-ekkokardiografimetoder til LVM-estimering er areallængde og trunkerede ellipsoide metoder.14 i begge måles området på midtpapillærniveau i parasternal kortaksevisning og ved slutdiastol (Figur 1).24 Postmortem-data har vist, at både 2D-ekkokardiografimetoder (areallængde og trunkeret ellipsoid) og 2D-styrede m-tilstandsmålinger af LVM var sammenlignelige med beskedne korrelationer med obduktionsafledt LVM (r = 0,66-0.72 for 2D ekkokardiografi og r = 0,78 for 2D-styret m-tilstand).25 de demonstrerede også, at både areallængde-og trunkeret ellipsoid – afledt LVM var sammenlignelige i deres korrelation med obduktion LVM, og inkluderingen af papillære muskler i områdemålingerne havde en tendens til at overvurdere LVM.25
en begrænsning af 2D-metoderne er, at de er afhængige af geometriske antagelser, der ikke er anvendelige, når der er større LV-forvrængninger, eller når LV er forkortet.12 desuden kræver 2D-metoderne i sammenligning med M-tilstand bedre ekkokardiografivinduer for at identificere endokardiale og epikardiale grænser.24 normale referenceværdier for LVM-indekser ved hjælp af 2D-ekkokardiografi er anført i figur 1.14
den sidste ekkokardiografimetode til måling af LVM er brugen af 3-D-billeddannelse i realtid. 3D-ekkokardiografi i realtid er afhængig af direkte måling af LV uden geometriske antagelser; derfor kan det teoretisk give en mere nøjagtig estimering af LVM end lineær M-tilstand eller 2D-metoder. Derudover har 3D-estimering i realtid af LVM vist bedre overensstemmelse med CMR-målinger end 2D direkte og M-mode ekkokardiografimålinger.26-27 realtids 3D-vurdering af LVM viste fremragende korrelation med CMR-data med en Pearsons korrelationskoefficient (r) på 0,99 sammenlignet med 2D-metoden versus CMR, som havde en r på 0,84.26 tilsvarende var interobserver-og intraobservervariabiliteten af 3D-målinger i realtid henholdsvis 7% og 8%, hvilket var signifikant bedre end interobserver-og intraobservervariabiliteten af 2D-metoden (henholdsvis 37% og 19%).27 derudover svarede LVM-værdier efter 3D i realtid til CMR-værdier med kun en minimal bias på 4 gram.27 derfor forbedrer 3D-teknikken i realtid nøjagtigheden og reproducerbarheden af ekkokardiografiestimering af LVM, men er meget afhængig af det anvendte udstyr og kvaliteten af de opnåede billeder.14 ASE og European Association of Cardiovascular Imaging Chamber Kvantification Guidelines leverede ikke normale referenceværdier for realtids-3D-afledt LVM på grund af begrænsede offentliggjorte data.14
klassificering af LV-Ombygningsmønstre
traditionelt er LV klassificeret i fire gensidigt eksklusive mønstre i henhold til LV-geometri vurderet af RVT og tilstedeværelsen eller fraværet af LVH defineret af et LVM-indeks >115 g/m2 for mænd eller >95 g/m2 for kvinder (Figur 2).1 Denne traditionelle klassifikation, som er blevet vedtaget af ASE og European Association of Cardiovascular Imaging, har ulemper relateret til brugen af lineære målinger for at afspejle en 3D LV-struktur. Derudover identificerer den traditionelle tilgang ikke isolerede ændringer i LV-størrelse eller LV-tykkelse, fordi RVT er et forhold.
Figur 2: Venstre Ventrikulære Geometriske Mønstre: Klassifikationssystemer
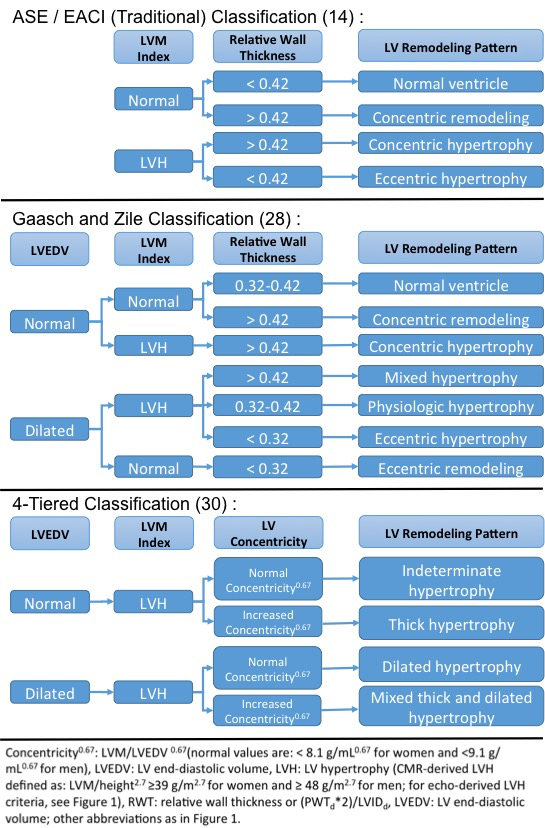
i et forsøg på at udvikle en klassificering, der er mere inklusiv forskellige fysiologiske og patologiske remodelleringsfænotyper, foreslog Gaasch at inkludere LV enddiastolisk volumen som en yderligere markør til identifikation af LV dilatation (figur 2).28 denne klassificering gav trinvis prognostisk værdi med hensyn til CVD-resultater i den kardiovaskulære Sundhedsundersøgelseskohorte.29
i et andet forsøg på at tackle de begrænsninger, der er forbundet med den traditionelle ombygningsklassificering, Khouri et al. foreslået en fire-differentieret klassificering af LVH (figur 2).30 den fire-tierede klassificering blev evalueret i Dallas Heart Study over en gennemsnitlig opfølgning på 9 år og med succes stratificeret LVH i undergrupper med differentieret prognose. Udvidet LVH og blandet tyk og udvidet LVH bar den værste prognose for hjertesvigt eller CV-død, og ubestemt hypertrofi havde sammenlignelige priser til dem uden LVH.31
- Koren MJ, Devereuch RB, Casale PN, et al. Forholdet mellem venstre ventrikulær masse og geometri til morbiditet og dødelighed ved ukompliceret essentiel hypertension. Ann Praktikant Med 1991; 114: 345-52.
- Dracner MH, Rame JE, Marino EK et al. Øget venstre ventrikulær masse er en risikofaktor for udvikling af en deprimeret venstre ventrikulær udstødningsfraktion inden for fem år: Cardiovascular Health Study. J Am Coll Cardiol 2004; 43: 2207-15.
- Verma a, Meris a, Skali H, et al. Prognostiske implikationer af venstre ventrikulær masse og geometri efter myokardieinfarkt: VALIANT (VALsartan ved akut myokardieinfarkt) ekkokardiografisk undersøgelse. JACC Cardiovasc Imaging 2008; 1: 582-91.
- Levy D, Garrison RJ, Savage DD, et al. Venstre ventrikulær masse og forekomst af koronar hjertesygdom hos en ældre kohorte. Framingham Heart Study. Ann Praktikant Med 1989; 110: 101-7.
- Gardin JM, McClelland R, Kitsman D, et al. M-mode ekkokardiografiske forudsigere for seks til syv års forekomst af koronar hjertesygdom, slagtilfælde, kongestiv hjertesvigt og dødelighed hos en ældre kohorte (Cardiovascular Health Study). Am J Cardiol 2001; 87: 1051-7.
- Verdecchia P, Carini G, Circo A, et al. Venstre ventrikulær masse og kardiovaskulær morbiditet ved essentiel hypertension: MAVI-undersøgelsen. J Am Coll Cardiol 2001; 38: 1829-35.
- Gidding SS, Carnethon MR, Daniels S, et al. Lav kardiovaskulær risiko er forbundet med gunstig venstre ventrikulær masse, venstre ventrikulær relativ vægtykkelse og venstre atrial størrelse: CARDIA-undersøgelsen. J Am Soc Ekkokardiogr 2010;23:816-22.
- rådmand MH. Rolle af præklinisk hjerte-kar-sygdom i udviklingen fra risikofaktoreksponering for udvikling af morbide hændelser. Cirkulation 1993; 88: 1444-55.
- Verdecchia P, Schillaci G, Borgioni C, et al. Prognostisk betydning af serielle ændringer i venstre ventrikulær masse i essentiel hypertension. Cirkulation 1998; 97:48-54.
- Hatani T, Kitai t, Murai R, et al. Foreninger af resterende venstre ventrikulær og venstre atrial remodeling med kliniske resultater hos patienter efter udskiftning af aortaklappen for svær aortastenose. J Cardiol 2015 Oktober 30. .
- Gardin JM, Anton-Culver H, et al. Forholdet mellem kardiovaskulære risikofaktorer og ekkokardiografisk venstre ventrikulær masse hos raske unge sorte og hvide voksne mænd og kvinder. CARDIA-undersøgelsen. Koronararterie risiko udvikling hos unge voksne. Cirkulation 1995; 92:380-7.
- Gillebert TC, Aurigemma G, et al. Anbefalinger om brug af ekkokardiografi ved Hypertension hos voksne: en rapport fra European Association of Cardiovascular Imaging (EACVI) og American Society of Echocardiography (ase). J Am Soc Ekkokardiogr 2015;28:727-54.
- Poppe KK, Doughty RN, Gardin JM, et al.; på vegne af ekkokardiografiske Normalområder Meta-analyse af venstre hjerte samarbejde. Etnisk-specifikke Normative referenceværdier for ekkokardiografisk LA-og LV-størrelse, LV-masse og systolisk funktion: den Echonormale undersøgelse. JACC Cardiovasc Imaging 2015; 8: 656-65.
- Lang RM, Badano LP, Mor-Avi V, et al. Anbefalinger til kvantificering af hjertekammer ved ekkokardiografi hos voksne: en opdatering fra American Society of Echocardiography og European Association of Cardiovascular Imaging. J Am Soc Ekkokardiogr 2015;28: 1-39.e14.
- Chirinos JA, Segers p, de køber ML, et al. Venstre ventrikulær masse: allometrisk skalering, normative værdier, effekt af fedme og prognostisk præstation. Hypertension 2010; 56: 91-8.
- Gardin JM, Arnold A, Gottdiener JS, et al. Venstre ventrikulær masse hos ældre. Cardiovascular Health Study. Hypertension 1997; 29: 1095-103.
- Ferrara LA, Vaccaro O, Cardoni O, et al. Indekseringskriterier for ventrikulær masse og forudsigelig rolle for blodtryk og kropssammensætning. Am J Hypertens 2005; 18: 1282-7.
- Cuspidi C, Giudici V, Negri F, et al. Forbedring af kardiovaskulær risikostratificering hos essentielle hypertensive patienter ved indeksering af venstre ventrikulær masse til højde(2.7). J Hypertens 2009; 27: 2465-71.
- De Simone G, Daniels SR, Devereuks RB, et al. Venstre ventrikulær masse og kropsstørrelse hos normotensive børn og voksne: vurdering af allometriske forhold og virkningen af overvægt. J Am Coll Cardiol 1992; 20: 1251-60.
- De Simone G, Devereuks RB, Maggioni AP, et al. Forskellige normaliseringer for kropsstørrelse og befolkning, der kan tilskrives risiko for venstre ventrikulær hypertrofi: MAVI-undersøgelsen. Am J Hypertens 2005; 18: 1288-93.
- De Simone g, Kiser JR, Chinali M, et al. Normalisering for kropsstørrelse og populations-tilskrevet risiko for venstre ventrikulær hypertrofi: Strong Heart Study. Am J Hypertens 2005; 18: 191-6.
- Devereuks RB, Reichek N. ekkokardiografisk bestemmelse af venstre ventrikulær masse hos mennesker. Anatomisk validering af metoden. Cirkulation 1977; 55:613-8.
- Deague JA, Vilson CM, Grigg LE, et al. Uoverensstemmelser mellem ekkokardiografiske målinger af venstre ventrikulær masse i en sund voksen befolkning. Clin Sci (Lond) 1999; 97:377-83.
- Lang RM, Bierig M, Devereuks RB, et al. Anbefalinger til kammerkvantificering: en rapport fra American Society of Echocardiography ‘ s Guidelines and Standards Committee og Chamber Kvantification skriftlig gruppe, udviklet i samarbejde med European Association of Echocardiography, en gren af European Society of Cardiology. J Am Soc Ekkokardiogr 2005;18:1440-63.
- Park SH, Shub C, Nobrega TP, et al. Todimensionel ekkokardiografisk beregning af venstre ventrikulær masse som anbefalet af American Society of Echocardiography: korrelation med obduktion og M-mode ekkokardiografi. J Am Soc Ekkokardiogr 1996;9: 119-28.
- Chuang ML, Beaudin RA, Riley MF, et al. Tredimensionel ekkokardiografisk måling af venstre ventrikulær masse: sammenligning med magnetisk resonansbilleddannelse og todimensionale ekkokardiografiske bestemmelser hos mennesker. Int J-Kort Billedbehandling 2000; 16: 347-57.
- Mor-Avi V, Sugeng L, Viinert L, et al. Hurtig måling af venstre ventrikulær masse med tredimensionel ekkokardiografi i realtid: sammenligning med magnetisk resonansbilleddannelse. Cirkulation 2004; 110:1814-8.
- Gaasch, venstre ventrikulær strukturel ombygning i sundhed og sygdom: med særlig vægt på volumen, masse og geometri. J Am Coll Cardiol 2011; 58: 1733-40.
- Sile MR, Gaasch HH, Patel K, et al. Negativ remodeling af venstre ventrikel hos ældre voksne i samfundet forudsiger hændelse hjertesvigt og dødelighed. JACC hjertesvigt 2014; 2: 512-22.
- Khouri MG, Peshock RM, Ayers CR, et al. En 4-differentieret klassificering af venstre ventrikulær hypertrofi baseret på venstre ventrikulær geometri: Dallas heart study. Circ Cardiovasc Imaging 2010; 3: 164-71.
- Garg s, De Lemos JA, Ayers C, et al. Forening af en 4-lags klassificering af LV hypertrofi med ugunstige CV-resultater i den generelle befolkning. JACC Cardiovasc Imaging 2015; 8: 1034-41.
kliniske emner: hjertesvigt og kardiomyopatier, ikke-invasiv billeddannelse, forebyggelse, Sports-og Træningskardiologi, valvulær hjertesygdom, ekkokardiografi/ultralyd, Hypertension, sport og motion og billeddannelse
nøgleord: Afroamerikanere, Antihypertensive stoffer, aortaklappen, aortaklappen stenose, atleter, obduktion, blodtryk, kropsstørrelse, kropsoverfladeareal, kardiomyopati, dilateret, kohortestudier, koronar sygdom, diastol, Dilatation, ekkokardiografi, ekkokardiografi, tredimensionel, Hypertension, hypertrofi, venstre ventrikel, magnetisk resonansspektroskopi, mitralventil, dødelighed, for tidlig, fedme, Observatørvariation, papillære muskler, fænotype, Phosmet, prævalens, prognose, referenceværdier, reproducerbarhed af resultater, risikofaktorer, ventrikulær Remodeling
< tilbage til Opslag