czego można się spodziewać po transdermalnym werapamil 15% żel
czego można się spodziewać po transdermalnym werapamil 15% żel
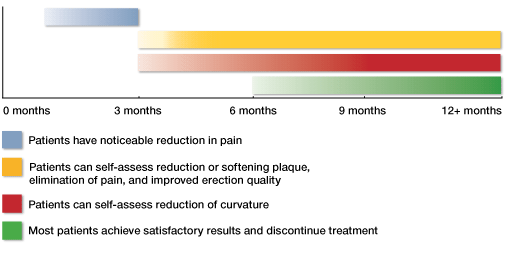
harmonogram leczenia
ważne jest, aby zrozumieć, że nie ma „quick fix” leczenia choroby Peyroniego. Dzieje się tak, ponieważ przebudowa tkanki jest procesem powolnym. Pacjenci powinni oczekiwać stosowania przezskórnego werapamilu 15 procent żelu przez co najmniej sześć miesięcy i powinni realistycznie oczekiwać stosowania leku przez 9 do 12 miesięcy, aby zakończyć leczenie. Pacjenci, którzy doświadczają bolesnych erekcji zazwyczaj postrzegają to jako pierwszy objaw do ustąpienia, zwykle w ciągu 90 dni. Również przez 90 dni pacjenci zazwyczaj mogą odczuwać zmniejszenie lub zmiękczenie płytki nazębnej. Gdy płytka zaczęła się przebudowywać, krzywizna i deformacje zaczynają się zmniejszać. Przezskórny werapamil 15 procent Żel nie jest leczeniem trwającym całe życie i nie jest konieczne okresowe stosowanie leku jako leczenia podtrzymującego lub zapobiegawczego.
co się stanie, jeśli nie wyzdrowieję?

jak w przypadku każdego leku, przezskórny werapamil 15% Żel nie pomoże każdemu; jednak PDLabs chce dołożyć wszelkich starań, aby zmaksymalizować wyniki, które otrzymują pacjenci. Pacjenci, którzy nie reagują na leczenie, należą Zwykle do jednej z dwóch kategorii. Po pierwsze, pacjenci, którzy nie poprawiają się w ogóle i pacjenci, którzy zareagowali, ale wydaje się, że osiągnęli plateau i już się nie poprawiają. Wszyscy pacjenci rozpoczynają leczenie jedną dawką dwa razy na dobę, ponieważ jest to skuteczne u większości pacjentów. Jeśli pacjent nie reaguje na tę dawkę, farmaceuta PDLabs skontaktuje się z lekarzem w celu omówienia alternatywnych dawek, które okazały się skuteczne u innych pacjentów, które mogą być odpowiednie dla pacjenta.
działania niepożądane
najczęstszym działaniem niepożądanym zgłaszanym po podaniu przezskórnym werapamilu 15% w żelu, występującym u 3-5% pacjentów, jest podrażnienie skóry w różnym stopniu. Niektórzy pacjenci stosujący lek po raz pierwszy mogą odczuwać łagodne swędzenie/podrażnienie w ciągu pierwszych kilku dni leczenia. Jest to normalne i zwykle ustępuje w ciągu 3-4 dni. U innych pacjentów może wystąpić nasilone podrażnienie skóry, w tym świąd, pieczenie, zaczerwienienie lub obrzęk. Bardziej uporczywe lub poważne podrażnienie można zwykle leczyć miejscowo stosowanymi kortykosteroidami, takimi jak 1% hydrokortoson lub Aquaphor® w leczeniu suchości skóry dotkniętej chorobą. Na podstawie indywidualnych objawów, PDLabs będzie współpracować z pacjentem i lekarzem przepisującym lek w celu ustalenia najlepszego przebiegu leczenia w celu rozwiązania podrażnień.
uzyskaj jak najwięcej z transdermalnego werapamilu 15% żelu
prawidłowo stosując transdermalny werapamil 15% żelu

aby w pełni wykorzystać przezskórny werapamil 15% żel, ważne jest, aby prawidłowo go używać. Aby utrzymać stały poziom enzymu kolagenazy, który jest odpowiedzialny za przebudowę płytki nazębnej, lek musi być stosowany bardzo konsekwentnie. Pacjenci, którzy pomijają dawki lub dni stosowania, zwykle widzą bardzo powolną lub brak poprawy w ich stanie. System transdermalny werapamil 15% żel należy stosować dwa razy na dobę, w odstępie około 12 godzin. Pamiętaj, aby pozwolić na kilka dni na ponowne wypełnienie recepty, aby nie zabrakło leków.
utrzymywanie wizyt u lekarzy
ważne jest, aby utrzymywać wizyty u lekarza. Ponieważ poprawa stanu pacjenta występuje w miarę upływu czasu po zastosowaniu przezskórnego żelu werapamil 15%, często trudno jest obiektywnie określić, jak bardzo twój stan się poprawił. Lekarz będzie prowadzić notatki, które można obiektywnie porównać na każdym egzaminie. Będziesz także chciał wydrukować kopię listy kontrolnej objawów dla każdej wizyty, abyś mógł porozmawiać z lekarzem o postępach, które robisz. Będzie to również pomocne w określeniu, czy zmiana schematu jest konieczna, aby uzyskać najlepsze możliwe wyniki.
najważniejszą zaletą przezskórnego żelu werapamil 15% jest to, że jest nieinwazyjny. Eliminuje to możliwość pogorszenia stanu, jak to często bywa przy inwazyjnych zabiegach.
ze względu na gęstość płytki nazębnej, terapie iniekcyjne, takie jak werapamil, kortykosteroidy i wstrzyknięcia interferonu, nie są w stanie skutecznie wydać wystarczającej ilości leku na całą płytkę nazębną w jednym wstrzyknięciu. Dlatego należy wykonać wiele zastrzyków, które mogą spowodować dodatkowy uraz otaczającej tkanki i pogorszyć stan. Dodatkowo, ponieważ terapia iniekcyjna tylko wskazuje namacalną płytkę nazębną, każda nieporuchowa płytka w trzonie prącia jest nieleczona, co skutkuje mniej skutecznym leczeniem.
leczenie Jontoforezą (elektromotoryczną), jak zastrzyki, tylko wskazuje namacalną płytkę nazębną. Nieleczona jest każda nieporuszająca się płytka wału prącia, co skutkuje mniej skutecznym leczeniem. Leczenie to zazwyczaj nie jest zalecane w cięższych przypadkach.
operacja stwarza ryzyko dodatkowego urazu tkanki prącia i jest w stanie usunąć tylko pierwotną płytkę nazębną; wszelkie inne zwłóknienia w szybie pozostają nieleczone. Operacja może mieć negatywne skutki uboczne pooperacyjne, w tym znaczne zmniejszenie długości prącia i / lub obwodu, zaburzenia erekcji lub powrót stanu.
leki doustne (witamina E, kolchicyna, para – Amino benzoesan (Potaba®) itp.) nie są w stanie wystarczająco skoncentrować się w płytce nazębnej z powodu ogólnoustrojowego wchłaniania i metabolizmu w pierwszym przejściu przez wątrobę.